Содержание
- Стадии развития заболевания
- Основные формы и методы лечения цирроза печени
- Цирроз опасен своими осложнениями
- Возможны ли при УЗИ ошибки и почему?
- Факторы риска
- Симптомы цирроза печени
- Первые признаки заболевания
- Диета при циррозе печени
- Цирроз печени на КТ с контрастом
- КТ признаки цирроза печени
- Методы лечения цирроза
- Симптомы
- Что такое цирроз печени?
- Как повысить длительность жизни?
- Лечение цирроза печени
Стадии развития заболевания
Признаки цирроза зависят от этапа развития патологии, степени поражения печеночных клеток.
На первой стадии (стадия компенсации) начинают развиваться воспалительные и некротические процессы в клетках печени. Человек может ощущать приступы слабости, ухудшается концентрация внимания и аппетит. Практически все люди списывают появление таких симптомов на переутомление или авитаминоз.
В этой фазе патологические изменения носят обратимый характер, своевременное лечение поможет избежать развития сопутствующих болезней.
Следующая стадия заболевания – стадия субкомпенсации. Для нее характерен сильный зуд, появляются признаки желтухи, возможно повышение температуры. Человек ощущает тяжесть в правом подреберье, могут начаться внезапные приступы тошноты, в рвотных массах присутствуют примеси желчи, происходит резкое снижение веса. Кал становится светлым или бесцветным, моча темнеет.
В клетках возникают необратимые воспалительные процессы, начинается замещение функциональной ткани соединительной, печень увеличивается в объеме, что легко обнаружить при пальпации.
Стадия декомпенсации сопровождается тяжелыми патологиями – воспаление легких, заражение крови, тромбоз, кома. Человек полностью обессиливает, возникают разного рода кровотечения, которые сложно остановить.
Паренхима практически полностью замешается фиброзными тканями, печень не способна выполнять функцию естественного фильтра в организме. На фото видно, что нормальный орган имеет гладкую поверхность, а при циррозе становится бугристым.
Симптомы цирроза печени в третьей стадии:
- постоянная усталость, резкие приступы слабости;
- диарея, рвота;
- резкое снижение веса;
- начинают атрофироваться мышцы;
- постоянно повышенная температура;
- проявления желтухи на фоне повышенного билирубина;
- зуд, кровоподтеки на коже.
Стадии цирроза печени по времени зависят от отношения человека к заболеванию. При отказе от алкоголя, жирной, жаренной и острой пищи, регулярной поддерживающей медикаментозной терапии можно остановить развитие болезни на начальном этапе.
Цирроз печени на последних стадиях
Стадия декомпенсации может перерасти в термальную стадию – это коматозное состояние. Печень уменьшается в размерах, селезенка увеличивается, развивается сильная анемия, лейкопения, на уровне снижения протромбина возникают постоянные кровотечения. На этой стадии происходит поражение мозга, больные из комы выходят редко, в большинстве случаев термальная стадия заканчивается летальным исходом.
Основные формы и методы лечения цирроза печени
Схема лечения заболевания будет зависеть от класса поражения и степени развития. Класс А лечится в домашних условиях, В – может быть предложена госпитализация, С – только госпитализация.
При лечении цирроза печени, используется комплексная терапия, которая включает такие методы:
- противовирусная терапия. Назначаются препараты, которые способны убить вирус, вызвавший заболевание;
- пересматривается меню пациента, назначается диета и полный отказ от спиртного;
- если причиной заболевания стали медикаментозные препараты, назначается полный отказ от них;
- если в поражённой печени обнаружено скопление меди, то назначаются препараты для его выведения;
- если организм начал отвергать здоровые клетки органа, то проводится иммунодепрессивная терапия, позволяющая снизить реакцию организма на печень;
- параллельно проводится лечение желчегонных путей;
- проводится симптоматическое лечение, которое направлено на увеличение портальной гипертензии, чтобы увеличить обменные процессы в организме;
- назначается диета №5, где питание должно быть 5-6 раз в сутки небольшими порциями, уменьшается количество белка до минимума, исключается жирное, солёное, острое;
- проводится витаминный курс. Он должен продолжаться не менее 2 месяцев;
- назначаются ферментные препараты, которые позволяют не вырабатывать жёлчь или сводит её до минимума;
- в таком состоянии пациентам категорически запрещены физические нагрузки, стрессовые ситуации. Они должны строго соблюдать постельный режим.
Только вовремя установленный диагноз — цирроз печени, и его лечение с соблюдением всех рекомендаций врача позволит сохранить жизнь пациенту. Но в случае полного игнорирования проявлений заболевания, могут не только возникать летальные исходы, но и осложнения, которые кардинально меняют качество жизни человека. Самые распространённые последствия:
- образуется асцит и перитонит;
- происходит варикозное расширение вен пищевода, появляется кровотечение. Может открываться рвота, чёрный кал, падает артериальное давление до критических отметок, а пульс зашкаливает за 100;
- появляется нервно-психической синдром, путается сознание, наблюдаются нервно-мышечные нарушению;
- может развиться онкология печени;
- может появляться тяжёлая печёночная недостаточность;
- у мужчин и у женщин появляется бесплодие.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания — так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени — это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( и др.).
Возможны ли при УЗИ ошибки и почему?
Ультразвуковое изображение цирроза печени зависит от варианта и стадии развития патологии, однако УЗД печени при диагностике данного заболевания показывает значение точности в районе 75%. Достаточно часто УЗИ может показывать спленомегалию (увеличение селезенки) и гепатомегалию (увеличение печени) одновременно с умеренными показателями портальной гипертензии. Казалось бы достоверный диагноз: цирроз печени! Ан нет, аналогичная картина возможна и в других случаях, например, при лимфопролиферативных заболеваниях
В свою очередь ввести в заблуждение может следующая ситуация: гистология уверенно показала: диагноз — цирроз в ранней стадии, а вот на УЗИ убедительности при постановке такого диагноза не было, так как болезнь еще только развивается и аномальные трансформации в органе происходят постепенно. Замещение мелкими узлами фиброза нормальной печеночной ткани поначалу не вызывает выраженных изменений структуры печени при УЗИ. Появление фиброзной ткани сопровождается повышением эхогенности паренхимы печени, что бывает и при других патологиях печени.
При УЗИ больного циррозом печени следует знать, что вовсе необязательно должны присутствовать все ультразвуковые симптомы заболевания. В то же время ключевые доказательные симптомы должны регистрироваться.
Несмотря на множество ультразвуковых признаков, которые характерны для цирроза печени, данные получаемые при эхографии недостаточны для уверенного установления диагноза цирроза печени на начальных стадиях заболевания и при недостаточно ярко выраженных морфологических изменениях в органе. Значимым диагностическим критерием является совокупное сопоставление эхографических данных с клинической картиной и лабораторными анализами.

Факторы риска
К фактора риска развития ЦП можно также отнести:
- паразитарную инвазию;
- побочное действие от медикаментозной терапии;
- отравление химикатами и токсинами;
- иммунные заболевания;
- нарушение обмена веществ;
- вредные привычки.
Не всегда можно выяснить причину развития патологии, и болезнь приобретает криптогенный характер.
Симптомы цирроза печени
Клиническая картина ЦП зависит от причин развития, стадии и активности прогрессирования заболевания. Признаки цирроза печени у женщин и у мужчин одинаковые, но ввиду индивидуальных особенностей организма могут быть разные проявления.
Первые признаки заболевания
Говоря о том, как проявляется цирроз печени, следует сразу же отметить, что на начальной стадии своего развития это заболевание вообще никак себя не проявляет. Более того, даже клинический и биохимический анализ крови не всегда показывает сбои в работе этого органа. И только когда патологические процессы достигают определенной фазы, у человека появляются первые симптомы болезни. И это кожный зуд.
Возникает он без видимой на то причины. У человека нет ни аллергии, ни дерматологических заболеваний, ничего. Но зуд присутствует. При этом с каждым месяцем он становится сильнее и сильнее. У больного на теле появляются многочисленные расчесы, красные очаги. Зуд может возникать за 4–6 месяцев до возникновения других признаков болезни. Его появление обуславливается избытком желчных кислот в крови.
В некоторых случаях начинается развитие цирроза печени с такими симптомами:
- покраснение ладоней и лица;
- периодические тянущие боли, локализующиеся исключительно в правом подреберье (болезненные ощущения часто усиливаются после физических нагрузок или после принятия тяжелой пищи или алкоголя);
- привкус горечи и сухость во рту (особенно отмечается в утренние часы после пробуждения);
- периодические расстройства стула и метеоризм;
- ухудшение аппетита и снижение веса;
- повышенная раздражительность;
- быстрая утомляемость.
Как правило, на начальных этапах развития эти признаки цирроза печени имеют слабовыраженный характер, поэтому больные просто не обращают на них никакого внимания. Однако в некоторых случаях первичные симптомы вообще отсутствует и болезнь дебютирует острой симптоматикой
Ухудшение аппетита и снижение веса – главные признаки развития цирроза
Диета при циррозе печени
Больным циррозом печени нужно в обязательном порядке соблюдать диету. В первую очередь рекомендуется отказаться от употребления спиртных напитков, жирных, жаренных, приправленных блюд, копченостей, всех видов колбас и консервов. Также рекомендуется исключить из рациона питания грибы, чеснок, помидоры, томатный сок, шоколад. Больным с развившимся асцитом (скопление жидкости в брюшной полости) рекомендуется исключить из рациона поваренную соль.
Разрешаются к употреблению овощные супы, каши, нежирные сорта мяса в отваренном виде, нежирные молочные продукты (творог, сметана), сухари, зеленые яблоки и др.
Примерное меню на деньдля больного циррозом печени:
- Завтрак: крупяная каша (манная, гречневая, пшенная, ячневая, овсяная) со сливками и сахаром или печеными фруктами. 60 г бессолевого хлеба, или хлебцев (слайсов), или бессолевых сухарей с несоленым маслом и мармеладом (желе или медом), 1 яйцо, чай или кофе с молоком.
- Обед: 60 г говядины или мяса домашней птицы или 90 г белой рыбы, картофель, зелень, фрукты (свежие или печеные)
- Полдник: 60 г бессолевого хлеба или хлебцев, несоленое масло, джем или помидор, чай или кофе с молоком.
- Ужин: суп без соли, говядина, мясо домашней птицы или рыба (как на обед), картофель, зелень, фрукты или желе из фруктового сока и желатина, сметана, чай или кофе с молоком.
Вариант №2:
- На завтрак: 1 отварное яйцо, 200 г гречневой каши с запеченным яблоком, 100 г бессолевых хлебцев, 100 мл овсяного отвара с 1 ч.л. сахара.
- На обед: 250 г запеченного картофеля с зеленью и помидорами, 100 г отварной рыбы нежирных сортов, фруктовый кисель 100 мл.
- На полдник: зеленый чай с молоком, бессолевые хлебцы с джемом.
- На ужин: 200 г овощного супа-пюре с 1 ст.л. нежирной сметаны, 90 г куриного филе, приготовленного на пару, 100 г фруктового желе.
Питание осуществляется 5-6 раз в сутки, небольшими порциями.
Цирроз печени на КТ с контрастом
Примеры изменений паренхимы железы в зависимости от типа процесса
Нативная компьютерная томография брюшной полости абсолютных противопоказаний, кроме беременности, не имеет. Введение усилителя на основе йода позволяет получить полномасштабную картину патологического процесса, включая визуализацию сосудов, провести дифференциальную диагностику патологий между собой. КТ с контрастом при циррозе печени может быть выполнена при условии сохранения функциональной способности пищеварительной железы — в компенсированной стадии.
В обследовании с усилением откажут пациентам в тяжелом состоянии с:
- явной желтушностью кожных покровов, склер, зудом;
- обесцвеченным калом, темной мочой;
- признаками печеночной энцефалопатии — спутанностью сознания, заторможенностью;
- асцитом;
- пищеводным или желудочным кровотечением и пр.
Перечисленное рассматривают проявлениями декомпенсированной стадии цирроза печени. Для всех остальных пациентов в клинике, наряду с анализом крови на креатинин, потребуется предоставить данные печеночных проб (билирубина, АСТ, АЛТ).
Противопоказания к использованию фармпрепарата, помимо явной печеночно-клеточной недостаточности, включают:
- беременность;
- аллергические реакции на йод;
- гиперфункцию щитовидной железы;
- терапию метформином — при возможности отмены лекарства за 48 часов ограничения для КТ брюшной полости с контрастом снимаются (отказ от сахароснижающего препарата следует обсудить с эндокринологом!);
- хронические заболевания почек, протекающие с повышением уровня сывороточного креатинина — для исключения латентной формы ренальной недостаточности показатель уточняют перед обследованием.
Во время диагностической процедуры
В современных медицинских центрах контраст вводят посредством инжектора, обеспечивающим поступление раствора автоматически с заданной скоростью. Болюсное усиление способствует лучшему качеству изображений, минимизирует осложнения, связанные с экстравазацией вещества в подкожно-жировую клетчатку из-за разрыва вены. В первые секунды при введении препарата допустимы тошнота, головокружение, ощущение жара. Перечисленные явления не представляют опасности. На случай осложнений предусмотрена аптечка для оказания экстренной помощи.
Подготовка к контрастированию подразумевает 6-часовой голод. Независимо от использования индикатора при КТ печени требуется соблюдение трехдневной диеты.
Магнитно-резонансную томографию (МРТ) с усилением рассматривают альтернативным способом диагностики при циррозе печени. Для построения изображений исследование не используют ионизацию и абсолютно безопасно для людей без металлических составляющих в теле и имплантированных приборов медицинского назначения. Снимки МРТ не уступают в информативности результатам КТ, а контраст на основе хелатированного гадолиния менее токсичен для почек и печени. Однако мультиспиральное компьютерное сканирование с усилением с большей точностью, чем магнитно-резонансная томография, показывает формирование компенсаторных сосудистых коллатералей.
КТ признаки цирроза печени
Норма и патология
Критерием для постановки диагноза рассматривают:
- увеличение/уменьшение размеров печени на КТ;
- бугристые контуры органа (при крупноузловой форме цирроза);
- визуализацию расширенных множественных септ — фиброзных перегородок;
- спленомегалию;
- варикозное расширение вен в области интереса, формирование коллатерального кровообращения, артерио-портальных и порто-венозных шунтов;
- фиброз, жировые изменения;
- сморщивание правой доли и гипертрофия левой — симптом “целующихся печени и селезенки” типичен для поздней стадии.
Дифференциальный ряд включает заболевания, имеющие на КТ схожие с циррозом печени признаки:
- метастатическое поражение;
- лимфопролиферативные процессы;
- саркоидоз;
- гепатоцеллюлярную карциному;
- узловую регенераторную гиперплазию.
Выраженная адвентициальная сеть без возможности различить стенку пищевода
Расширенные сосуды дифференцируют с увеличенными лимфоузлами, что возможно при выполнении многоплоскостных реконструкций изображений и использования ангиорежимов.
Методы лечения цирроза
Можно ли вылечить цирроз печени? Лечебная тактика направлена на терапию основного заболевания, которое привело к циррозу, а также на устранение осложнений.
Если цирроз печени вызван вирусными заболеваниями, проводят противовирусную терапию: она может включать в себя препараты интерферона, рибавирин, ламивудин и другие лекарственные средства. Пациентам с алкогольной жировой болезнью печени необходимо воздержание от алкоголя, а терапия неалкогольной жировой болезни печени в первую очередь основана на снижении массы тела и коррекции метаболических нарушений.
Есть рекомендации относительно питания. Количество приёмов пищи должно составлять 5 – 6 в день, чтобы обеспечить регулярное опорожнение кишечника9. Еда должна быть полноценной, но с ограничением жидкости и солёных продуктов, особенно при асците.
При аутоиммунных нарушениях применяют глюкокортикостероидные препараты и цитостатики. Если консервативные методы лечения не помогают, могут назначить трансплантацию печени.
При болезнях печени снижается уровень жизненно важного органического соединения адеметионина. Это активная аминокислота естественного происхождения, которая вырабатывается и присутствует практически во всех тканях организма, но её наибольшая концентрация приходится на печень12.. Адеметионин выполняет ряд важных функций12,13:
Адеметионин выполняет ряд важных функций12,13:
- стимулирует желчеотток;
- выводит токсины;
- восстанавливает печёночные клетки изнутри (в отличие от фосфолипидов, которые запускают восстановление только мембран клеток);
- восполняет энергетический потенциал клеток.
Симптомы
Клиническая картина цирроза печени зависит от этиологии, стадии болезни и активности процесса.
Начальная (компенсированная) стадия. Характеризуется небольшой выраженностью симптомов. Больные могут жаловаться лишь на метеоризм, чувство тяжести в правом подреберье, астенизацию, снижение работоспособности. При функциональном исследовании выявляют небольшое увеличение печени, край печени плотный, заострен. Незначительное увеличение селезенки отражает начальную стадию портальной гипертензии.
Стадия клинических проявлений (субкомпенсация). Стадия клинических проявлений включает увеличение печени и селезенки. Консистенция обоих органов плотная, и в период обострения печень и селезенка становятся болезненными. На коже плечевого пояса появляются «сосудистые звездочки», симптом «печеночных ладоней», , гинекомастия.
У больных развивается гепатолиенальный синдром с гиперспленизмом, характеризующийся снижением миелоидных элементов костного мозга, лейкопенией, нейтро- и лимфопенией; торможением пластинкообразования в костном мозге и тромбоцитопенией в периферической крови. У всех больных выявляются нарушения функциональных свойств лейкоцитов. При циррозе печени часто наблюдается анемия, которая может быть микроцитарной железодефицитной после желудочно-кишечных кровотечений, макроцитарной вследствие нарушения обмена витамина В12 и фолиевой кислоты и, кроме того, гемолитической в результате повышенного разрушения эритроцитов в селезенке.
При выраженной активности цирроза развивается желтуха, и повышается температура тела. Лихорадка не поддается лечению антибиотиками и проходит только при улучшении функции печени. Ведущим в клинике цирроза является синдром портальной гипертензии и ее последствия, такие как варикозно расширенные вены пищевода, желудка и прямой кишки, кровотечение из которых является наиболее серьезным осложнением заболевания, и асцит.
В эту стадию нередко развивается хронический гастрит; у 10–18% больных – эрозии и язвы желудка и двенадцатиперстной кишки; поражение поджелудочной железы, протекающее по типу панкреатита с внешнесекреторной недостаточностью (стеаторея, слабость, похудание) и гипергликемией. При циррозе в результате длительной интоксикации отмечаются психические расстройства, нарушения сна, адинамия, вялость, снижение памяти.
При циррозе печени выявляются изменения сердечно-сосудистой системы. Характерны увеличения ударного и минутного объемов сердца, сердечного индекса, объема циркулирующей крови. Прогрессирование заболевания может сопровождаться ухудшением сократительной способности миокарда с повышением конечно-диастолического давления в желудочках и появлением признаков сердечной недостаточности, особенно при нарастании асцита.
Цирроз печени сопровождается различными эндокринными нарушениями. У мужчин нарушается половая функция, развивается гипогонадизм и феминизация. У женщин выявляют дисменорею, и бесплодие. Сахарный диабет у больных циррозом печени развивается в 4–5 раз чаще, чем в популяции. У большинства больных нарушается функция надпочечников, проявляющаяся гиперальдостеронизмом, усугубляющим водно-солевой обмен и способствующим развитию асцита.
Стадия декомпенсации. Характеризуется признаками печеночно-клеточной недостаточности и осложнений портальной гипертензии. Печеночно-клеточная недостаточность является следствием уменьшения массы нормально функционирующих клеток и снижением обезвреживающей функции печени и проявляется энцефалопатией. Осложняется портальная гипертензия кровотечениями прежде всего из варикозно расширенных вен пищевода и желудка, что является основной причиной смерти. Характерно увеличение асцита и периферических отеков, требующих терапии диуретиками в больших дозах.
Осложнения. Течение далеко зашедшего цирроза имеет обычно осложнение состояниями, не зависящими от этиологии заболевания. К ним относится:
- портальная гипертензия, проявляющаяся варикозным расширением вен пищевода, желудка, геморроидальных вен, спленомегалией, асцитом;
- гепаторенальный синдром, печеночная энцефалопатия;
- инфекционные осложнения, такие как пневмония, сепсис, бактериальный эндокардит или спонтанный бактериальный перитонит;
- гепатоцеллюлярная карцинома.
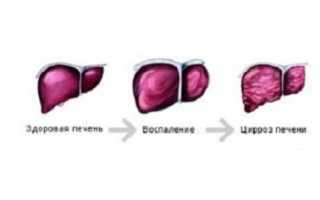
Что такое цирроз печени?
Цирроз печени – обширное поражение органа, при котором происходит гибель тканей и постепенная их замена фиброзными волокнами. В результате замещения образуются различные по размеру узлы, кардинально меняющие структуру печени. Итогом становится постепенное снижение функциональности органа вплоть до полной потери работоспособности. Это приводит к ухудшению качества жизни больного и его дальнейшей гибели.
Именно печень очищает организм от вредных веществ, синтезирует жиры, углеводы, белки, участвует в пищеварении, вырабатывает альбумины и т. д. Поэтому поражение печеночных долек, состоящих из гепатоцитов, и их перерождение – это грозная болезнь для организма как мужчины, так и женщины.
Чаще патология диагностируется у мужчин, чем у женщин. Строгих возрастных рамок не имеется, но преимущественно болезнь поражает людей в возрасте 40 лет и старше.
Сколько можно прожить с циррозом печени?
Болезнь имеет различный прогноз. При адекватном лечении, которое было своевременно начато, можно остановить прогрессирование патологического процесса. Играет роль также наличие сопутствующих заболеваний, осложнений, образ жизни человека, стадия цирроза.
При сохранившихся функциональных возможностях гепатоцитов, если человек пересматривает свой образ жизни и придерживается терапевтической схемы, прописанной врачом, выживаемость в течение семи и более лет составляет 50% от общего количества больных. Столь благоприятный прогноз целесообразен в отношении компенсированной формы болезни.
При субкомпенсированной форме средняя продолжительность жизни составляет около 5 лет. Это связано с тем, что гепатоциты постепенно истощаются и их количества становится недостаточно для нормального функционирования органа.
Среди больных на стадии декомпенсации не более 40% людей проживают три года. Это связано с развитием серьезных осложнений, которые часто несовместимы с жизнью.
Кроме того, существуют специально разработанные системы расчета прогноза на выживаемость при циррозе по определенным критериям. Среди таковых прогностическая система Чайлда-Пью, модель пропорционального риска Кокса и другие. Все они основываются на определенных показателях здоровья человека с циррозом (этиология болезни, эффективность лечения, наличие желтухи, неврологических расстройств, асцита, расширения вен пищевода и т. д.) и позволяют составить более или менее верный прогноз в каждом конкретном случае.
Как повысить длительность жизни?
Факты — это данные, с которыми, естественно, можно поспорить. Увеличить количество жизни во время такого сложного заболевания вполне возможно. Для чего нужно соблюдать довольно простые рекомендации:
Запрещается самолечение, нельзя проводить или завершать медикаментозную терапию без назначений врача.
Перенеся вирусный гепатит, не нужно ожидать начала появления цирроза, необходимо тут же начинать лечение
Самое важное, людям с гепатитом необходимо соблюдать строгую диету. Отказаться от жареного, жирного, острого, исключить спиртные напитки.
Следить за ротовой полостью.
Нужно укреплять иммунную систему, защищая от вирусов организм.
Нужно помнить и об эмоциональном состоянии
Немаловажно настроиться на благоприятный результат, заручившись поддержкой друзей и близких.
Так или иначе, нужно непременно не забывать, что здоровье любого человека на вес золота и во время появления каких-то патологических состояний или признаков заболевания нужно в непременном порядке срочно обратиться за консультацией или помощью к врачу. Обезопасьте себя от неприятных ситуаций с летальным исходом — каждый год проводите полную медицинскую диспансеризацию. Когда у вас своевременно диагностировали такое заболевание, как цирроз печени, то вопрос, сколько жить осталось — решать лишь вам.
Лечение цирроза печени
Цирроз печени — неизлечимое заболевание. Лечение проводится для того, чтобы замедлить прогрессирование повреждения печени и снизить риск дальнейших осложнений. В настоящее время не существует препаратов для лечения рубцевания печени, но в то же время ученые занимаются изучением различных видов антифибротических наркотиков.
Лечение цирроза печени зависит и от причины возникновения данного заболевания.
— Хронический гепатит. Для лечения хронического гепатита В используются многие виды противовирусных препаратов, таких как, ПЭГ-интерферон, аналоги нуклеозидов и нуклеотидные аналоги. Пациенты с хроническим гепатитом С при комбинированной терапии принимали ПЭГ-интерферон и рибаварин. В 2011 году для борьбы с гепатитом C были одобрены два новых препарата для комбинированной терапии — Телапревир (Incivek) и Боцепревир (Victrelis).
— Аутоиммунный гепатит. Аутоиммунный гепатит лечится при помощи кортикостероид преднизолона и иногда иммунодепрессантов, таких как Азатиоприн (Imuran).
— Нарушения желчных протоков. Урсодезоксихолевая кислота, которая является естественным компонентом желчи человека, также известным как урсодиол или УДХК, используется для лечения первичного билиарного цирроза, но не замедляет его развитие. К числу современных препаратов, содержащих УДХК, относятся: Урсосан, Урсофальк, Урсодез, Урсохол, Урсолив.Зуд, как правило, снимается противохолестериновыми препаратами, такими как Холестирамин (Questran) и Колестипол (Колестид). Для лечения инфекции в желчных протоках также можно применять Антибиотики и препараты, оказывающие иммунодепрессивное действие (Преднизолон, Азатиоприн, Циклоспорин, Метотрексат). Иногда для того, чтобы открыть желчные протоки, прибегают к хирургическому вмешательству.
— Безалкогольная жировая болезнь печени (БАЖБП) и безалкогольные стеатогепатит (БАСГ). Основными подходами к лечению этих заболеваний (в том числе сахарного диабета и повышенного холестерина), являетсяснижение веса с помощью диеты и физических упражнений.
— Гемохроматоз. Гемохроматоз лечат кровопусканиями — процедура, которая включает в себя удаление некоторого количества крови один или два раза в неделю при нормальном уровне железа.
— Лечение асцита. Первый этап лечения больных с асцитом (скопление жидкости в брюшной полости) включает в себя следующее:
— Ограничение употребления соли (обычно менее 1500 мг в день)- Медикаментозное лечение мочегонными средствами, такими как Спиронолактон (Aldactone) и Фуросемид.- Полное воздержание от алкоголя- Ограничение употребления жидкости, как правило, не требуется, если уровень натрия в крови низкий.- Пациентам с асцитом, которым не помогают обычные диуретики, через месяц течения болезни (рефрактерного асцита), могут потребоваться процедуры для уменьшения жидкости в брюшной полости. Для лечения асцита или при осложнениях может быть использован парацентез (выведение жидкости из брюшной полости с помощью тонкой иглы).