Содержание
- Функции поджелудочной железы и желчного пузыря в организме
- Как связан желчный пузырь с поджелудочной железой
- Нарушение работы органа
- Как лечится поджелудочная железа
- Симптомы при заболевании желчного пузыря
- Особенности лечения
- От чего болит
- Основные симптомы
- Скорая домашняя помощь
- Анатомия и местоположение органа
- Лечение поджелудочной железы
- Обследование поджелудочной железы
- Заболевания и симптомы
- Как узнать, что боли дает именно поджелудочная
- Роль диеты в лечении органа
- Основные симптомы при болезни поджелудочной железы
- Функции поджелудочной железы
- Нарушение работы органа
- Какое влияние оказывают органы друг на друга
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью,
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.
Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу,
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы,
- 3 тип — 4%: каналы не объединяются,
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Как связан желчный пузырь с поджелудочной железой
Органы расположены поблизости друг от друга. Их протоки объединяются в общий, который открывается в двенадцатиперстную кишку. Существует и явная функциональная связь желчного пузыря с железой – без их слаженной работы пищеварение нарушается, развиваются воспалительные процессы. К примеру, на фоне желчнокаменной болезни нередко возникает панкреатит, а воспаление железы может вызвать холецистит.
Месторасположение
Поджелудочная железа располагается у задней стенки брюшной полости. Тесно примыкает к двенадцатиперстной кишке, соприкасается с желудком, селезенкой, участком поперечно-ободочной кишки, печенью, левым надпочечником и участком левой почки.
Область расположения желчного пузыря – правое подреберье брюшной полости, немного правее двенадцатиперстной кишки, под печенью. Протоки желчного пузыря и печени соединяются, образуя холедох. В свою очередь последний, соединяясь с протоком поджелудочной, впадает в двенадцатиперстную кишку.
Анатомическая связь
Существует 4 структурных варианта объединения протоков желчного пузыря и поджелудочной железы:
- соединяются в общую ампулу;
- объединяются вблизи двенадцатиперстной кишки без формирования ампулы;
- сливаются на значительном удалении от начального отдела тонкой кишки;
- впадают в кишечник по отдельности.
При первом варианте строения взаимосвязь органов выражена наиболее сильно. В этом случае заболевание одного практически всегда провоцирует патологии другого.
Функциональная связь
Органы выполняют в организме одно и то же – участвуют в переваривании пищи. Однако роль желчного пузыря и поджелудочной в пищеварительных процессах различна.
В панкреатическом соке содержатся ферменты, участвующие в расщеплении белков, жиров, углеводов. Практически все они поступают в начальный отдел тонкого кишечника в неактивном виде. И только в кишечнике под воздействием желчи ферменты активизируются. Кроме того, желчные кислоты регулируют выработку панкреатического сока.
Нарушение работы органа
Поджелудочная железа выделяет участвующие в обмене веществ гормоны. Они регулируют уровень сахара.
Главный проток органа сочленяется с общим желчным протоком. Это способствует согласованному вырабатыванию важных ферментов. С другой стороны, создаются удобные пути быстрого инфицирования.
По этой причине воспаление поджелудочной железы никогда не протекает изолированно. Патологический процесс всегда затрагивает печень, желчный пузырь, а также начальные отделы тонкого кишечника.
Питание ткани органа осуществляется из 3 артерий:
- чревной;
- верхней брыжеечной;
- селезеночной.
Небольшие сосудистые ветки, обеспечивающие поставки крови на фоне поражения одной из артерий, создают колечко. Это позволяет купировать атеросклеротические изменения. Когда все механизмы защиты нарушаются, развиваются патологии поджелудочной железы.
Когда поражаются те части органа, которые несут ответственность за вырабатывание гормонов, развивается сахарный диабет.
Как лечится поджелудочная железа
В стационарных условиях пациенту создается покой, требуется полный постельный режим. На первые двое суток пациенту требуется полное голодание.
Питание осуществляется капельным введением физраствора с лекарственными препаратами и питательными веществами.
Какими лекарствами будет проводиться терапия при обострении – решит специалист отделения.
Ставятся внутривенные капельницы, посредством которых пациент получает средства, снижающие активность синтеза ферментов, что достигается Трасилолом, Контрикалом, Гордоксом, Апротинином.
Чтобы избежать обезвоживания, ставятся капельницы с солевыми составами. Когда с помощью капельниц и инъекций снимается острое состояние, пациенту разрешается понемногу есть по щадящей диете.
Одновременно врачи назначают терапию заместительными ферментами для улучшения пищеварения – Креоном, Панзинормом, Фесталом, Энзисталом.
В питание первых дней, когда стихает обострение, допускаются бульоны слабого вида, ненаваристые, такие же отвары из овощей, протертые каши на воде.
Еда готовится отварной, паровой, как пюре, суфле. Строгому следованию диете, наравне с медикаментозным лечением, отводится важнейшее место.
Меню пополняют кисломолочными продуктами, компотами из сухофруктов, киселями. Строгую диету следует соблюдать 3 месяца.
Даже если наступает период ремиссии, диету все равно следует соблюдать. По болям пациент уже определяет, где расположена поджелудочная, и корректирует свое состояние облегчением питания, добавлением ферментов, назначенных врачами.
Симптомы при заболевании желчного пузыря
Все заболевания желчного пузыря имеют схожие признаки. Определить в точности, от какого именно недуга страдает человек, по ним невозможно, но они относительно точно указывают на пораженный орган:
- Боль в правом подреберье, которая может принимать самый разнообразный характер;
- Диспепсия – тошнота, рвота, вздутие живота, диарея или запор;
- Горечь во рту – может также указывать на заболевания печени;
- Покраснение языка или «малиновый язык»;
- Темный окрас мочи, возникающий из-за застоя желчи, некоторые вещества которой попадают в мочевой пузырь;
- Обесцвечивание кала – также вызывается застоем желчи, которая не может попасть в кишечник;
- Желтуха – пожелтение слизистых оболочек и кожи, возникает из-за впитывания желчи обратно в кровь и отложении пигмента во всем организме.
Особенности лечения
Медикаментозной терапии недостаточно для нормальной работы жёлчного пузыря и поджелудочной. Даже операция не гарантирует выздоровления. Терапия заболеваний данных органов состоит в диетическом питании. Больным рекомендуется диета №5, ее основные принципы заключаются в следующем:
- исключение жирной пищи;
- запрет на жарение, копченые и маринованные продукты;
- добавление в рацион овощей и фруктов, кисломолочных продуктов;
- рекомендуемый способ приготовления пищи — на пару, а также тушение;
- питание небольшими порциями, но часто;
- ужин за 2 часа до сна;
- исключение перекусов и еды всухомятку.
Для панкреатита и других нарушений работы поджелудочной железы, а также желчного пузыря лечение тоже одно, и предполагает прием лекарственных препаратов по 1 таблетке 3 р. в день.
От чего болит
Взаимосвязь железы с остальными составляющими системы ЖКТ очевидна. При течении воспалительного процесса она укрупняется в размерах, оказывает чрезмерное давление на соседствующие органы. Это опасно возникновением новых диагнозов, повышается риск онкологии
Поэтому так важно своевременно выяснить, от чего может болеть поджелудочная железа, и своевременно устранить из жизни пациента этот провоцирующий фактор. В такой клинической картине выделяют такие причины:
- неправильное питание, несоблюдение лечебной диеты, употребление жирной еды;
- болезни желчевыводящих протоков;
- плохая наследственность;
- наличие вредных привычек;
- длительное применение медикаментов разных фармакологических групп, например гормонов;
- аутоиммунные поражения организма;
- эмоциональное перенапряжение;
- стрессовые ситуации;
- патологии желчного пузыря;
- избыточная масса тела с повышенной нагрузкой на печень;
- рецидив другого недуга органов ЖКТ хронической формы.
Где болит
Особенности и интенсивность болевого синдрома зависят от локализации очага патологии. Врач должен делать все от него зависящее, чтобы правильно и вовремя поставить диагноз. Болеть может одинаково в правом и левом боку, но для дифференциального метода постановки диагноза этих сведений недостаточно. В медицинской практике видов болевых симптомов три, каждый имеет свою специфику. Определить клиническую картину можно по таким характеристикам:
- Симптом Губергрица-Скульского характеризует острый болевой синдром, локализующийся в хвостовой части органа.
- Симптом Захарьина находится при обширном поражении головки железы преимущественно воспалительного характера.
- Симптом Фитца свидетельствует об обширном патологическом процессе, поскольку острая боль настолько сильна по интенсивности, что заставляет даже здорового человека вспомнить, с какой стороны поджелудочная находится.
Боли
Сначала это тянущие ощущения в боку, которые превращаются в ноющую боль при движении корпуса. Со временем пациент может ничего не делать, а острый приступ только прогрессирует. Не исключено развитие такого опасного диагноза, как панкреатит, который в запущенной форме приводит к формированию злокачественных опухолей пищеварительной системы. Ноющие боли в поджелудочной железе должны стать тревожным сигналом, особенно для женщин. приступы частые, характер – режущий, рецидивирующий.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.
Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Скорая домашняя помощь
При подозрении на воспаление поджелудочной железы нужно обязательно вызвать скорую помощь или незамедлительно обратиться к врачу. Специалисты проведут необходимые исследования, определят точную причину болезненного состояния и назначат лечение.
Чтобы облегчить состояние больного в домашних условиях, можно дать ему выпить 2 таблетки Но-шпы. Могут помочь Мезим и Панкреатин. Действие лекарства должно начаться через 0,5 часа после приема.
Хороший эффект оказывает промывание желудка. Вообще при острой проблеме с поджелудочной железой нужно на сутки отказаться от пищи, можно пить в больших количествах щелочную минеральную воду без газа. Если возникнет сильный голод, его можно утолить домашними сухариками. Острую боль поможет ослабить ледяной компресс на левую часть живота. Однако даже если эти меры привели к улучшению самочувствия, исчезновению симптомов, нужно обязательно обратиться в поликлинику. Заниматься самолечением поджелудочной железы крайне опасно.
Анатомия и местоположение органа
Желчный пузырь по форме подобен груше и находится он на висцеральной поверхности печени в специальном углублении, которое разделяет две доли печени. В анатомии желчного пузыря выделяют три отдела: дно, тело, шейку. Дно органа располагается возле нижнего края печени, а шейка обращена в сторону ворот железы и находится совместно с протоками в дупликатуре печеночно-дуоденальной связки.
В области, где тело переходит в шейку, формируется изгиб, поэтому шейка лежит под углом к телу. Между переходом в пузырный проток есть углубление, которое называется карман Гартмана. Норма размеров желчного пузыря у взрослых: длина 8–14 см, ширина 3–5 см. Вмещает орган 60–100 мл печеночного секрета. У детей нормальные размеры органа находятся в еще большем диапазоне.
Так, у ребенка 2–5 лет длина желчного пузыря 3–5,2 см, ширина 1,4–2,3 см, а у подростка 3,8–8 см в длину и 1,3–2,8 в ширину. Если орган больше, то это указывает на обтурацию желчных протоков или на острый холецистит. Уменьшение размера бывает при вирусном гепатите (воспаление печени) или хроническом холецистите. Стенка органа включает слизистую оболочку, мышечный, субсерозный и серозный слой. Слизистая ткань чувствительна к неблагоприятным явлениям, протекающим в организме, из-за чего она выглядит набухшей и шелушащейся.
Пучки мышечных волокон располагаются в продольном и циркулярном направлении. Бывают между ними щели, и тогда в этих местах слизистая ткань соединяется с серозной. Данное строение желчного пузыря повышает риск просачивания желчи в брюшную полость (перитонита) без нарушения целостности органа. Мышечной ткани меньше в области дна, а в области шейки ее больше.

Кровоснабжение органа происходит через пузырную артерию, которая идет от правой ветки печеночной артерии и у шейки пузыря разделяется на две ветви, одна из них отходит к верхней поверхности пузыря, а другая к нижней. Лимфатические узлы находятся слева от шейки пузыря и возле двенадцатиперстной кишки. При воспалении пузыря узлы увеличиваются и перекрывают общий желчный проток.
Иннервация билиарной системы происходит из чревного, нижних диафрагмальных сплетений и переднего ствола блуждающего нерва. А это значит, что болезни желудка, тонкого кишечника или раздражение блуждающего нерва (что бывает при диафрагмальной грыже) способны провоцировать сбой работы сфинктера Одди и воспалительные нарушения в самом пузыре, и наоборот.
Часто пациенты спрашивают, с какой стороны желчный пузырь. Находится желчный пузырь с правой стороны туловища, под ребрами. Спереди сверху желчного пузыря располагается печень, по левую сторону находится привратник, а по правую – петли тонкого кишечника.
Дно пузыря, как правило, выходит из-под нижнего ближайшего к брюшине края печени на 2–3 см и прикасается к передней брюшной стенке. Такое расположение желчного пузыря и его протоков дает проекцию боли в правую подреберную и надчревную область.
Лечение поджелудочной железы
После тщательного обследования врач примет решение, необходима ли больному госпитализация или можно лечиться в домашних условиях. Например, приступ острого панкреатита — самой распространенной патологии поджелудочной железы лечится только в стационаре. Курс терапии включает:
- абсолютный покой и постельный режим;
- полное голодание двое суток;
- инъекционные растворы обезболивающих и спазмолитических лекарственных средств (Баралгин, Платифиллин), холинолитиков (Атропин).
- на область эпигастрия несколько раз в день по 30 минут прикладывается ледяной компресс.
Источник фото: shutterstock.com
В виде капельниц пациенту вводятся препараты, снижающие ферментативную активность поджелудочной железы: Трасилол, Контрикал, Гордокс, Апротинин. Для профилактики обезвоживания пациенту делают капельницы из специальных солевых растворов. После снятия острых болевых симптомов, больному назначается специальная диета и заместительная ферментная терапия. В нее входят препараты, улучшающие пищеварение: Креон,Мезим-форте,Панкреатин, Панзинорм,Фестал,Энзистал и др.
Обследование поджелудочной железы
Специалисты нашей клиники могут предложить Вам большой спектр исследований поджелудочной железы. В случае заболевания поджелудочной железы мы предложим Вам помощь врача-гастроэнтеролога, врача-эндокринолога.
Наиболее информативные исследования для диагностики заболеваний поджелудочной железы: ультразвуковое исследование поджелудочной железы, исследование ферментов поджелудочной железы (панкреатическая амилаза, трипсин, липаза), в более тяжелых случаях МР-томография поджелудочной железы, консультацитя врача-гастроэнтеролога или эндокринолога.

Ультразвуковое исследование органов брюшной полости. УЗИ поджелудочной железы, печени, селезенки, желчного пузыря и желчных протоков
.Поджелудочная железа – это большой секреторный орган, выполняющий одновременно две функции:
- Эндокринная функция (в головке поджелудочной железы вырабатывается инсулин и глюкагон – гормоны, участвующие в углеводном обмене).
- Экзокринная функция (поджелудочная железа вырабатывает ферменты, участвующие в пищеварении).
Обследование поджелудочной железы строится, в основном, по трем направлениях:
- Оценка размеров и строение поджелудочной железы,
- Оценка эндокринной и экзокринной функции поджелудочной железы,
- Общая оценка органов и систем
Важно понимать, что острый панкреатит лечится ТОЛЬКО в стационаре!
При необходимости дополнительного обследования после выписки из стационара мы предложим Вам ультразвуковое исследование (УЗИ) поджелудочной железы и исследование ферментов поджелудочной железы.
Оценка размеров и строение поджелудочной железы.
Размеры, строение, наличие или отсутствие каких-то аномальных новообразований в поджелудочной железе, проходимость выводных протоков можно с помощью ультразвукового исследования, компьютерной томографии, МР- томографии. В большинстве случаев достаточно .
Оценка эндокринной и экзокринной функции поджелудочной железы.
Биохимический анализ крови показывает наличие ферментов поджелудочной железы. При различных заболеваниях ферменты поджелудочной железы присутствуют в крови в различном количестве и соотношении
Наша задача – четко определить характер заболевания, это поможет в выборе грамотного и эффективного лечения.
Анализ мочи на наличие ферментов поджелудочной железы.
Исследование крови на содержание глюкозы.
Тест толерантности к глюкозе, индекс HOMA (показывает соотношение глюкоза/инсулин, важное при оценке углеводного обмена )
При выявлении хронического панкреатита важно оценить состояние всего желудочно-кишечного тракта, поэтому, помимо непосредственного обследования поджелудочной железы (УЗИ поджелудочной железы), мы предложим Вам провести . При поражении головки поджелудочной железы наблюдается снижение выработки инсулина вследствие аутоиммунного или другого заболевания (сахарный диабет 1 типа), поэтому важно исследовать органы, чувствительные к глюкозе: головной мозг, сосуды верхних и нижних конечностей, сетчатка глаза
Мы предложим Вам исследования не только поджелудочной железы (анализ ферментов крови и мочи, УЗИ поджелудочной железы и т.д.), но и других органов и систем
При поражении головки поджелудочной железы наблюдается снижение выработки инсулина вследствие аутоиммунного или другого заболевания (сахарный диабет 1 типа), поэтому важно исследовать органы, чувствительные к глюкозе: головной мозг, сосуды верхних и нижних конечностей, сетчатка глаза. Мы предложим Вам исследования не только поджелудочной железы (анализ ферментов крови и мочи, УЗИ поджелудочной железы и т.д.), но и других органов и систем
Заболевания и симптомы
Воспаление поджелудочной железы, панкреатит, в основном развивается на фоне других заболеваний пищеварительной системы – холециститов, гастродуоденитов. Заболевание протекает остро и хронически. В основе воспалительного процесса лежит механизм самопереваривания железы. В норме протеолитические ферменты (трипсин, химотрипсин) секретируются в неактивном состоянии, и активируются в просвете 12-перстнй кишки.
При заболеваниях ЖКТ (желудочно-кишечного тракта) часто происходит рефлюкс, заброс содержимого 12-перстной кишки в панкреатические протоки. Активированные в 12-перстной кишке протеолитические ферменты переваривают собственную железу.
Специфический признак панкреатита – опоясывающая боль в верхней части живота. При хронических панкреатитах она ноющая, распирающая. Пациенты жалуются на ухудшение аппетита, тошноту после приема пищи. Недостаточное поступление панкреатического сока приводит к брожению в кишечнике.
Это проявляется метеоризмом, схваткообразными разлитыми болями в животе, частым зловонным жидким стулом (панкреатогенные поносы). Из-за болей и пищеварительных расстройств пациенты сами ограничивают прием пищи. И это усугубляет имеющееся исхудание.
Боль при остром панкреатите жгучая, интенсивная. Характерная связь боли с обильным приемом жирной, жареной пищи, алкоголя. Поэтому панкреатиты часто заявляют о себе после праздничных застолий. Голод в сочетании с воздействием холода на верхнюю часть живота в проекции поджелудочной железы приводит к улучшению самочувствия. При наклоне туловища вперед боль тоже уменьшается.
Боль сопровождается интоксикацией, повышением температуры до 38° С, обезвоживанием из-за многократной рвоты и диареи. Из железистой паренхимы в кровь поступают в большом количестве ферменты. Это может привести к шоковому состоянию из-за угнетения сердечной деятельности (ферментативный шок).
Рак поджелудочной железы тоже протекает тяжело с интенсивными болями, снижением массы тела и прогрессирующим ухудшением состояния при вторичном поражении других органов.
Что касается эндокринного аппарата, то здесь самыми уязвимыми являются бета-клетки, секретирующие инсулин. Дефицит этого гормона приводит к сахарному диабету с гипергликемией (высоким уровнем глюкозы в крови) и другими видами обменных нарушений.
Как узнать, что боли дает именно поджелудочная
Болезненные симптомы показывают, с какой стороны находится поджелудочная железа, и опытный врач не ошибется в определении причины заболевания.
С помощью УЗИ обнаруживаются патологии в размерах, форме, плотности тканей железы. Это обычные показатели для разных заболеваний ПЖ.
Панкреатит беспокоит многих людей, и они должны уметь определять, что боли дает поджелудочная, ведь для нее характерна особая болезненность.
Боль определяется в левом боку, часто посередине живота. Это часто случается после плотного обеда, когда железа не успевает вырабатывать нужные ферменты для правильного процесса пищеварения.
Часто люди сами принимают Панкреатин, и чувствуют облегчение в том месте, с какой стороны поджелудочная железа подает болезненные сигналы.
Это принесет временное ослабление болей, но с помощью Панкреатина человек почувствует, где у него болит поджелудочная железа.
Данный момент важен для оценки своего самочувствия при последующих приступах боли. А они будут, если человек вовремя не обратится к участковому терапевту.
Следующие приступы обострения будут более яркими, с сильным болевым выражением. Они точно покажут человеку, где у него находится поджелудочная железа.
Расстройство пищеварения с рвотой, сильные опоясывающие боли говорят об очередном обострении воспаления ПЖ.
Продолговатая форма железы обусловливает появление болей в различных зонах брюшины.
Расположение поджелудочной железы за желудком обусловливает сильную болезненность во всех отведениях живота.
Если обострение начинается в головке, боли локализуются с правой стороны, что похоже на воспаление печени.
Обострение в других отделах железы выражаются давящими болями, уходящими под левое ребро.
Обострение сильного характера проявляется опоясывающими болями, когда вообще становится не понятным, где располагается поджелудочная железа, откуда идет болезненный сигнал.
Как определить, где находится и как болит поджелудочная железа? Вдруг дело касается конкретно ее воспаления.
Боли, отдающие под ребра, ноющие, острые – это уже весомая причина для похода на прием к участковому терапевту.
Только по результатам подробного обследования врач установит характер патологии, выберет эффективное направление лечения.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Основные симптомы при болезни поджелудочной железы
Любые проблемы, связанные со сниженной выработкой поджелудочной железой ферментов, сопровождаются типичными симптомами. Наиболее частые признаки – боль и нарушение пищеварения. У женщин и у мужчин симптомы одинаковы. В зависимости от остроты процесса интенсивность болей, так же, как и выраженность диспепсических явлений, может быть разной. Наиболее показательные расстройства при нарушении работы поджелудочной железы:
- наличие болевого синдрома; локализация боли – верхняя часть брюшной полости, левое подреберье; боли могут быть связанными либо не связанными с приемом пищи;
- частая тошнота, возможна рвота;
- нарушение аппетита в сторону снижения вплоть до полного отсутствия;
- вздутие и урчание в животе (возникновение метеоризма);
- расстройства стула, чаще – диарея; в кале могут быть примеси непереваренных волокон, жира;
- признаки интоксикации (учащенное сердцебиение, повышенная утомляемость, общая слабость, потливость, головные боли);
- увеличение размеров печени;
- изменение цвета кожных покровов (желтушность), часто – в области проекции поджелудочной железы.
Заболевания, связанные со снижением выработки ферментов:
- острый панкреатит (воспаление поджелудочной железы, часто сопровождается отеком);
- хронический панкреатит;
- опухолевые процессы в поджелудочной железе;
- развитие сахарного диабета;
- панкреонекроз.
Функции поджелудочной железы
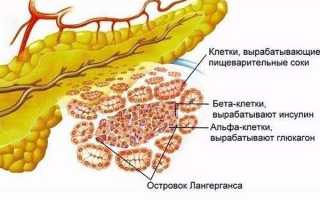
В нормальном состоянии орган работает на благо эндокринной и экзокринной системы нашего организма. Эндокринная часть регулирует обмен углеводов. Паренхима имеет островки Лангерганса, размещенные в хвосте. В них находятся клетки, секретирующие в кровоток глюкозу с глюкагоном. Данные гормоны наделены противоположным действием: глюкагон — повышает уровень сахара в крови, а инсулин — снижает.
Экзокринная функция состоит в выработке панкреатического сока, необходимого для переваривания пищи в двенадцатиперстной кишке. Орган выделяет следующие пищеварительные ферменты:
- трипсин и химотрипсин — участвуют в переваривании белков;
- лактаза и амилаза — расщепляют углеводы;
- липаза — расщепляет уже подвергшиеся действию желчи жиры.
Нарушение работы органа
Поджелудочная железа выделяет участвующие в обмене веществ гормоны. Они регулируют уровень сахара.
Главный проток органа сочленяется с общим желчным протоком. Это способствует согласованному вырабатыванию важных ферментов. С другой стороны, создаются удобные пути быстрого инфицирования.
По этой причине воспаление поджелудочной железы никогда не протекает изолированно. Патологический процесс всегда затрагивает печень, желчный пузырь, а также начальные отделы тонкого кишечника.
Питание ткани органа осуществляется из 3 артерий:
- чревной;
- верхней брыжеечной;
- селезеночной.
Небольшие сосудистые ветки, обеспечивающие поставки крови на фоне поражения одной из артерий, создают колечко. Это позволяет купировать атеросклеротические изменения. Когда все механизмы защиты нарушаются, развиваются патологии поджелудочной железы.
Когда поражаются те части органа, которые несут ответственность за вырабатывание гормонов, развивается сахарный диабет.
Какое влияние оказывают органы друг на друга
Поскольку органы структурно и функционально связаны, заболевание одного из них не протекает автономно, обязательно провоцирует патологию другого. Наиболее ярко это выражено при холелитиазе – желчнокаменной болезни.
Когда конкремент закупоривает общий выводной проток, желчь и панкреатический сок поступают в мелкие каналы поджелудочной, скапливаясь здесь в больших количествах. Давление в каналах повышается, результатом чего становится разрыв мелких протоков и выход содержимого в паренхиму поджелудочной железы.
Ферменты активируются, начинают перевариваться ткани, развивается острый воспалительный процесс. В свою очередь при панкреатите нарушается продукция ферментов, они в избыточных количествах проникают в желчный пузырь, провоцируя развитие холецистита, застой желчи, асцит.
Чтобы избежать опасных осложнений и предотвратить усугубление воспалительных процессов, при появлении подобных симптомов нужно сразу пройти медицинское обследование. Только специалист сможет провести грамотную диагностику и уточнить локализацию патологических процессов, подобрать соответствующее лечение.