Содержание
- Прогноз и профилактика
- Безопасность вакцины против гепатита В и побочные эффекты
- Диагностика гепатита В
- Полезные советы
- Вопрос-ответ:
- Клиническая картина
- Как проявляется заболевание?
- Другие формы
- Частые вопросы
- Как врачи определяют наличие гепатита
- Описание вируса гепатита
- Какие патологии могут проявляться желтухой
- Восстановительная стадия
- Основные причины кожного зуда при болезнях печени
- Эпидемиология гепатита В
- Что делать?
Прогноз и профилактика
Острый вирусный гепатит В у взрослых людей в 90—95% случаев заканчивается выздоровлением. Но прогноз острого гепатита В значительно ухудшается при наличии у человека сопутствующих заболеваний печени и желчевыводящих путей, микст-инфекции (сочетания вирусов гепатитов В и D, С), сопутствующей ВИЧ-инфекции.
При хронической форме гепатита В без необходимого лечения у пациентов возрастает риск летального исхода из-за болезней печени и их осложнений.
Профилактика заражения гепатитом В строится на тщательном соблюдении санитарно-эпидемиологических мер, которые включают в себя:
- использование одноразовых медицинских инструментов;
- строгое соблюдение правил стерилизации многоразового инструментария;
- тщательное обследование доноров крови;
- тщательную дезинфекцию стоматологических инструментов, приспособлений для выполнения обрезного маникюра, педикюра, татуажа.
Каждый может снизить риск заражения гепатитом В — для этого необходимо обращать внимание на качество стерилизации инструментов при визите к стоматологу, косметологу, тату-мастеру, использовать индивидуальные предметы личной гигиены
Также важно отказаться от употребления наркотиков, случайных половых связей и регулярно проходить медицинские осмотры со сдачей анализов на гепатит В
Наиболее эффективная мера профилактики гепатита В во всем мире – это вакцинация. Она показана каждому человеку, который заботится о своем здоровье. После прививки формируется иммунитет, который сохраняется в среднем 15 лет. Затем он начинает ослабевать и для его поддержания проводят ревакцинацию – повторное введение вакцины.
Важно! По данным ВОЗ, в 2019 году доля детей с хроническим гепатитом В в мире в возрасте до 5 лет не превышала 1%. Этот показатель в 1980–2000 годах был выше в 5 раз
Такое улучшение показателя заболеваемости связано с применением доступных, безопасных и эффективных вакцин против гепатита В.
Вакцинация против гепатита В в России
Вакцинация против гепатита В входит в Нацкалендарь профилактических прививок. Получить прививку могут как дети, так и взрослые. Фото: AndreyPopov / Depositphotos, pediatr-russia.ru
Национальный календарь прививок РФ, утвержденный Приказом № 125н Министерства здравоохранения Российской Федерации от 21 марта 2014 г., включает три эпизода вакцинации против гепатита В: для новорожденных (в первые 24 часа жизни), в 1 и в 6 месяцев.7 Детей из групп риска прививают 4 раза: в роддоме, в 1, 2 и 12 месяцев. Кроме того, вакцинация рекомендуется всем непривитым и не полностью привитым взрослым, а также тем, кто не знает свой вакцинальный статус. В РФ массовая вакцинация против гепатита стартовала только в 1996 году, поэтому прививка актуальна для тех, кто закончил школу раньше.
Заключение
Вирусный гепатит В — это опасное заболевание, которое ежегодно уносит около 900 тысяч жизней. Но несмотря на высокие риски осложнений, своевременная диагностика и необходимое лечение позволяют контролировать течение болезни, снижают вирусную нагрузку и позволяют на долгие годы сохранить функции печени. Для предупреждения заражения этой инфекцией человеку необходимо соблюдать меры индивидуальной профилактики гепатита В, регулярно проходить медицинские осмотры, соблюдать график вакцинации для своих детей и прививаться во взрослом возрасте.
Безопасность вакцины против гепатита В и побочные эффекты
В мире было сделано более 1 миллиарда доз вакцины против гепатита В, и она считается одной из самых безопасных и эффективных вакцин, когда-либо созданных в мире. Всемирная организация здравоохранения, Центры США по контролю и профилактике заболеваний и многие различные медицинские общества провели многочисленные исследования, посвященные безопасности вакцины.
В результате не было обнаружено никаких доказательств того, что вакцина против гепатита В приводит к внезапной смерти детей (SID), аутизму, рассеянному склерозу или другим неврологическим расстройствам.
Продолжение статьи
- Часть 1. Гепатит В – пути передачи, риски заражения;
- Часть 2. Симптомы, диагностика гепатита В;
- Часть 3. Лечение и профилактика гепатита В;
- Часть 4. Важные вопросы про гепатит В.
Диагностика гепатита В
Для диагностики гепатита В важно знать о том, был ли в недавнем прошлом контакт с больным, медицинские вмешательства и др. Основным тестом на гепатит является анализ крови на содержание HbsAg и других маркеров гепатита
Вы можете сдать анализы на гепатит В бесплатно, по полису ОМС. Для этого обратитесь к терапевту или инфекционисту в территориальной поликлинике. Врач выдаст вам направление на анализы, которые вы сможете сдать в поликлинике или диагностическом центре.
Сдать кровь на гепатит платно (без направления) можно во многих территориальных поликлиниках в отделении платных услуг, а также в специализированных медицинских лабораториях.
Анализ на гепатит В
Для диагностики гепатита проводят анализ крови. Это необходимо, чтобы исключить или подтвердить вирусную природу гепатита и точно определить тип вируса, вызывавшего болезнь, так как в ряде случаев симптомы разных гепатитов могут быть похожими. Кроме того, наблюдаются смешанные инфекции.
Анализ крови на гепатит позволяет установить стадию болезни (инкубационный период, период размножения вируса, период выздоровления), а также определить, есть ли риск перехода острого гепатита в длительное хроническое заболевание.
Анализ на гепатит основан на определении в крови антигенов вируса — белков, которые расположены на внешней оболочке вирусной частицы. Именно на эти белки реагирует иммунитет.Основным в диагностике вирусного гепатита В является HBsAg (австралийский антиген). HbsAg появляется в крови спустя 3–5 недель от момента заражения и исчезает после выздоровления. Кроме того, обязательно проводят анализ крови на антигены других гепатитов: гепатита С, гепатита, А и пр.
Помимо антигенов, в делают анализ на антитела. Это защитные белки нашего организма, которые вырабатываются иммунной системой в ответ на заражение. Антитела специфичны, то есть на каждый вирус вырабатывается свое антитело, что и используют в диагностике. По мере выздоровления антитела в крови растут. Некоторые из них сохраняются после болезни на всю жизнь, что говорит о формировании стойкого иммунитета.
Для диагностики гепатита и его стадии используют комплекс антигенов и антител.
ПЦР анализ
Помимо обычного анализа крови на гепатит назначают ПЦР анализ (исследование методом полимеразной цепной реакции). Это сложный молекулярно-биологический метод исследования, позволяющей выявить ДНК вируса в крови, других биологических жидкостях и тканях. ПЦР анализ помогает обнаружить скрытые формы болезни, гепатиты, вызванные мутантными штаммами, которые не распознаются обычным анализом крови.
Биохимический анализ крови
Биохимический анализ крови проводится для контроля за функцией и состоянием печени, а также других органов пищеварения (поджелудочной железы, желчного пузыря). Кровь для анализа забирается из вены натощак.
В биохимическом анализе крови определяют:
- способность печени синтезировать белки, в том числе необходимые для свертывания крови, ферменты;
- показатели разрушения печеночных клеток (АЛАТ, АСАТ);
- уровень билирубина и другие.
Полезные советы
СОВЕТ №1
Пройдите вакцинацию против гепатита В, особенно если вы работаете в медицинской сфере, путешествуете в страны с высоким уровнем заболеваемости или ведете активный сексуальный образ жизни.
СОВЕТ №2
Избегайте контакта с кровью и другими биологическими жидкостями других людей, используйте только свои личные предметы гигиены (зубные щетки, бритвы, маникюрные принадлежности).
СОВЕТ №3
Проводите тестирование на гепатит В, особенно если у вас есть риск заражения или если вы планируете беременность, чтобы принять необходимые меры для защиты своего здоровья и здоровья будущего ребенка.
Вопрос-ответ:
Какие симптомы цирроза печени могут проявляться у женщин?
Симптомы цирроза печени у женщин могут включать утомляемость, потерю аппетита, тошноту, рвоту, желтуху, боли в животе, увеличение живота, истощение и снижение веса.
Можно ли полностью вылечить цирроз печени у женщин?
Цирроз печени является необратимым заболеванием, поэтому невозможно полностью вылечить его. Однако, с помощью лечения и контроля симптомов можно замедлить прогрессирование заболевания и улучшить качество жизни пациента.
Какой прогноз у женщин с циррозом печени?
Прогноз у женщин с циррозом печени зависит от многих факторов, включая стадию заболевания, причину цирроза, состояние печени и общее состояние пациента. В случае своевременного обращения за медицинской помощью и соблюдения рекомендаций врача, прогноз может быть благоприятным.
Какие методы лечения цирроза печени применяются у женщин?
Лечение цирроза печени у женщин может включать применение лекарственных препаратов для снижения воспаления и контроля симптомов, диету, физическую активность, процедуры для удаления жидкости из живота и трансплантацию печени в случае тяжелого заболевания.
Как можно предотвратить развитие цирроза печени у женщин?
Для предотвращения развития цирроза печени у женщин рекомендуется вести здоровый образ жизни, включающий умеренное потребление алкоголя или его полное исключение, соблюдение правил гигиены при работе с острыми предметами, защиту от инфекций, а также своевременное обращение за медицинской помощью при любых симптомах, связанных с печенью.
Какие симптомы сопровождают цирроз печени у женщин?
Симптомы цирроза печени у женщин могут включать утомляемость, сниженную работоспособность, боли в правом подреберье, нарушение аппетита, тошноту, рвоту, похудение, желтуху, зуд кожи, отеки.
Как лечить цирроз печени у женщин?
Лечение цирроза печени у женщин зависит от степени поражения печени и наличия осложнений. Обычно включает медикаментозную терапию, правильное питание, отказ от вредных привычек, лечение осложнений и противоцирротическую терапию для замедления прогрессирования заболевания.
Клиническая картина
При Токсической дистрофии печени наблюдается гепатоцеребральная недостаточность, характеризующаяся нервно-психическими расстройствами, в частности усилением сухожильных рефлексов, повышением мышечного тонуса, мышечными подергиваниями, моторным возбуждением, расширением зрачков, галлюцинациями, бредом и другими симптомами вплоть до развития печеночной комы (подробно см. Гепатаргия), а также нарушением функции органов пищеварения (постоянные боли в правом подреберье, животе, реже — в области поясницы, диспептические расстройства). Признаком развивающейся Т. д. п. являются уменьшение размеров печени и желтуха (см.), интенсивность к-рой, как правило, нарастает. При этом уровень билирубина в крови превышает норму в 5 раз и более.
Весьма характерен для Т. д. п. геморрагический синдром, характеризующийся появлением кожных геморрагий, носовых кровотечений, метроррагий, кровавой рвоты. Т. д. п. нередко сопровождается отеками (см. Отек), асцитом.
Печеночная кома (см. Кома) может развиваться медленно и остро, иногда при полном отсутствии желтухи и относительно невысокой билирубинемии; быстрота ее наступления зависит от темпа дистрофических нарушений в печени. При медленном развитии коматозного состояния отмечается 3 периода: продромальный (1 —2 нед.), прекоматозный (от нескольких часов до 1—2 дней) и период глубокой комы. При остром развитии комы продромальный период укорачивается до 1—4 дней и быстро переходит в глубокую кому, к-рая заканчивается летально через 1 — 3 дня. Продромальный период характеризуется кратковременными обморочными состояниями, приступами удушья, головокружением, потливостью, икотой, зевотой, снижением аппетита, тошнотой, рвотой, нарушением сна. В прекоматозном периоде отмечается резкая головная боль, бессонница. На фоне нарастающего оглушения (см.) у части больных остро нарастает двигательное возбуждение с бессвязностью речи, дезориентированностью в окружающем, приступами тоски, страха смерти; у других больных прекоматозное состояние характеризуется заторможенностью, сонливостью, переходящей в спячку. Больные застывают в неудобной позе или совершают однообразные движения, повторяют услышанные слова. Речь становится скандированной. В прекоматозном состоянии возможны эпилептиформные припадки. В дальнейшем оглушение переходит в сопор и кому, вслед за к-рой чаще всего наступает смерть.
Особенности клин, картины зависят от этиологического фактора, обусловившего развитие Т. д. п. Наиболее тяжелое течение наблюдается при Т. д. п., вызванной приемом токсического вещества внутрь, т. к. при этом развивается, как правило, гепатоцеребральный синдром и гепаторенальный синдром (см.). Иногда удается выявить признаки, специфичные для действия того или иного яда, лекарственного средства. Отравление бледной поганкой вызывает острую картину гепатаргии (см.), желтуху, поражение ц. н. с. При отравлении алкалоидами гелиотропа возникает токсическое поражение печени, сопровождающееся асцитом (см. Гелиотропный токсикоз). Т. д. п., развивающаяся при острой алкогольной интоксикации (см. Алкогольное опьянение), нередко проявляется выраженным болевым и диспептическим синдромом, лихорадкой, гемолизом, гиперферментемией со значительным увеличением в крови гамма-глутамилтранспептидазы. Т. д. п. при отравлении лекарственными средствами часто сопровождается аллергическими явлениями (кожными высыпаниями типа крапивницы, артралгией, лихорадкой, эозинофилией). При менее интенсивном, но более длительном или повторном воздействии повреждающих факторов у больных с Т. д. п. может развиться постнекротический цирроз печени (см.).
Диагноз ставят на основании анамнеза, клин, картины, данных лаб. исследования. В крови при динамическом наблюдении наряду с повышением уровня билирубина, аммиака отмечается снижение содержания протромбина, холестерина, мочевины, общего белка и его альбуминовой фракции, снижение активности аминотрансфераз, гамма-глутамилтранспептидазы.
Как проявляется заболевание?
Во время инкубационного периода пациента ничто не беспокоит. Затем до двух недель длится безжелтушный период. У больного появляются признаки, напоминающие респираторную инфекцию:
- заложенность носа;
- слабость;
- мышечные, суставные и головные боли.
Редко проявляются такие начальные признаки гепатита, как тошнота, потеря аппетита, рвота, повышение температуры, кожные высыпания в области суставов, кровоточивость десен, носовые и маточные кровотечения. Желтушный период начинается с потемнения мочи, желтоватого оттенка склер и слизистой рта.
Последней желтеет кожа и становится серым кал (ахоличным). Нарастают симптомы гепатита В, указывающие на нарушение пищеварения: исчезает аппетит, больной худеет, тошнота постоянна, рвота возможна неоднократно. Максимальная желтушность развивается к 7–9 дню.
У пациента появляются жалобы:
- на чувство тяжести или тупые постоянные боли в подреберье справа;
- кожный зуд;
- усиление кровоточивости десен.
Пальпаторно врач определяет увеличение и болезненность печени, реже увеличивается селезенка. Желтушный период продолжается месяц и более. Далее болезнь переходит в фазу выздоровления (реконвалесценции). Все проявления постепенно исчезают. Печень не пальпируется.
До полного выздоровления от момента первых проявлений желтухи проходит 4 месяца. Но длительность зависит от индивидуального состояния иммунитета, от своевременности начала терапии и от того, как полно лечили гепатит Б. Заболевание протекает в острой или хронической форме.
Особенности острой формы
Безжелтушный период продолжается от 7 дней до месяца и сопровождается всеми описанными признаками начальных проявлений. При возникновении желтухи состояние пациента резко ухудшается: в связи с тяжелой интоксикацией нарастают головные боли, появляется рвота и признаки кровотечения, действие вируса на сердце вызывает признаки миокардита (тахикардию, нарушение ритма, одышку).
Возможен кашель с кровохарканьем. Период длится 2 недели. При этом печень и селезенка выступают из подреберьев и болезненны. В практике встречается безжелтушное течение, когда основные симптомы связаны с нервной регуляцией (головокружение, тошнота, повышенная саливация, тахикардия, снижение артериального давления, рвота).
При тяжелом течении состояние больного определяется развитием острой почечно-печеночной недостаточности, мозговой комы, асцита, декомпенсации сердца. Присоединение бактериальной инфекции ведет к сепсису и летальному исходу. Переход острого гепатита В в хроническое течение чаще наблюдается при легких клинических формах.
Как протекает хроническая форма?
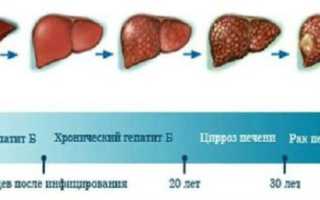
Хронический вирусный гепатит В, в отличие от других заболеваний, может возникнуть как из острой формы, так и первично. Его особенностями являются:
- Симптомы протекают год и более, непостоянны, стерты по клинической картине.
- Печень увеличивается и становится плотной, нередко имеется рост селезенки.
- Среди симптоматики значительное место уделяется внепеченочным признакам: нарушена работа почек, эндокринных желез, снижение зрения, на коже узловая эритема, акне, стрии.
- Часто проявляются аллергические реакции.
- Желтушность может отсутствовать или рецидивировать.
Характерно ухудшение состояния пациента при обострениях, развитие осложнений.

Другие формы
Неблагоприятным течением вплоть до летального исхода отличается фульминантная (молниеносная) форма. Происходит быстрая массовая гибель гепатоцитов с развитием тяжёлой острой печёночной недостаточности. В последнее десятилетие встречается нечасто.
Выделяют ещё одну форму ВГВ — инапарантную. Это «носительство» без явных признаков болезни. При выставлении диагноза учитывается временной фактор: о носительстве идёт речь, если HBsAg определяется на протяжении 6 месяцев при бессимптомном течении.
Поскольку вирусный гепатит В – это системное заболевание, кроме поражений печени он характеризуется внепечёночными проявлениями. Все они являются аутоиммунными процессами: происходят повреждения, обусловленные выработкой антител к клеткам собственного организма. К таким внесистемным проявлениям относятся:
- нефриты;
- криоглобулинемия;
- узловатая эритема.
Частые вопросы
Как проявляются симптомы гепатита Б?
Симптомы гепатита Б могут быть различными и варьироваться от легких до тяжелых. Некоторые из наиболее распространенных симптомов включают утомляемость, потерю аппетита, тошноту, желтушность кожи и глаз, темную мочу и светлый кал
Однако у некоторых людей симптомы могут быть незаметными или очень слабыми, поэтому важно обратиться к врачу для диагностики и лечения
Как передается гепатит Б?
Гепатит Б передается через контакт с инфицированной кровью, спермой, вагинальной жидкостью или слюной. Наиболее распространенными способами передачи являются половой контакт без презерватива, использование общих иголок или других инструментов для внутривенного употребления наркотиков, переливание зараженной крови или крови и кровезаменителей, полученных от инфицированного донора, и передача от матери к ребенку во время родов.
Как предотвратить заражение гепатитом Б?
Одним из наиболее эффективных способов предотвратить заражение гепатитом Б является вакцинация. Вакцина против гепатита Б предлагается в большинстве стран и рекомендуется для всех новорожденных, а также для лиц, которые имеют повышенный риск заражения
Кроме того, важно соблюдать меры предосторожности, такие как использование презервативов при половом контакте, не делиться иглами или другими инструментами для внутривенного употребления наркотиков, и избегать контакта с инфицированной кровью или другими жидкостями
Как врачи определяют наличие гепатита

Как мы выяснили выше, одни и те же симптомы, указанные ранее, наблюдаются не только у разных видов гепатитов, но и у некоторых других заболеваний.
Врачи это тоже прекрасно понимают, поэтому для диагностики недуга направляют своих пациентов на сдачу анализов. В основном – эта сдача крови, мочи и кала, может потребовать УЗИ и т. д.
Гепатит можно определить иммунологическим анализом. В этом случае кровь исследуется на наличие антигенов и антител к вирусу заболевания.
Но, даже если анализ показал наличие антител, это не означает, что внутри человека прогрессирует гепатит. Вполне возможно наличие антител после вакцинации или победе иммунитета над вирусом в прошлом.
Антитела могут оставаться в крови десятками лет, свидетельствуя о том, что у человека выработан иммунитет к гепатиту Б.
Для того чтобы довести до конца диагностику, медики используют так называемое генотипирование. При этом берутся молекулы вируса из плазмы крови в таком количестве, чтобы можно было определить вид генетического материала – ДНК или РНК. Далее, определяют генотип вируса, возможно проведение количественного и качественного анализов. Такой способ стоит значительно дороже, но является более точным.
В случае необходимости могут проводить биохимический анализ крови, выполнять печеночные пробы и другие методы исследования для определения того, насколько сильно вирус успел повлиять на печень.
Защитить себя от вируса гепатита Б поможет вакцинирование. Вот распространенные препараты:

Описание вируса гепатита
Гепатотропные вирусы, вызывающие вирусный гепатит, передаются только от одного человека к другому, так как они сохраняют жизнеспособность и возможность репликации (воспроизведения) в одной-единственной среде — в клетках печени (гепатоцитах). Вирусы используют клетки как «фабрики», чтобы сохранять способность размножаться и распространяться, в том числе за пределы «родного» человеческого организма.
Иммунная система выполняет защитные функции, поэтому сразу после обнаружения чужеродной инфекции, запускает процесс уничтожения выявленных инфицированных клеток. Основную деструктивную роль играют цитотоксические вещества, направленные на уничтожение гепатоцитов, поражённых вирусной инфекцией. Чем активнее сражается иммунная система, тем больше кеток печени погибает от цитотоксических веществ, тем более явную клиническую картину даёт гепатит. Самой опасной считают фульминантную (молниеносную) форму гепатита, чаще всего развивающегося так быстро, что самым вероятным прогнозом становится летальный исход пациента.
Какие патологии могут проявляться желтухой
Патологии могут варьироваться в зависимости от вида желтухи, причины ее возникновения, возраста пациента и состояния организма.
Вирусные гепатиты
Гепатиты – это инфекции печени, которые вызывают ее воспаление. Всего их насчитывается порядка двух десятков, включая подвиды. Вирусные (инфекционные) гепатиты маркируются латинскими буквами от А до G. Самой распространённой формой считается гепатит А.

Основные вопросы, которые тревожат людей, это заразна ли желтуха и передается ли желтуха воздушно-капельным путем. Сводная таблица, как могут передаваться вирусные гепатиты:
| Инфекционный гепатит | Как передается |
|---|---|
| A | Орально-фекальным путем: употребление грязных продуктов, через немытые руки, при контактах с инфицированным больным, по причине использования сточных вод. |
| B | Половым путем, инъекциями нестерильными шприцами, при родах. |
| C | Когда переливают кровь, при использовании грязных шприцов (особенно у наркоманов), половым путем, от матери новорожденному. |
| D | Возникает как осложнение гепатита В. |
| E | Через загрязненные воды, при антисанитарии. |
| G | При незащищенных половых контактах, от матери ребенку при прохождении по родовым путям, через кровь. |
Выделим основные способы, как передается желтуха от человека к человеку:
- орально-фекальный способ передачи;
- половой;
- через кровь;
- при родах.
Легко заметить, что воздушно-капельный способ заражения не свойственен болезни Боткина. Желтуха не передается через молоко матери, но в то же время ею легко инфицируются через обычный поцелуй.

Инфекция, попадая в окружающую среду от больного человека, может оказаться на грязной посуде, в пище, на полотенцах, платках и постели. Такой механический способ передачи также называется контактно-пищевым.
Человек инфицируется вирусом, который попадает в желудок, где минует кислотоустойчивую оболочку и через кишечник оказывается в печени, всасываясь в гепатоциты. Далее вирус отправляется снова в кишечник через желчные пути и выводится из организма с калом. Во время этого цикла иммунные клетки пытаются бороться с гепатитом (т-лимфоциты нейтрализуют пораженные гепатоциты), развивается воспалительный процесс и печень становится неспособной справляться с нагрузками.
Восстановительная стадия
Продолжительность периода восстановления – от 3 — 4 недель до 6 месяцев. В реконвалесцентной стадии симптомы гепатита В у женщин начинают регрессировать, в общем состоянии отмечается значительное улучшение:
- уменьшается желтуха (может сохраняться от 1 недели до 2 месяцев);
- исчезает зуд кожи;
- аппетит восстанавливается;
- уменьшается слабость;
- постепенно нормализуется сон
Сохраняются увеличенные печень и селезёнка. Но со временем гепатоциты регенерируются, размеры органов приходят к норме, боли в подреберьях исчезают.
Нормализуются анализы крови приблизительно через 1 — 6 месяцев после исчезновения желтухи у женщины.
В 90% болезнь заканчивается выздоровлением при условии нормального иммунного ответа.
В лечении острого гепатита В не используются противовирусные препараты. Проводится дезинтоксикационная терапия, назначаются гепатопротекторы, применяется симптоматическое лечение.
Основные причины кожного зуда при болезнях печени
Зуд кожи вызывает достаточно большой дискомфорт у человека. Он бывает общим и местным. В первом случае наблюдается зуд всего тела. Местное же поражение кожи характеризуется симптоматикой на отдельных участках тела. Кожный зуд, в основном, вызывают воспалительные процессы в организме, грибковые поражения, интоксикация, отравление, болезни печени, почек, желчевыводящих протоков.

Очень часто зуд кожных покровов провоцирует обструкция желчевыводящих путей любого характера. Так, самым распространенным заболеванием с проявлением зуда кожи является холестаз. Данный печеночный зуд объясняется нарушением оттока, либо формирования желчи. Различают внутрипеченочный, и внепечечночный холетсаз. Холестаз внутрипеченочный развивается из-за таких заболеваний: цирроз печени, длительный прием некоторых медикаментозных препаратов, воспаление печени, другие заболевания печени и желчного пузыря. При таком явлении наблюдается недостаточное образование желчи, или ее избыток.
К медикаментозным препаратам, которые вызывают холестаз можно отнести гормональные препараты, содержащие тестостерон, эстроген, прогестерон, эритромицин, толбутамид, многие другие антибиотики. При внепеченочном холестазе диагностируется закупорка желчных протоков. Данная патология может возникнуть на фоне сдавливания протоков извне, наличия внутренних опухолей, новообразований.
К другим причинам развития кожного зуда можно отнести следующие факторы:
- Отравление печени алкоголем. В этом случае накапливается большое количество токсинов в печени. На фоне этого появляется интоксикация печени. Отравление организма ядами, тяжелыми металлами, химическими веществами.
- Вирусные заболевания. Вирус может поражать как непосредственно печень, так и другие органы. Очень часто зуд кожи появляется при гепатитах. При этом наблюдается превышение уровня билирубина в крови, накопление солей, желчных кислот, которые проникают в общий кровоток, и выходят через кожу.
- Прием медикаментозных препаратов.
- Изменение гормонального фона.
- Поражение печени глистами, гельминтами, другими паразитами.
Кожный зуд может быть вызван таким заболеванием, как псориаз. Псориаз считается следствием и результатом заболеваний печени. На фоне псориаза возникают очаги на поверхности кожных покровов. Это пятна и бляшки розового, белого цветов. Изначально они возникают на голове, локтях, коленях, в зоне глаз, бровей, рта. При этом боль от таких новообразований отсутствует.
Эпидемиология гепатита В
Гепатит В до недавнего времени имел несколько вариантов названий – сывороточный, шприцевой, парентеральный. Эти определения действительно объясняют основной путь передачи вируса в кровь: инфекция попадает в организм через поврежденные слизистые оболочки и микроповреждения кожи. Впервые маркер HBV был выделен полвека назад, в 1963-м году, поскольку антиген нашли в крови коренных жителей Австралии, массово болеющих гепатитами, он был назван «австралийским». Семь лет спустя был выявлен полноценный вирус, который создал почву для того, чтобы в классификации инфекций появилась новая нозологическая форма – вирус гепатита В (HBV).
Эпидемиология гепатита В характерна унифицированным источником и путем заражения. Заразиться HBV можно только от инфицированного человека парентеральным способом (через поврежденные внутренние слизистые или внешние кожные покровы), вариантов путей проникновения вируса несколько: 1.
Естественный путь:
- Контактный, когда вирус через микротравмы, трещины кожи, слизистых оболочек проникает в кровоток. Это происходит при общем использовании предметов гигиены, предназначенных для персонального пользования – бритва, зубная щетка, ножницы. Предмет, принадлежащий вирусоносителю, представляет потенциальную угрозу для окружающих.
- Вертикальный путь – внутриутробное заражение плода от инфицированной матери, заражение ребенка во время прохождения по родовым путям или инфицирование в период ухода (разжевывание пищи для младенца, тесный телесный контакт с зараженной матерью и так далее). Через грудное молоко вирус не передается.
- Половой путь, как при гетеросексуальных, так и при гомосексуальных половых контактах.
Искусственный путь заражения:
- Медицинские процедуры – инъекции, капельные инфузии, гемотрансфузии (переливание крови).
- Трансплантация донорских органов, тканей.
- Наркомания (инъекционная).
Для распространения вируса нужна определенная среда – кровь, семенная жидкость, слюна, моча, вагинальные выделения, таким образом, путь передачи HBV практически идентичен с вариантами инфицирования ВИЧ. Эпидемиология гепатита В – это одна из самых тревожных проблем для системы глобального здравоохранения. Его тотальная распространенность несколько снизилась за последние 5 лет, благодаря внедрению правил вакцинации, однако по-прежнему главными источниками и носителями вируса являются лица, употребляющие инъекционные наркотики, и лица, ведущие беспорядочный половой образ жизни Вакцин против этих двух бед пока не придумали, поэтому гепатит В продолжает уносить более 2000000 жизней ежегодно.
В группы риска инфицирования гепатитом В входят такие категории людей:
- Инъекционные наркоманы.
- Люди, предпочитающие нетрадиционную сексуальную ориентацию.
- Люди, ведущие беспорядочный сексуальный образ жизни (незащищенные половые отношения).
- Круг лиц, имеющий постоянный тесный контакт с больным HBV или вирусоносителем.
- Пациенты, которым необходима инъекционная терапия или трансфузия (внутривенное капельное введение препарата), гемотрансфузия (переливание крови), трансплантация, гемодиализ.
- Новорожденные дети, матери которых являются носителями инфекции либо больны острым или хроническим гепатитом В.
- Медицинский персонал, которые постоянно имеет отношение к крови (хирурги, стоматологи, манипуляционные медсестры, лаборанты).
Что делать?
Если есть подозрения на гепатит нужно пройти полное обследование: УЗИ органов брюшной полости, МРТ и КТ. Обязательным условием считается сдача общего анализа крови, мочи и кала. Общий анализ крови при наличии болезни покажет понижение гемоглобина, анализ мочи — наличие желчного пигмента. При этом кал обесцвечивается. Когда гепатит подтверждается, проводится метод ПЦР для определения штамма вируса. После изучения полученных результатов лечащий врач назначает индивидуальное эффективное лечение. Кожные высыпания лечатся симптоматическими препаратами, назначаемыми врачом.

Лечение гепатита
Лечение заболевания — трудоемкий процесс, но если придерживаться рекомендаций доктора, болезнь полностью излечима. Если случаи излечения и хронической формы. Метод лечения напрямую зависит от категории гепатита. При острых гепатитах не используются противовирусные средства. Хронические гепатиты В и С излечимы при комбинированной противовирусной терапии, в составе нуклеозидов и интерферонов. Благодаря терапии вирус блокируется, печень не поддается разрушениям, а сыпь не распространяется дальше. Только комплексное лечение принесет желаемый результат.
Возможна ли профилактика?
Для профилактики гепатитов категории А и Е нужно часто мыть руки с мылом, всегда мыть овощи и фрукты перед употреблением, следить за их свежестью. Профилактика категории В — своевременная вакцинация, защищенные половые отношения
Важно следить за стерильностью приборов при посещении салонов красоты, клиник, использование разовых средств (шприцы, перчатки). Главное условие при токсической форме недуга — прерывание контакта с веществом, которое вызывает изменения в печени
Вредные привычки (курение и алкоголь) и интоксикацию организму (длительный прием антибиотиков, вредные экологические факторы) также важно исключать.

Печень – это один из важнейших органов, она очищает организм от токсинов. Если она не справляется с этой задачей, то это проявляется в первую очередь на коже – возникают высыпания и зуд. При гепатите, который является одним из заболеваний печени, сыпь на коже – частое явление.