Содержание
- Как я избавилась от камней в желчном пузыре. Как лечить желчнокаменную болезнь народными средствами
- Причины камнеобразования в желчном пузыре
- Желчнокаменная болезнь. Клинические симптомы
- Патогенез
- Как устроена печень?
- Классификация желчнокаменной болезни
- Последствия заболеваний желчного пузыря
- Диагностика
- Профилактика рецидива камнеобразования
- Как работает жёлчный пузырь, чем опасны заболевания и патологии органа
- Жизнь без желчного
- Лечение без операции
- Виды желчных камней
- Список литературы:
Как я избавилась от камней в желчном пузыре. Как лечить желчнокаменную болезнь народными средствами
Сегодня я решил опубликовать рассказ Герасименко С.М., проживающей в
Ростовской области, «Как избавиться от камней в желчном пузыре». Надеюсь,
кому-нибудь эта информация поможет, потому что сейчас очень много пациентов
страдает желчнокаменной болезнью. Между прочим, зная об этом три года назад, мне
бы не пришлось перенести операцию по удалению желчного пузыря, переполненного
камнями Как избавиться от камней в желчном пузыре – рассказ-быль ● Двадцать девять лет назад у меня обнаружили на УЗИ камень в желчном пузыре. На
приеме в поликлинике врач успокоил меня, сказав, что сейчас много людей живет с
камнями в желчном пузыре. Однако, несмотря на это, я решила, во что бы то ни
стало избавиться от своего камня. Собрала много медицинской информации, завела
дежурную тетрадь, в которую стала записывать рецепты, опробованные на мне самой
Не буду отвлекать ваше внимание попусту, так как положительного эффекта
длительное время не было.● Несмотря на мои старания, различные лечебные процедуры и рецепты, за десять
последующих лет мой камень существенно увеличился в объеме, завел себе
«партнера», а еще в почках появились несколько камешков и песок. В конце 1995
года моя подруга принесла рецепт лечения желчнокаменной болезни черной редькой
Стало известно мне, что сок черной редьки прекрасно растворяет минералы в
желчном пузыре и желчных протоках. Я незамедлительно приступила к лечению.● Купила на рынке десять килограмм клубней черной редьки, освободила их от
мелких корешков, промыла под проточной водой, не удаляя кожуру, и приготовила
сок, пропустив клубни через мясорубку. У меня получилось из десяти килограмм три
литра чистого сока, остальное – жмых. Сок редьки хранила в холодильнике, а жмых
перемешала с цветочным медом из расчета на килограмм жмыха 300 г меда.● Стала я пить сок редьки сначала по чайной ложке через час после еды. При
отсутствии болей в правом подреберье, я стала постепенно увеличивать дозу сока
до столовой ложки, потом до двух и в конце концов до полстакана. Хочу отметить,
что по данным ведущих фитотерапевтов страны сок черной редьки является сильным
желчегонным средством. Когда в желчных протоках образовалось много солей,
затрудняется передвижение желчи, что приводит к возникновению болей в области
печени.● Если возникает такая боль, можно приложить на область печени грелку. При
умеренной (терпимой) боли лечение можно продолжать, пока не закончится сок
редьки. Сразу хочу предупредить пациентов, которые намереваются испробовать этот
рецепт – во время лечения нужно соблюдать пресную диету без кислых и острых
продуктов. После того, как я закончила пить сок, стала употреблять смесь меда с
жмыхом, которая к этому времени прокисает. Это снадобье я принимала во время еды
по 1-3 столовых ложек до тех пор, пока оно не закончилось.● Я еще не закончила пить сок редьки, когда из областного центра к нам на
консультацию приехал врач. Прошла я УЗИ и оказалось, что почки полностью
избавились от камней и песка, а в желчном пузыре остался один единственный
камешек. Обрадовавшись, я подумала про себя: «Ай да, Штирлиц, ай да, сок черной
редьки!». Так как я уже хорошо знала, как избавиться от камней в желчном пузыре,
решила продолжать борьбу с этим недугом. Но не тут-то было, раз на раз не
приходится – мой булыжник становился все больше и больше. Врачи настоятельно
требовали провести операцию по удалению желчного пузыря.● В нашем регионе 2008 год оказался необычайно урожайным сливами и абрикосами.
За всю свою жизнь я не помню такой невиданной красоты. На моей даче растет шесть
сортов слив, которых я стала есть в неограниченном количестве, поскольку люблю
эти фрукты. Один раз в неделю целый день ела только сливы («сливовые дни»).
Наступила осень, пришла пора пойти к врачу на очередное обследование, так как
находилась на диспансерном учете. Сделав УЗИ…● Оказалось, что у меня полный порядок – камней больше нигде нет. Я к врачу:
«Как же так, ведь у меня пару месяцев назад был огромный камень в желчном
пузыре?». Внимательно наблюдая за монитором, доктор повторил: «У вас камней
больше нет!». Вот радость-то какая! От прилива положительных эмоций я
воскликнула: «Спасибо вам, доктор, золотой вы человек!». Врач, улыбаясь, в
ответ: «Здорово! Меня еще так никто и никогда не называл!». Теперь я все поняла
– сливы закончили мое лечение, добили злосчастный камень в желчном пузыре.
Будьте здоровы, друзья, очень надеюсь, что мой рассказ о том, как избавиться от
камней в желчном пузыре, кому-нибудь поможет в жизни.
Причины камнеобразования в желчном пузыре
Основными факторами, обуславливающими возникновение и дальнейшее развитие патологии, являются выработка желчи, перенасыщенной холестерином, смещение равновесного баланса между активностью антинуклеирующих и пронуклиирующих биокомпонентов на фоне ухудшения сокращаемости желчного пузыря.
Данная проблема может быть следствием различных аутоиммунных заболеваний (сахарного диабета, гемолитической анемии, гранулематозного колита, различных форм аллергий, цирроза печени и иных). Однако наиболее вероятными причинами формирования конкрементов считаются следующие:
- Наличие воспалительных явлений в желчевыводящих протоках, пузыре.
- Генетическая предрасположенность.
- Гемиколэктомия (тотальная либо субтотальная).
- Ожирение.
- Перенесенные хирургические операции на органах пищеварительного тракта.
- Дискинезия (функциональные нарушения моторики) желчевыводящих путей.
- Периоды беременности.
- Несбалансированный питательный рацион, основу которого составляют холестеринсодержащие продукты, бедные растительными волокнами.
- Поражения печеночной паренхимы, характеризующиеся инфекционно-токсической этиологией.
- Холестероз.
- Резкая потеря веса, голодание.
- Наличие синдрома нарушенного всасывания.
- Прием определенных лекарственных препаратов (в т. ч. пероральных контрацептивов).
- Холецистит (ксантогранулематозная, хроническая формы).
- Метеоризм.
- Возрастные изменения.
- Нарушения функций эндокринной системы.
- Малоподвижный образ жизни, гиподинамия.
Камнеобразование в полости пузыря и желчевыводящих путях может провоцироваться механическими причинами: присутствием опухолевидных новообразований, спаек, отеков, суживаний и перегибов протоков. Кроме того, не исключается наличие врожденных аномалий – кист главного желчного протока, дивертикул двенадцатиперстной кишки.
Желчнокаменная болезнь. Клинические симптомы
Желчнокаменная болезнь бессимптомного течения может быть находкой ультразвукового обследования при диспансеризации или проявляться симптомами поражения других органов и систем.
Желчнокаменная болезнь симптомного течения может проявляться болями в верхней половине живота, приступами желчной колики, механической желтухой, желчной диспепсией.
Боль может быть тупой, ноющей, и нередко возникает приступ желчной колики, который является патогномоничным признаком ЖКБ.
Желчная колика характеризуется резкой, спастического характера болью, усиливающейся при вдохе и положении на левом боку, незначительно уменьшающейся — на правом боку. От боли пациент мечется в постели, наблюдается тахикардия (сердцебиение), повышенная потливость, тошнота, незначительная рвота не приносящая облегчения больному, вздутие живота. При желчной колике боль локализуется в правом подреберье или подложечной области, иррадиирует под лопатку справа, или ключицу. Боль может иррадиировать за грудину и в область сердца, имитируя боли в сердце (стенокардию) – холецистокардиальный рефлекс.
Приступ желчной колики требует неотложной помощи, терпеть боль не следует, необходим вызов скорой помощи, возможно, госпитализация, дается оценка состояния больного и показания к оперативному лечению или консервативного ведения больного.
После желчной колики, которая может продолжаться от десятка минут до нескольких часов, может появиться желтуха – желтушность склер и кожных покровов, потемнение мочи, обесцвеченный кал.
Одновременно с приступом желчной колики или без него может возникать билиарная (желчная) диспепсия, которая проявляется ощущением горечи во рту, тошноты, особенно по утрам, иногда рвота, не приносящая облегчение, вздутие живота, склонность к запорам. Эти явления преходящи, могут быть самостоятельными или во время приступа боли в правом подреберье.
Правильная и своевременная диагностика позволяет уточнить заболевание, исключить заинтересованность других органов пищеварения и осложнений и наметить адекватные пути ведения пациента
Патогенез
Камни формируются в результате:
- Изменения составляющих желчи. К примеру, в ней может наблюдаться повышенное содержание холестерина. Выпадает осадок, который со временем становится уплотненным, округлым.
- Затрудненный вывод жидкости. Бывает спровоцирован хроническими заболеваниями или низкой сокращающей способностью желчного пузыря.
Конкременты могут образовываться под воздействием следующих факторов:
- генетическая предрасположенность;
- нарушение метаболических процессов в организме;
- воспаление в ЖКТ;
- высокий уровень триглицеридов;
- нарушенное питание;
- низкая физическая активность, в том числе при сидячей работе;
- ожирение или слишком резкое похудение;
- прием гормональных контрацептивов;
- сопутствующие патологические состояния – сахарный диабет, проблемы с кроветворением, цирроз печени и другие;
- возраст – чем старше человек, тем больше риск ЖКБ (максимальный в 40 лет), в раннем детстве диагностируется редко;
- сдавливание протоков извне, например, при наличии опухоли.
Как говорилось ранее, у женщин патология диагностируется чаще. Причиной возникновения желчнокаменной болезни служат особенности женских половых гормонов. Они делают желчь более густой, соответственно – подверженной формированию конкрементов. Особенно часто это наблюдается после родовой деятельности.

Как устроена печень?
Печень – самая крупная железа человека. Она расположена в верхнем этаже брюшной полости справа. Состоит из двух основных долей — правой и левой, которые в свою очередь разделяются на 8 сегментов.
У взрослого человека имеет вес около 1/40 от общей массы тела (приблизительно 1,6 кг у мужчин и 1,2 кг у женщин). Печень обладает двойным кровоснабжением: приблизительно 80% крови, приходящей в печень, поступает из воротной вены (венозная кровь, собранная от всех непарных органов брюшной полости), остальная часть (артериальная кровь, обогащенная кислородом) — из печёночной артерии. Войдя в ворота печени, оба сосуда дают многократно ветвящиеся более мелкие сосуды. На выходе из печени образуются 3-4 печёночных вены, которые впадают в нижнюю полую вену.
Основной структурной единицей печени является печеночная долька, которая состоит из клеток печени – гепатоцитов. Данная клетка является одной из важнейших биохимических лабораторий организма. Гепатоцит принимает участие в метаболизме белков, углеводов, жиров, жёлчных кислот, витаминов. Обезвреживает токсические вещества, поступающие из кишечника, с последующим выделением связанных продуктов в просвет кишки
Важной функцией гепатоцита является синтез жёлчи, участвующей в пищеварении

Классификация желчнокаменной болезни
Одна из последних классификаций желчнокаменной болезни (ЖКБ) разработана и принята III съездом Научного общества гастроэнтерологов России для применения в клинике.
I стадия ЖКБ – начальная, или предкаменная
- А. Густая неоднородная желчь
- Б. Формирование билиарного сладжа:
- с наличием микролитов,
- с наличием замазкообразной желчи,
- сочетание замазкообразной желчи с микролитами

II стадия – формирование желчных камней
- А. По локализации:
- в желчном пузыре,
- в общем желчном протоке,
- в печеночных протоках.
- Б. По количеству камней:
- одиночные,
- множественные
- В. По составу:
- холестериновые,
- пигментные,
- смешанные
- Г. По клиническому течению:
- латентного (бессимптомного) течения,
- с наличием клинических симптомов:
- болевая форма с желчными коликами,
- диспептическая форма,
- под маской других заболеваний.
III. стадия – хронический рецидивирующий калькулезный холецистит.
IV. стадия – осложнения.
Последствия заболеваний желчного пузыря
Дискинезия желчевыводящих путей
Дискинезия желчевыводящих путей (ДЖВП) — это нарушение функции (моторики) желчного пузыря и (или) протоков. Основное проявление дискинезии — это приступы билиарной боли в отсутствие явного органического поражения желчных путей. Также выделяют такое заболевание, как гиперкинезию — когда желчный сокращается очень сильно и гипокинезия (ленивый желчный) сокращается плохо.
Осложнения
- Холециститу.
- Желчнокаменной болезни.
- Гастродуодениту.
Гипотоническая дискинезия
Процесс, при котором происходит нарушение оттока желчи из-за снижения тонуса и сократительной активности желчного пузыря, сфинктеров протоков.
Факторы риска
- Гиподинамия.
- Ожирение.
- Редкие приемы пищи.
- Низкая или высокая кислотность.
- Анемия.
- Низкий брюшной тонус.
- Злоупотребление спазмолитиками.
- Алкоголь и наркотики.
- Хронические заболевания.
Гипертоническая дискинезия
Функциональная патология, которая характеризуется повышением сократительной способности, тонуса желчного пузыря, пузырного протока и сфинктера Одди.
Факторы риска
- Курение.
- Гиперпродукция соляной кислоты.
- Стресс.
- Диспепсии.
- Синдром раздраженного кишечника.
Полипы в желчном пузыре
Полипы появляются в результате разрастания слизистой оболочки внутри желчного пузыря. Полипы могут быть разного происхождения:
- Холестериновые — одни из самых распространенных (составляют 90% всех полипов) и лучше всего поддающиеся нутрицевтической коррекции. Обычно имеют размеры от 2 до 10 мм.
- Остальные 10% полипов-аденомы — являются истинными полипами и могут быть злокачественными.
Факторы риска перехода в злокачественную опухоль
- Возраст (старше 50 лет).
- Полип на широком основании или на длинной тонкой ножке.
- Одиночный характер полипа.
- Размеры полипа больше 6-10 мм в диаметре.
- Сочетание полипа с наличием камней в желчном пузыре.
- На фоне первичного склерозирующего холангита (воспалительное заболевание внутрипеченочных и внепеченочных желчных протоков).
- Отрицательная динамика по данным УЗИ.
Желчнокаменная болезнь
Желчнокаменная болезнь (ЖКБ) — образование желчных камней в пузыре или желчных протоках, которые вызваны нарушением обмена холестерина или билирубина. Холецистолитиаз — камни в желчном пузыре. Холедохолитиаз — камни в общем желчном протоке. Внутрипеченочный холелитиаз — камни во внутрипеченочных протоках.
Также важную роль играет наследственность, риск образования камней в 3-4 раза выше у лиц, родственники которых страдают ЖКБ.
Факторы риска
- Возраст (40-69 лет).
- Ожирение.
- Прием фармакологических препаратов (контрацептивные средства; фибраты; диуретики; октреотид, цефтриаксон все это факторы риска развития камней).
- Частые беременности в анамнезе.
- Оперативные вмешательства в желудке и кишке, в т.ч. шунтирующие операции связанные с ожирением.
- Наличие сахарного диабета.
Типы камней в желчном пузыре
- «мелкие» — камни размером до 1 см;
- «средние» — камни размером 1-2 см;
- «крупные» — камни размером > 2 см.
- Пигментные (билирубиновые) — образуются при нарушении детоксикации, проблемах с выведением билирубина, гемолитической анемии, при инфекционных и аутоиммунных процессах;
- Холестериновые — образуются при нарушении желчеоттока, ожирении, нарушении состава желчи, гиподинамии;
- Известковые (соли кальция + холестерин) — образуются из-за воспалительных процессов в желчном пузыре.
Холецистит — воспалительное поражение желчного пузыря. В зависимости от стадии холецистита бывает острым (острое воспаление желчного пузыря) или хроническим
Диагностика
Для выявления конкрементов используются следующие лабораторные диагностические мероприятия:
- БАК. Проводится для оценивания состояния печени. Смотрят на АЛТ, АСТ, билирубин и так далее. Это необходимо, так как при наличии камней они перекрывают проток и провоцируют холестаз, что становится причиной повреждения печеночных тканей.
- ОАК. Проверяют уровень нейтрофилов и скорость оседания эритроцитов. Когда он выше нормы, это указывает на воспалительный процесс.
- ОАМ. При желчекаменной болезни выявляется высокое количество билирубина.
Также проводится инструментальная диагностика:
- УЗИ. Помогает определить размер и месторасположение образований (в желчном протоке не всегда). Также ультразвуковое исследование может обнаружить воспаление или разрушение стенок пузыря, расширение внутри и вне желчевыводящих каналов.
- Эндоскопическая ретроградная холангиопанкреатография. Предыдущего метода иногда недостаточно. Тогда назначается это обследование. Оно предполагает введение рентгеноконтрастного вещества во внепеченочные протоки с помощью специального оборудования. Далее проводится рентгенография для обнаружения конкрементов.
- МРТ. Информативность соответствует ЭРХПГ. При этом данная диагностика является неинвазивной. Позволяет получить трехмерное изображение внутренних структур на компьютерном мониторе.
После проведения диагностических мероприятий врач ставит точный диагноз и подбирает эффективную схему терапии.

Профилактика рецидива камнеобразования
- Профилактика и метафилактика (предупреждение рецидива) мочекаменной болезни основывается на лечении обменных нарушений, приводящих к камнеобразованию, своевременном лечении хронического пиелонефрита и восстановлении нарушенного пассажа мочи. При нормальной клубочковой фильтрации рекомендуют прием не менее 1,5 л. жидкости в сутки.
- Лечение гиперурикемии (повышенное содержания мочевой кислоты в крови) необходимо проводить путем подавления образования мочевой кислоты в организме посредством ферментативных ингибиторов (милурит, аллопуринол).
- Снижение уровня мочевой кислоты в крови может быть достигнуто применением урикуретиков (бутадион), Во всех случаях целесообразно поддерживать рН мочи на уровне 6,2-6,8 применением цитратных смесей (магурлит, блеморен и др.) и натрия гидрокарбоната (питьевая сода).
- Из лекарственных средств рекомендуют гипотиазид. При лечении гипотиазидом необходимо увеличить содержание калия в рационе. Назначают 200г. сухофруктов (курага, изюм) в сутки.
- Антипуриновая диета необходима для больных подагрой, а также для лиц, имеющих нарушения обмена мочевой кислоты: уратный нефролитиаз, гиперурикемию, гиперурикозурию (камни в мочевыводящих путях, состоящих из солей мочевой кислоты — уратов, повышенный уровень мочевой кислоты в крови или моче).
Нарушения обмена мочевой кислоты может привести к развитию подагры, проявляющейся рецидивирующими артритами, повышению артериального давления, образованием камней в почках, развитию интерстициального нефрита и нарушению функции почек.
Как работает жёлчный пузырь, чем опасны заболевания и патологии органа
Жёлчный пузырь является полым органом в виде мешочка грушевидной формы. Он располагается в брюшной полости, в специальной выемке на поверхности печени, с которой образует тесную функциональную взаимосвязь. Орган непосредственно принимает участие в процессе переваривания пищи: он отвечает за накопление жёлчи. В свою очередь, жёлчь вырабатывается печёночной паренхимой. Пока печёночные структуры производят жёлчь, она собирается в пузыре.
Когда в организм поступает еда, жёлчный выбрасывает в двенадцатиперстную кишку собранную жидкость, где она, вместе с ферментами кишечника и поджелудочной железы, начинает процесс переваривания пищевого комка, поступившего из желудка. Кроме того, стенки пузыря продуцируют слизь и вырабатывают антихолецистокинин – гормон, отвечающий за расслабление мышечной мускулатуры пузырных стенок. Вместительность органа составляет около 60-80 миллилитров.
Структурно жёлчный пузырь представлен дном, стенками (средней частью) и шейкой. Последняя переходит в узкий пузырный проток. В области шейки органа присутствует функциональный перегиб, поэтому шейка расположена под некоторым углом по отношению к телу.
Ненормированный рацион, врождённые нарушения строения и общие отклонения в работе пищеварительного тракта нередко становятся катализатором развития ряда заболеваний жёлчного пузыря. Проявляющиеся их последствия опасны не только сбоями в процессах переваривания пищи. Так как все элементы пищеварительной системы тесно связаны между собой, нарушения в работе пузыря, в первую очередь, негативно сказываются на печени. В некоторых случаях, застойные процессы в органе становятся причиной воспалений ткани печени, вплоть до билиарного цирроза.
Жёлчный пузырь и жёлчевыводящие пути подвержены развитию таких болезней:
- холелитиаза: желчнокаменной болезни, когда в полости пузыря или протоков образуются камни-конкременты;
- дискинезии: нарушений сократительной функции мышечной мускулатуры органа и протоков;
- холецистита: воспалительных и некротических процессов в стенках и полости пузыря;
- холангита: острого или хронического воспаления жёлчных протоков;
- раковых опухолей, доброкачественных новообразований.
Жизнь без желчного
После ампутации органа пищеварительная система начинает работать по-другому. Желчь из печени поступает напрямую в кишечник, раздражая его слизистую. Из-за низкой концентрации желчи процессы расщепления пищи протекают медленнее. Эти недостатки можно скорректировать при помощи правильного питания.
Смотрите видео о питании без желчного пузыря:

Ранний реабилитационный период предполагает соблюдение строгой диеты. Оптимальным является стол №5. Его принципы:
- Дробное питание малыми порциями. Должно быть не менее 5-6 приемов пищи. Нельзя допускать длительных перерывов в еде.
- Употребление только теплой, а не горячей и холодной пищи.
- Готовка методом запекания, варки или на пару.
- Полный отказ от алкоголя, табака.
- Ограничение физических нагрузок.
| Из рациона пациента исключаются следующие продукты |
|
| В меню включают такие продукты |
|

Со временем человек будет разнообразить свой стол, но некоторые ограничения останутся на всю жизнь. Для улучшения пищеварения назначают ферменты (Панкреатин, Мезим, Креон).
Пациенту показано ежегодное санаторно-курортное лечение, умеренные физические нагрузки. При условии соблюдения рекомендаций врача больной сможет очень быстро восстановиться после операции и вернуться к активному образу жизни.
Лечение без операции
Консервативные методики эффективны при выявлении начальных стадий недуга, при наличии каменистых образований небольшой величины (диаметром менее 1 см). Такие способы исключают необходимость оперативного вмешательства, и дают возможность сохранить протоки и сам орган.
Что делать при обнаружении камней в желчном пузыре? Устранить конкременты возможно посредством медикаментозной терапии, ультразвукового разрушения ядер либо методами нетрадиционной медицины. Однако любой выбранный способ лечения должен осуществляться под строгим врачебным контролем.
Растворение
Для растворения сформировавшихся конкрементов применяется пероральная литолитическая терапия, предусматривающая введение медикаментов, созданных на основе хенодезоксихолевой и урсодезоксихолевой кислот. Подобные лекарственные средства способствуют изменению структурного состава желчи: снижению показателей холестерина и повышению уровня желчных кислот. Медикаментозное лечение рекомендуется при следующих условиях:
- Сохранение нормальной сократимости желчного пузыря в сочетании с хорошей проходимостью желчевыводящих путей.
- Преобладание холестериновых конкрементов.
- Величина фрагментов не превышает 1,5 см при условии заполнения ими лишь половины объема внутренней полости.
- Возможность приема препаратов на протяжении длительного периода.
Длительность терапии – от полугода до 2 лет. Лечение должно сопровождаться отказом от употребления лекарств, способствующих камнеобразованию (антациды, холестирамин, эстрогены). Метод противопоказан людям, имеющим заболевания пищеварительной и мочевыделительной систем. Эффективность устранения проблемы этим способом составляет 45 – 78%, вероятность рецидивов в данном случае достигает 72%.
Дробление
Механическое разрушение конкрементов осуществляется посредством экстракорпоральной ударно-волновой литотрипсии. Нередко применяется перед назначением медикаментозного растворения каменистых образований. Принцип метода основан на использовании ультразвуковой волны, под действием которой конкременты распадаются на камешки мелкой фракции. С той же целью может использоваться лазер. Показания к проведению процедуры:
- Отсутствие закупорки желчных протоков.
- Диаметр конкрементов менее 3 см.
- Наличие образований холестеринового происхождения без примеси кальцинатов (до 5 штук).
Дробление производится в несколько этапов: в зависимости от числа и размеров конкрементов требуется 1 – 7 сеансов, после чего выведение измельченных камней происходит естественным путем через желчевыводящую систему. Процедура запрещена к проведению пациентам с нарушениями свертываемости крови и людям, страдающим хроническими заболеваниями пищеварительного тракта. Это связано с риском закупоривания протоков и возможным повреждением целостности стенок основного органа желчевыделительной системы, что может стать причиной воспалительных явлений и формирования спаек.
Народные средства для выведения
Заслуженной популярностью пользуются следующие средства:
- Сок капусты квашенной. Употребляется трижды в день на протяжении 2 месяцев. Разовая доза напитка – 100 – 180 мл за прием.
- Плоды рябины. Следует ежедневно съедать по 250 – 300 г свежих ягод. Продукт можно есть в сочетании с медом, хлебом, сахаром. Продолжительность лечения – 1,5 месяца.
- Настой из брусничных листьев. 1 ст. л. листьев заваривают 180 – 200 мл кипятка, выдерживают полчаса и фильтруют. Употребляется отвар до 5 раз в сутки в дозе 2 ст. л. за прием.
- Оливковое масло. Принимается внутрь натощак по 0,5 ч. л. Постепенно разовая дозировка должна быть увеличена до 100 мл. Длительность курса – 3 недели.
- Сироп из свеклы. Свежие овощи (3 – 5 штук) очищают от кожуры и отваривают продолжительное время до образования сиропа. Полученная жидкость употребляется трижды в сутки по 70 – 100 мл.
- Отвар из березовых листьев. 1 ст. л. высушенного растительного сырья заливают 200 мл кипятка и 20 минут томят на умеренном огне. Полученная вытяжка укутывается и настаивается 1 час, затем фильтруется сквозь марлевый отрез. Средство принимают натощак в дозе 200 мл.
Обязательным условием при использовании средств нетрадиционной медицины является отсутствие аллергических реакций на компоненты, входящие в состав рецептур
При прохождении курса лечения нужно обращать внимание на самочувствие. В случае ухудшения состояния прием лекарства следует прекратить
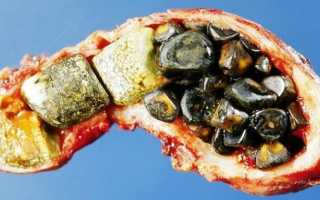
Виды желчных камней
- Холестериновые камни.
Представлены в виде рентген негативных однородных образований округлой формы, 15-18 мм в диаметре, возникающих вследствие нарушения обменных процессов. Чаще всего они обнаруживаются у тучных пациентов, при отсутствии воспалений, непосредственно в желчном пузыре.
- Билирубиновые (пигментные) камни.
Формирование данных конкрементов также происходит без участия воспалительных механизмов. Они возникают при изменении белкового состава крови и при различных врожденных аномалиях, сопровождающихся усиленным распадом эритроцитов. Билирубиновые камни – это множественные образования относительно небольших размеров, локализующиеся в желчном пузыре и желчевыводящих протоках.
- Известковые камни.
Основой известковых камней является кальций. Это достаточно редкие конкременты, образующиеся вследствие развития воспаления в стенках желчного пузыря. В данном случае центром формирования, вокруг которого начинают откладываться кальциевые соли, становятся бактерии, небольшие кристаллы холестерина или частички слущенного эпителия.
- Желчные камни смешанного состава.
По мере нарастания воспалительных явлений на пигментные и холестериновые камни наслаиваются кальцинаты, превращая их в конкременты смешанного состава с характерной слоистой структурой. Как правило, именно такие формирования становятся причиной хирургического вмешательства.
Список литературы:
- Егиев В.Н., Федоров И.В., Рудакова М.Н. Очерки лапароскопической холецистэктомии. — 2008.
- Еverson G.T., McKinley C., Kem F. Jr. Mechanisms of gallstone formation in women. Effects of exogenous estrogen (Premarin) anddietary cholesterol on hepatic lipid metabolism // J. Clin. Invest. — 1991. — Vol. 87. P. 237-246
- Методическая разработка «Желчнокаменная болезнь» Изд. УГМА,Екатеринбург,2011 -28 с.
- Минимальноинвазивные технологии в хирургическом лечении больных с острым холециститом: учебное пособие / Ю.В. Баринов, Р.Б. Мумладзе, Г.М. Чеченин, С.С. Лебедев, Г.Г. Мелконян; ГБОУ ДПО «Российская медицинская академия последипломного образования». – М.: ГБОУ ДПО РМАПО, 2015. – 92 с.