Содержание
- Функция
- Как избежать использование пластика и пластмассы
- Локализация сосудов и желчных протоков
- Строение поджелудочной железы
- Методика ультразвукового исследования печени
- Компьютерная томография
- Сегментарное строение печени
- Как проходит МРТ-исследование печени
- Кровоснабжение и иннервация печеночных структур
- Показания и противопоказания
- Холестериновый обмен
- Предоперационное обследование и подготовка
- Обезвреживающая функция
- Структура печени
- Как подготовиться к КТ печени
- Анатомия печени
- Анатомия левой доли
- Признаки заболеваний
Функция
Функции печени многообразны. Она является прежде всего крупной пищеварительной железой, вырабатывающей желчь, которая по выводному протоку поступает в двенадцатиперстную кишку
(Такая связь железы с кишкой объясняется развитием ее из эпителия передней кишки, из которой развивается часть duodénum.) Ей свойственна барьерная функция: ядовитые продукты белкового обмена, доставляемые в печень с кровью, в печени нейтрализуются; кроме того, эндотелий печеночных капилляров и звездчатые ретикулоэндотелиоциты обладают фагоцитарными свойствами (лимфоретикулогистиоцитарная система), что важно для обезвреживания всасывающихся в кишечнике веществ. Печень участвует во всех видах обмена; в частности, всасываемые слизистой оболочкой кишечника углеводы превращаются в печени в гликоген («депо» гликогена)
Печени приписывают также гормональные функции
В эмбриональном периоде ей свойственна функция кроветворения, так как она вырабатывает эритроциты. Таким образом, печень является одновременно органом пищеварения, кровообращения и обмена веществ всех видов, включая гормональный
Печени приписывают также гормональные функции. В эмбриональном периоде ей свойственна функция кроветворения, так как она вырабатывает эритроциты. Таким образом, печень является одновременно органом пищеварения, кровообращения и обмена веществ всех видов, включая гормональный.
Как избежать использование пластика и пластмассы
Не стану скрывать, но я была фанатом продуктов из пластика и пластмассы долгие годы. Они покорили меня прочностью, удобством и, конечно, ценой.
Американские ученые утверждают: 80% обнаруженных в организме человека «пластиковых» веществ попадают туда по большей части из посуды. Но ведь если написано «пищевой пластик», значит, он должен быть безвредным! Однако есть много нюансов, и главный – пищевой пластик бывает разный. От того, какие вещества он содержит, зависит, как его можно использовать. К сожалению, об этом не пишут на этикетках, и, соответственно, это правило редко соблюдается.
Локализация сосудов и желчных протоков
Печень состоит из двух основных долей: правой и левой. Каждая доля имеет свою собственную систему сосудов и желчных протоков. Рассмотрим их локализацию более подробно:
Правая доля печени
Правая доля печени образует основную часть печени и занимает большую часть верхней части брюшной полости. Ее верхняя поверхность плотно прилегает к диафрагме, а нижняя поверхность располагается в непосредственной близости от желчного пузыря и двенадцатиперстной кишки.
Сосудистая система правой доли печени включает в себя:
- Главная ветвь печеночной артерии, которая поставляет кровь в правую долю печени.
- Печеночная вена, которая отводит кровь из правой доли печени и сливается с верхней полой веной.
- Портальная вена, которая приносит кровь, богатую питательными веществами из органов пищеварения в печень.
Желчные протоки правой доли печени состоят из:
- Печеночных протоков, которые собирают желчь из печеночных клеток и переносят ее в общий печеночный проток.
- Общего печеночного протока, который сливается с общим желчным протоком.
- Общего желчного протока, который соединяется с протоком поджелудочной железы и формирует общий желчный проток.
Левая доля печени

Левая доля печени находится слева от срединной линии и занимает небольшую часть верхней части брюшной полости. Ее верхняя поверхность контактирует с диафрагмой, а нижняя поверхность соприкасается с желудком и селезенкой.
Сосудистая система левой доли печени включает в себя:
- Печеночную артерию, которая обеспечивает кровоснабжение левой доли печени.
- Печеночную вену, которая отводит кровь из левой доли печени и сливается с верхней полой веной.
- Портальную вену, которая приносит кровь из органов пищеварения в печень.
Желчные протоки левой доли печени состоят из:
- Печеночных протоков, которые собирают желчь из печеночных клеток и переносят ее в общий печеночный проток.
- Общего печеночного протока, который сливается с общим желчным протоком.
- Общего желчного протока, который соединяется с протоком поджелудочной железы и формирует общий желчный проток.
Изучение локализации сосудов и желчных протоков в печени позволяет понять ее анатомическую структуру и функционирование, а также проводить эффективные медицинские процедуры, связанные с печеночными заболеваниями.
Строение поджелудочной железы
Поджелудочная железа – это железистый орган, который находится в верхней части живота, за желудком. Она имеет форму длинного и изогнутого овала. Поджелудочная железа состоит из двух основных частей – головки и хвоста, которые соединены тонким и гибким трубчатым отделом, называемым телом.
Головка поджелудочной железы находится справа от средней линии живота и частично обхватывает первый отдел двенадцатиперстной кишки. Хвост железы находится слева и находится ближе к селезенке.
Структурно поджелудочная железа состоит из множества мелких железистых единиц, называемых ацини, которые выполняют основную функцию продуцирования панкреатического сока. Ацини содержат специальные клетки, называемые экзокринными клетками, которые вырабатывают пищеварительные ферменты. Эти ферменты затем высвобождаются в протоки, которые собираются вместе и формируют главный панкреатический проток, который выходит из железы.
Кроме экзокринной функции, поджелудочная железа также выполняет эндокринную функцию. В ее составе содержится группа клеток, называемых островками Лангерганса, которые производят важные гормоны, такие как инсулин и глюкагон. Эти гормоны играют ключевую роль в регулировании уровня сахара в крови и обмене веществ в организме.
Все структурные единицы и протоки поджелудочной железы образуют сложную сеть, которая обеспечивает ее функционирование и взаимодействие с другими органами пищеварительной системы.
Методика ультразвукового исследования печени
Печень — наиболее крупный орган человека, который весит около 1500 г и располагается в правом верхнем квадранте живота. Использование ультразвукового сканирования в режиме реального времени существенно облегчило проведение абдоминальной ультрасонографии при исследовании печени. Этому способствует высокая разрешающая способность и доступность метода, которые повышают диагностические возможности при оценке различных поражений печени. Печень считается наиболее простым для ультразвукового исследования органом, а применение эхографии дает очень много для диагностики ее заболеваний.
Подготовка больного. В идеале больной должен воздерживаться от приема пищи в течение 6 часов до проведения процедуры, чтобы уменьшилось вздутие живота и заполнился желчный пузырь. Хотя сканировать печень несложно, мы рекомендуем, особенно для начинающих, следовать фиксированному алгоритму, чтобы быть уверенным, что осмотрена вся паренхима печени и выполнены все задачи исследования.
Техника исследования. Положение больного может быть как на спине, так и на правом боку. Техническая последовательность действий следующая.
Подреберный срез печени
Помещаем датчик под правый нижний реберный край (рис. 3) и, легко нажимая на кожу, производим веерообразные движения сверху вниз и снаружи кнутри (рис. 4). Когда мы направляем датчик вверх, то видим печеночные вены (рис. 5) и изучаем сегментарное строение печени. Затем, направляя датчик немного вниз, можно увидеть вены воротной системы (рис. 6).
Рис. 3. Схема наложения датчика для получения подреберного среза печени.
Рис. 4. Схема веерообразного движения датчика при УЗИ печени.
Рис. 5. УЗИ печеночных вен.а) Уровень расположения печеночных вен (схема).б) Нормальное изображение печеночных вен (эхограмма).
Рис. 6. Уровень бифуркации.а) Уровень бифуркации достигается при направлении датчика немного каудально (схема).б) Нормальное изображение воротных вен на уровне бифуркации (эхограмма).
Продольный срез печени
Плотно устанавливаем датчик на кожу под мечевидный отросток и направляем его вверх (рис. 7), затем смещаем в латеральном направлении (параллельно исходной позиции) так, чтобы осмотреть всю печень (рис. 8). Этот срез идеален для исследования левой доли печени.
Рис. 7. Продольное сканирование печени — схема наложения датчика. Следует поддерживать плотный контакт датчика с кожей.
Рис. 8. Эхограммы продольного среза печени.а) Продольный срез печени через правую долю.б) Продольный срез печени через левую долю.
Поперечный срез печени
Поперечный срез печени может быть получен поворотом датчика на 90° от продольного положения и проведением его через печень (рис. 9). Эти срезы значительно помогают при оценке дилатации внутрипеченочных желчных протоков, которая отчетливо видна на поперечных срезах правой доли.
Рис. 9. Получение поперечного среза печени.а) Схема наложения датчика для получения поперечного среза печени.б) Поперечный срез здоровой печени (эхограмма).
Заканчиваем абдоминальную ультрасонографию печени, устанавливая датчик в 7-10 межреберье для исследования свода правой доли печени, который порой не удается ясно визуализировать, особенно у тучных больных. Кроме того, межреберный доступ может помочь при осмотре сосудов и желчного пузыря.
Сегментарное строение печени
Сегментарное строение печени — важная часть ультразвукового исследования, поскольку информация о том, в каком сегменте органа располагается поражение имеет большое значение. Печень может быть разделена печеночными венами следующим образом: правая вена делит правую долю на два сегмента — задний и передний (рис. 10) и левая вена разделяет левую долю на латеральный и медиальный сегменты (рис. 11). Теперь, если мы проведем продольные плоскости через левую, среднюю и правую главные воротные вены (рис. 12), то печень будет разделена на восемь сегментов (рис. 13).
Рис. 10. Подреберный косой срез через правую долю печени позволяет увидеть передний и задний сегменты (эхограмма).
Рис. 11. Медиальный и латеральный сегменты левой доли печени (эхограмма).
Рис. 12. Продольные плоскости, проведенные через левую, среднюю и правую ветви воротной вены.
RHV — правая печеночная вена, MHV — средняя печеночная вена, LHV — левая печеночная вена, RPV — правая главная воротная вена, LPV — левая главная воротная вена.
Рис. 13. Печень разделена на восемь сегментов следующим образом: 1 — хвостатая доля, которая ограничена сзади нижней полой веной и спереди главной печеночной бороздой; 2 и 3 — левый латеральный сегмент; 4 — левый медиальный сегмент; 5 и 8 — правый передний сегмент; 6 и 7 — правый задний сегмент.
Компьютерная томография
Также для изучения состояния печени используется КТ (метод компьютерной томографии). Он позволяет определить почти все серьезные морфологические изменения на раннем этапе их развития:
- Киста и поликистоз,
- Тромбоз и обструкция воротной вены,
- Гнойные образования,
- Жировая дистрофия,
- Цирроз печени,
- Онкологический процесс,
- Гепатит, лимфома.
Нормальный размер печени по продольной линии измерения — от 250 до 300 миллиметров. Высота левой доли должна составлять не более 150-160 миллиметров, высота правой — не более 200-220 миллиметров. Показатели, которые свидетельствуют о здоровом состоянии печени:
- Более высокая плотность полости печени, нежели полости прилегающих органов (желчного пузыря, поджелудочной железы или селезенки),
- Легко определяемые воротная вена, желчевыводящего протока и печеночной вены,
- В структуре печеночных долек не обнаруживаются артерия печени или желчевыводящий проток.
Следующие показатели могут быть признаком патологических изменений:
- Область затемнения с хорошо просматриваемыми границами, ткань имеет волнистую поверхность, что говорит о доброкачественном новообразовании (например, киста, гемангиома), для них характерны малый размер и медленное развитие,
- Темная часть ткани с ребристыми, расплывшимися или бугорчатыми краями, что говорит о злокачественном новообразовании, такое может иметь большой размер и быстро расти,
- более насыщенный цвет некоторых участков печени, исчезновение некоторых каналов или появление новых, что означает патологию желчевыводящего протока или системы кровообращения.

Сегментарное строение печени
На сегодняшний день принцип деления органа на сегменты основан на общности выполняемой функции и кровообращения. Самыми крупными образованиями, из которых состоит печень, являются доли.
Строение печени выглядит следующим образом:
Сегменты печени
- Правая доля. Данная доля превышает размеры левой более чем в 6 раз и состоит из 2 секторов, которые именуются как латеральный и парамедианный. Латеральный делится на 2 сегмента – верхнезадний и нижнезадний, причем ни один из них не граничит с левой долей органа. Парамедианный сектор также состоит из 2 сегментов – верхнепереднего и среднего.
- Левая доля. Несмотря на свои размеры, в этой доле есть большое количество сегментов и секторов. Левая доля представлена в виде 3 секторов: дорсальной, парамедианной, латеральной.
Дорсальный сектор имеет 1 сегмент – хвостатый, парамедианный – квадратный и передний, а латеральный – задний сегмент правой доли.
Каждая печеночная часть имеет свою характеристику и пронумерована латинскими цифрами.
Как проходит МРТ-исследование печени
Томограф – аппарат для проведения МРТ – устанавливается в отдельном помещении, защищенном от проникновения посторонних электромагнитных сигналов. Само устройство имеет вид большого цилиндрического блока, по оси которого имеется туннель длиной чуть более метра и диаметром в полтора метра. Туннель предназначен для размещения пациента в томографе и оборудован столом с электроприводом.
Во время проведения МРТ на пациенте и в карманах одежды не должны находиться металлические предметы, включая очки, ювелирные изделия, зубные протезы, застежки, пряжки ремней, карманные ножи. Категорически запрещается проносить в помещение любые электронные устройства. Любой посторонний предмет из металла – потенциальная опасность для пациента.
Процедура начинается с укладки пациента, головой в сторону томографа. При использовании контрастного препарата в вену вводится игла автоматического инъектора. Для защиты от шума, возникающего при работе томографа, на уши надеваются наушники. Под голову подкладывается подушка. Перед началом исследования персонал покидает помещение, связь с пациентом осуществляется через переговорное устройство и наушники, через которые транслируется музыка. В некоторых центрах Санкт-Петербурга на тело пациента может устанавливаться дополнительная градиентная катушка, похожая на щит.
Точно выполняйте указания персонала клиники, соблюдайте полную неподвижность на протяжении всей процедуры. В ходе обследования пациента могут попросить задержать дыхание или дышать медленнее. Категорически запрещается пытаться самостоятельно выбраться из устройства.
Длительность проведения МРТ печени – примерно 40 минут (при использовании контраста 55 минут). После завершения обследования дождитесь помощи персонала, не пытайтесь самостоятельно покинуть устройство.
Кровоснабжение и иннервация печеночных структур
Каждая печеночная доля получает кровь из ВВ и аорты железы. Оба сосуда проникают внутрь паренхимы посредством поперечной борозды (ворота печени). Артерия перемещает от брюшной аорты только третью часть крови. Но она очень важна, так как обеспечивает больше кислорода, чем воротная вена. Последняя транспортирует кровь не только с питательными веществами, но и с токсинами от органов желудочно-кишечного тракта (кишечника, селезенки, желудка, поджелудочной).
Печеночные ткани не имеют нервных окончаний, поэтому пораженный орган не болит. Болезненное ощущение появляется только тогда, когда печень увеличивается в размере и растягивает фиброзную капсулу. Именно в ней есть нервные отростки. Иннервацию также обеспечивают отдельные блуждающие нервы и диафрагмальный нерв. Его волокна через солнечное сплетение брюшины продолжаются к подвешивающим связкам. Частицы нервных сплетений также располагаются по ходу ВВ и артерии, отдают отростки к печеночным желчным каналам.
Показания и противопоказания
Показанием для МРТ печени может служить подозрение на ряд заболеваний печени и желчных протоков на основании клинической картины и результатов исследования другими методами. МРТ помогает подтвердить диагноз или установить его, когда информации от других методов было недостаточно.
МРТ печени назначают при :
- механической желтухе для установления ее причины;
- жировой дистрофии печени;
- цирротических изменениях в печени;
- абсцессе печени;
- увеличении размеров печени по неустановленной причине;
- опухолях печени или метастазах в печень;
- травмах печени;
- эхинококкозе;
- гемангиоме печени.
Абсолютными противопоказаниями к процедуре являются :
- наличие в организме каких-либо предметов из металла (штифтов, металлоостеосинтеза, пуль, брекетов и др.);
- кардиостимулятор и другие электронные импланты (слуховой, инсулиновый дозатор);
- травма глаза металлической стружкой;
- протез сустава (за исключением титанового).
Относительные противопоказания :
- клаустрофобия (панический страх в закрытом пространстве);
- избыточный вес тела;
- выраженный болевой синдром, не позволяющий выдержать неподвижное состояние;
- эпилепсия и судорожная готовность другой причины;
- психиатрические заболевания;
- беременность в первые 3 месяца.
Контрастирование противопоказано в любом сроке беременности и при кормлении грудью. Наличие внутриматочной спирали, менструация противопоказанием для МРТ не являются.
Холестериновый обмен
Холестериновые молекулы составляют структурный каркас всех без исключения клеточных мембран. Деление клеток без достаточного количества холестерина попросту невозможно. Из холестерина образуются желчные кислоты, т.е. по сути сама желчь. Из холестерина образуются все стероидные гормоны: глюкокортикоиды, минералокортикоиды, все половые гормоны.
Синтез холестерина, поэтому, генетически детерминирован. Холестерин может синтезироваться во многих органах, но, наиболее интенсивно синтезируется он в печени. К слову сказать, в печени, так же, происходит и расщепление холестерина. Часть холестерина выделяется с желчью в неизменном виде в просвет кишечника, но большая часть холестерина – 75% превращается в желчные кислоты. Образование желчных кислот – основной путь катаболизма холестерина в печени. Для сравнения скажем, что на все стероидные гормоны вместе взятые расходуется лишь 3% холестерина. С желчными кислотами у человека в сутки выделяется 1-1,5 г холестерина. 1/5 этого количества выделяется из кишечника наружу, а остальное вновь всасывается в кишечник и попадает в печень.
Предоперационное обследование и подготовка
Хирургическое вмешательство на печени не проводится без полного лабораторно-инструментального обследования. Диагностический минимум включает в себя:
- общеклинические анализы крови (общие, биохимический крови, коагулограмма);
- определение группы и резус-фактора;
- исследование на маркеры вирусных гепатитов, ВИЧ, сифилис;
- ФГДС (фиброгастродуоденоскопия);
- рентгенография органов грудной клетки;
- инструментальные исследования, направленные на визуализацию печени, других органов брюшной полости и отдаленных метастазов при опухолевом процессе (УЗИ органов брюшной полости, компьютерная и/или магнитно-резонансная томография).
Большое значение при подготовке к хирургическому вмешательству имеет правильная оценка функциональных резервов печени. Это позволяет предположить степень поражения органа и операционные риски. Определение функционального состояния печени проводится по международной классификации Чайлд-Пью. Высокий операционный риск имеют пациенты при наличии следующих состояний:
- варикозным расширением вен пищевода, особенно с кровотечением из них в анамнезе;
- гипоальбуминемия — снижение белка альбумина в крови;
- снижение уровня протромбина — вещества, участвующего в процессах свертывания крови.
Перед оперативным вмешательством обязательно проводится коррекция метаболических и других изменений, вызванных заболеваниями печени. Так, если у пациента имеется желтуха, назначается внутривенная инфузионная терапия, направленная на детоксикацию организма. При асците (наличие невоспалительной жидкости в брюшной полости) выполняется дозированная эксфузия выпота. В случае нарушения свертывающей способности крови проводится трансфузия плазмы или отдельных факторов свертывания.
При первичном злокачественном новообразовании печени и метастатическом поражении, не поддающимся хирургическому лечению или требующем обширной резекции, прибегают к сеансам химиоэмболизации. Этот метод представляет собой разновидность местной химиотерапии.
Химиотерапевтические препараты вводятся через катетер, проведенный через бедренную артерию до ветвей печеночной артерии, кровоснабжающих опухолевый узел. Благодаря прямому цитотоксическому действию этих лекарств уменьшаются размеры опухоли или метастаза, что позволяет провести резекцию у ранее неоперабельных пациентов или уменьшить объем операции.
Обезвреживающая функция
Печень выполняет защитную роль не только за счет обезвреживания и выведения токсичных соединений, но, даже за счет попавших в нее микробов, которых она уничтожает. Специальные клетки печени (купферовские клетки) подобно амебам захватывают чужеродные бактерии и переваривают их.
В процессе эволюции печень превратилась в идеальный орган обезвреживания токсических веществ. Если она не может превратить токсичное вещество в полностью нетоксичное, она делает его менее токсичным. Мы уже знаем, что токсичный аммиак превращается в печени в нетоксичную мочевину (карбамид). Чаще всего печень обезвреживает токсичные соединения за счет образования с ними парных соединений с глюкурановой и серной кислотой, глицином, таурином, цистеином и др. так обезвреживаются высокотоксичные фенолы, нейтрализуются стероиды и другие вещества.
Большую роль в обезвреживании играют окислительные и восстановительные процессы, ацетилирование, метилирование (поэтому для печени так полезны витамины, содержащие свободные метильные радикалы-СН3), гидролиз и др. Для выполнения печенью своей дезинтоксикационной функции, необходимо достаточное энергетическое обеспечение, а для этого, в свою очередь, необходимо достаточное содержание в ней гликогена и присутствие достаточного количества АТФ.
Структура печени
Печень состоит из 2 структур – правой и левой долей. Это структурно-функциональные единицы органа. Между ними есть соединительная ткань.
Правая и левая дольки выглядят как шестигранные призмы с плоским основанием, но с выпуклой вершиной. Печеночные дольки состоят из балок и дольчатых синусоидных гемокапиляров.
Эти структурные элементы расположены радиально, начиная от периферии органа и направляясь к центру, в место где проходит воротная вена. Балки складываются из 2 рядов гепатоцитов. А дольчатые сунусоидные гемокапилляры состоят из плоских эндотелиальных клеток.
Гепатоциты расположены рядами, а между ними есть еще желчные капилляры. Их диаметр не превышает 1 мкм. Характерно, что они не имеют мембраны, а ограничиваются плазмолеммой гепатоцитов, которые расположены по соседству. Желчные капилляры проходят вдоль печеночной балки и плавно переходят в другие структуры – холангиолы. Это трубочки, впадающие в желчевыводящие протоки, расположенные между долями железы.
Соединительная ткань, которая локализуется между двумя долями не развивается. Ее развитие и разрастание может происходить только вследствие различных патологий. Например, цирроза.
Как подготовиться к КТ печени
При записи в медицинский центр СПб«Магнит» пациенту подробно рассказывают как проходить процедуру и как к ней подготовиться. Перед КТ печени за 4 часа нельзя есть. Это связано с тем, что печень является активным участником процесса пищеварения, и прием пищи может исказить результат исследования.
При необходимости проведения КТ печени с контрастированием пациент обязан предоставить анализ крови на креатинин, не позже чем десятидневной давности. При повышении показателя исследование противопоказано, пациенту предлагается МРТ.
КТ печени с контрастированием и без также противопоказано и не проводится в медицинском центре «Магнит»:
-
беременным женщинам;
-
детям до 5 лет.
Кормящим мамам после диагностики необходимо кратковременно прекратить грудное вскармливание и перевести ребенка на смесь. Сцеженное молоко утилизируется.
Также в СПб медицинских центрах есть ограничение по массе тела – до 150 кг и окружности живота или грудной клетки – до 150 см. Эти параметры выведены в соответствии с разрешающими возможностями аппарата.
Анатомия печени
Печень – это орган паренхиматозного типа, мягкой консистенции. Весит от 1,5 до 2 кг у взрослого человека. Она имеет 2 поверхности:
- Диафрагмальная — ровная, то есть она повторяет все очертания железы. Она разделена на 2 части серповидной связкой.
-
Висцеральная — находится снизу и сзади органа, и в отличие от диафрагмальной поверхности она неровная. Так как на ней есть ямки и борозды от других структур. Висцеральная часть включает 3 борозды, которые разделяют железу на 4 части. Они называются продольными и поперечной. Эти углубления образуют своеобразную Н.
Борозды:
- Продольная справа – углубление от желчного пузыря. В задней части этого углубления проходит нижняя полая вена. Справа от этого углубления находится правая доля органа.
- Продольная слева – в ней локализуется круглая связка и пупочная вена. Сзади в этом углублении размещен волокнистый тяж. В левую сторону от этого углубления располагается левая доля органа.
- Борозда поперечного расположения – это ворота печени. Именно в этом месте находится основной желчный проток, сосуды и нервы.
Между этими структурами находится квадратный сегмент печени. Также есть еще один сегмент, который называют хвостатой долей. Она локализуется между печеночными воротами, и углублениями с нижней полой веной и венозной связкой.
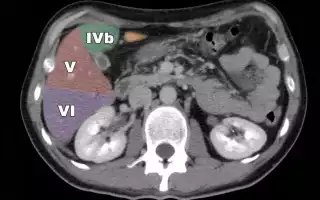
Анатомия левой доли
По классификации Куино и в правой, и в левой доле печени расположено по 4 сегмента. Воротная вена делит доли печени на верхние и нижние, передние и задние сегменты.
Помимо Куино над классификацией работали и другие авторы, поэтому в разных источниках названия сегментов могут различаться, что не принципиально.
На диафрагмальной поверхности сегменты нумеруются по часовой стрелке, а на висцеральной против часовой стрелке; на изображениях обычно римскими цифрами. В медицинской терминологии крайние области принято называть латеральными, срединные—медиальными.
1
Между продольными бороздами висцеральной поверхности позади ворот печени (поперечной борозды, через которую входит воротная вена) находится 1-ый сегмент. Он не виден на диафрагмальной поверхности.
2
Сегмент II. Левый латеральный верхний. В некоторых источниках встречается другое название: левый латеральный задний. То, что один объект носит разные названия, не свидетельствует о каком-то противоречии. Эти разночтения связаны с пространственной формой органа. Слова «задний», «передний», «латеральный» употребляются для уточнения положения сегмента.
4
4-ый сегмент печени. Левый медиальный. Бисмут (Н. Bismuth) в 1982 предложил делить сегмент IV на IVa и IVb: левый медиальный верхний и нижний.
Признаки заболеваний
Простота и доступность использования УЗИ делают этот метод диагностики незаменимым при обследовании железы по поводу подозрения на следующие патологии:
- врожденные аномалии развития – эта патология встречается редко. Возможно нехарактерное расположение органа, то есть его локализация слева, агенезия (отсутствие) одной из долей или добавочные доли, которые выявляются при УЗИ;
- гепатит в различной стадии развития – при острой стадии болезни отмечается увеличение органа, единичные очаги некроза и жировой дистрофии с сохраненным кровотоком. При хронической стадии болезни выявляется значительное количество очагов некроза, перерождение печеночной в соединительную ткань с наличием фиброзных тяжей;
- цирроз – просматривается на УЗИ нарушение кровотока с варикозно расширенными венами и наличием дополнительной сосудистой сети;
- кисты травматического характера – на УЗИ определяются в виде округлого образования с плотным тонким ободком гиперэхогенного характера. В течение первых дней после травмы содержимое кисты отличается неоднородностью вследствие формирования кровяного сгустка, который в дальнейшем рассасывается и содержимое кисты приобретает однородность и гипоэхогенность;
- гемангиома – частой локализацией патологии являются близко расположенные сосудистые структуры. Отличается четкими границами и гиперэхогенной структурой. Уточнение доброкачественного процесса проводится с помощью КТ;
- рак печени – отмечается участок ткани, имеющий необычное строение с нечеткими границами, неоднородной структурой и разной эхогенностью;
- поликистоз – редкое врожденное заболевание, характерной особенностью которого является поражение всей печени, вызывая ее увеличение, деформацию, изменение сосудистого рисунка и увеличение эхогенности окружающей паренхимы;
- паразитарные эхинококковые кисты – на ранних этапах развития УЗИ выявляет тонкостенную капсулу, которая в дальнейшем превращается в толстую и слоистую оболочку с появлением кальцинатов или дочерних элементов в виде уплотнений в полости кисты.
Однако, не всегда эта методика может дать исчерпывающий ответ о состоянии железы. Так как большая часть печени скрыта, поэтому УЗИ не дает возможности глубокого исследования органа. При сложных случаях патологии исследуются сегменты печени КТ.
Использование этой методики позволяет точно определить локализацию патологического процесса, особенно при подозрении на онкологию. При обследовании на КТ все сегменты печени, борозды и сосуды объективно оцениваются.
Такая диагностика патологических процессов печени позволяет выявлять их на ранних стадиях развития, а условное деление железы на сегменты, быстро определять их локализацию.