Содержание
- Классификация осложнений после холецистэктомии
- Часто задаваемые вопросы
- Виды и особенности операций по удалению желчного пузыря
- От чего зависит выбор метода?
- Противопоказания
- Последствия удаления желчного пузыря у мужчин и у женщин
- Заголовок статьи
- Показания к удалению желчного пузыря
- Как удаляют камни лапароскопическим методом?
- Лекарства после лапароскопии желчного пузыря
- Лечение жёлчекаменной болезни
Классификация осложнений после холецистэктомии
Специалисты выделяют три основных вида осложнений после холецистэктомии:
- ранние;
- поздние;
- операционные.
Ранние осложнения
Как правило, ранние осложнения связаны со вторичным кровотечением, которое возможно при соскальзывании с кровеносных сосудов наложенной на них лигатуры. Это самые распространенные случаи постхолецистэктомических осложнений, поскольку сама операция может быть сопряжена с определенными трудностями при извлечении удаляемого органа (особенно – при проведении лапароскопии желчного пузыря, размер которого из-за многочисленных конкрементов сильно увеличен).
Также возможно вторичное кровотечение из ложа удаленного органа, которое возникает в случаях сращивания стенок пузыря и печени вследствие изменений их тканей в результате воспалительного процесса. Вид оказываемой в таких случаях первой помощи зависит от типа кровотечения (наружное или внутреннее) и сопутствующей клинической картины.
Внутреннее кровотечение возможно устранить только хирургически, путем повторного накладывания на сосуд лигатуры или установки на него клипсы. В процессе такой повторной операции остатки крови удаляются, и проводится проверка наличия иных источников кровотечения. Кровопотеря возмещается переливанием коллоидного и солевого растворов и плазмы. Как правило, такие осложнения обнаруживаются еще в то время, когда пациент находится в стационаре, поэтому они и называются ранними и врачи их оперативно устраняют.
Они возникают при соскальзывании лигатуры, приводящей к желчному перитониту (излиянию желчи в брюшную полость). Подобные абсцессы также могут возникать вследствие распространения инфекции и как осложнение после холецистита флегмонозного или гангренозного вида.
Для клинической картины таких осложнений характерны:
- высокая температура тела;
- головные и мышечные боли;
- при пальпации области правого подреберья возникает сильный болевой синдром;
- озноб;
- одышка (частое дыхание);
- при большом размере абсцесса возможна асимметрия грудной клетки.
Лечение абсцессов также носит оперативный характер, при котором образовавшийся гнойник вскрывают и ставят систему дренирования. Одновременно с этим назначаются препараты антибактериального действия.
Поздние осложнения после холецистэктомии
Её внешними признаками являются пожелтение кожных покровов и глазных склер, желчный рефлюкс, сопровождаемый горечью во рту, боли в правом подреберье и нарушения стула.
Для возобновления свободного желчевыведения проводится удаление камней из протоков, либо (если это невозможно) – удаление части желчного канала с последующим восстановлением его целостности, либо операция по эндопротезированию желчевыводящих путей. Главная цель таких операций – восстановление нормального анастомоза (свободного соединения желчных протоков с окружающими органами).
В некоторых случаях при повреждении желчевыводящего пути возможно образование свищей, через которые желчь просачивается за его пределы. В таких случаях также проводится операция по закрытию места повреждения.
Также поздними осложнениями считаются ситуации, когда оперативное вмешательство не представляется возможным из-за возникновения неучтенных ранее противопоказаний.
Осложнения операционного характера
К такого рода негативным последствиям относятся:
| № | Полезная информация |
|---|---|
| 1 | неправильная перевязка культи протока желчного пузыря |
| 2 | повреждения печеночной артерии |
| 3 | повреждения воротной вены |
Последнее является наиболее опасным, поскольку велика вероятность летального исхода.
Для того, чтобы максимально снизить вероятность возникновения необходимости повторной операции после холецистэктомии, необходимо максимально полное предоперационное обследование пациента на предмет определения сопутствующих патологий и наличия противопоказаний. Это позволить выбрать наиболее оптимальный способ хирургического вмешательства и минимизировать риск возникновения непредвиденных ситуаций.
Кроме того, многое зависит от опыта и квалификации хирурга, а также от соблюдения им последовательности действия и необходимых требований к безопасности при проведении хирургических манипуляций. Если все перечисленные требования соблюдены в полной мере, то риск возникновения осложнений, а, следовательно, и вероятность повторной операции после удаления желчного пузыря сводятся почти к нулю.
Часто задаваемые вопросы
Чем опасны камни в желчном пузыре?
Безопасных камней в желчных путях не бывает. Рано или поздно случаются настоящие приступы, болезнь переходит из разряда камненосительства в разного рода осложнения: острый холецистит (воспаление желчного пузыря), водянку, инфильтрат, желтуху, свищи и другие заболевания.
Можно ли раздробить или растворить камни?
Попытки растворения камней при помощи препаратов желчных кислот (урсодезоксихолевая и хенодезоксихолевая) малоэффективны.Применение желчегонных препаратов, а также «народных способов» (оливковое масло с лимоном и др.) крайне опасно. Камни могут попасть из пузыря в протоки, что вызывает желтуху и холангит. К аналогичными осложнениям приводят попытки дистанционного дробления камней. Поэтому для лечения желчнокаменной болезни нельзя использовать литотрипсию.Единственный действенный способ лечения — удалить желчный пузырь оперативно.
Нужна ли специальная подготовка к холецистэктомии?
Специальной подготовки не требуется. Достаточно прибыть в клинику натощак.
Нужна ли дополнительная диагностика перед лапароскопией желчного пузыря?
Перед госпитализацией необходимо получить консультацию хирурга и выполнить стандартное лабораторное обследование, а также предоставить () и данные о рентгенографии органов грудной клетки. Всю необходимую предоперационную диагностику, в том числе стандартное лабораторное обследование (по специальной программе со скидкой), можно пройти в ЦЭЛТ.
В ряде случаев для уточнения диагноза или оценки тяжести состояния пациента с сопутствующими заболеваниями может потребоваться компьютерная томография, УЗИ или другая диагностика, консультации смежных специалистов. О необходимости дополнительных обследований врач сообщит на приеме. Любое обследование можно выполнить в нашей Клинике в кратчайшие сроки.
Чем определяется категория сложности операции?
Категория сложности зависит от размера камней, расположения, их количества, наличия сопутствующих заболеваний. Категорию сложности может определить врач на консультации после сбора анамнеза, осмотра и оценки результатов диагностики.
Как жить без желчного пузыря?
Отсутствие желчного пузыря, человек, как правило, не ощущает. Строгой пожизненной диеты не требуется.
Послеоперационная реабилитация
Пациент выписывается через 2 суток после лапароскопии желчного пузыря. Полное отсутствие дискомфорта после операции наступает через неделю. В течение 3-4 недель необходимо соблюдать несколько правил:
- ограничить большие физические нагрузки
- соблюдать режим питания (употреблять пищу небольшими порциями 5-6 раз в день), щадящую диету с исключением жирной, жареной, острой, копченой пищи.
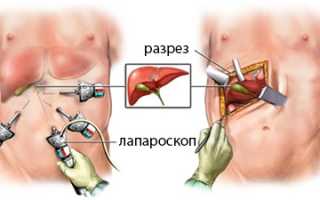
Виды и особенности операций по удалению желчного пузыря
Операция по удалению желчного пузыря может быть проведена как классически, открытым способом, так и с привлечением малоинвазивных методик (лапароскопически, из минидоступа). Выбор метода определяет состояние пациента, характер патологии, усмотрение врача и оснащение лечебного учреждения. Все вмешательства требуют общего наркоза.
слева: лапароскопическая холецистэктомия, справа: открытая операция
Открытая операция
Полостное удаление желчного пузыря подразумевает срединную лапаротомию (доступ по средней линии живота) либо косые разрезы под реберной дугой. При этом хирург имеет хороший доступ к желчному пузырю и протокам, возможность их осмотреть, измерить, прозондировать, исследовать с использованием контрастных веществ.
Открытая операция показана при остром воспалении с перитонитом, сложных поражениях желчевыводящих путей. Среди недостатков холецистэктомии этим способом можно указать большую операционную травму, плохой косметический результат, осложнения (нарушение работы кишечника и других внутренних органов).
Ход открытой операции включает:
- Разрез передней стенки живота, ревизию пораженной области;
- Выделение и перевязку (либо клипирование) пузырного протока и артерии, кровоснабжающей желчный пузырь;
- Отделение и извлечение пузыря, обработку ложа органа;
- Наложение дренажей (по показаниям), ушивание операционной раны.
Лапароскопическая холецистэктомия
Лапароскопическая операция признана «золотым стандартом» лечения при хронических холециститах и желчнокаменной болезни, служит методом выбора при острых воспалительных процессах. Несомненным преимуществом метода считают малую операционную травму, короткий срок восстановления, незначительный болевой синдром. Лапароскопия позволяет пациенту покинуть стационар уже на 2-3 день после лечения и быстро вернуться к привычной жизни.

- Проколы брюшной стенки, сквозь которые вводят инструменты (троакары, видеокамера, манипуляторы);
- Нагнетание в живот углекислоты для обеспечения обзора;
- Клипирование и отсечение пузырного протока и артерии;
- Удаление желчного пузыря из брюшной полости, инструментов и ушивание отверстий.
Операция длится не более часа, но возможно и дольше (до 2 часов) при сложностях доступа к пораженной области, анатомических особенностях и т. д. Если в желчном пузыре есть камни, то их дробят перед извлечением органа на более мелкие фрагменты. В ряде случаев по завершению операции хирург устанавливает дренаж в подпеченочное пространства для обеспечения оттока жидкости, которая может образоваться вследствие операционной травмы.
Холецистэктомия минидоступом
Понятно, что большинство пациентов предпочли бы лапароскопическую операцию, но она может быть противопоказана при ряде состояний. В такой ситуации специалисты прибегают к миниинвазивным техникам. Холецистэктомия минидоступом представляет собой нечто среднее между полостной операцией и лапароскопической.
Ход вмешательства включает те же этапы, что и остальные виды холецистэктомии: формирование доступа, перевязку и пересечение протока и артерии с последующим удалением пузыря, а различие состоит в том, что для проведения этих манипуляций врач использует небольшой (3-7 см) разрез под правой реберной дугой.
этапы удаления желчного пузыря
Минимальный разрез, с одной стороны, не сопровождается большой травмой тканей живота, с другой – дает достаточный обзор хирургу для оценки состояния органов. Особенно показана такая операция больным с сильным спаечным процессом, воспалительной инфильтрацией тканей, когда затруднено введение углекислого газа и, соответственно, лапароскопия невозможна.
После малоинвазивного удаления желчного пузыря больной проводит в больнице 3-5 дней, то есть дольше, чем после лапароскопии, но меньше, чем в случае открытой операции. Послеоперационный период протекает легче, нежели после полостной холецистэктомии, и больной раньше возвращается домой к привычным делам.
От чего зависит выбор метода?
Поскольку лапароскопическая операция относится к малотравматичным вмешательствам, во многих случаях она является более предпочтительной по сравнению с полостной (лапаротомией). Однако, не каждая патология позволяет использовать такой доступ.
Среди основных показаний к плановой лапароскопии включаются:
- Диагностика.
- Гинекологические манипуляции при бесплодии, внематочной беременности, тяжелой вторичной дисменорее.
- Удаление кист или миомы.
- Удаление аппендикса.
- Операции на органах гепатобилиарной системы.
Лапароскопическая диагностика по экстренным показаниям проводится при подозрении на апоплексию яичника или разрыв кисты, трубную/внематочную беременность, омертвение миоматозного узла, а также при сильных болях в брюшной области неясной этиологии.
Если есть возможность провести вмешательство малотравматичным способом, это является предпочтительным. Однако, специалисты не могут однозначно ответить на вопрос, что лучше – лапароскопия или полостная операция, поскольку эти методы не конкурируют между собой.
Выбор оптимального метода операции лучше доверить своему врачу – только он может оценить все возможные достоинства и риски каждого способа. Не стоит настаивать именно на лапароскопии, так как она не всегда может заменить полноценное полостное вмешательство.
Противопоказания
Выделяют несколько противопоказаний к проведению операции лапароскопическая холецистэктомия, к ним относятся:
- Выраженные нарушения системы гемостаза (свертывание крови).
- Тяжелая легочная, сердечно-сосудистая патология в стадии декомпенсации.
- Воспаление брюшины (перитонит), которая покрывает органы брюшной полости.
- Локализация желчного пузыря внутри тканей печени.
- Злокачественное новообразование (рак) в структурах гепатобилиарной системы.
- Беременность на поздних сроках течения.
- Выраженное ожирение (2-3 степень).
- Острое воспаление поджелудочной железы (панкреатит).
- Рубцовые изменения (формирование соединительнотканных спаек) тканей области печени и полых структур гепатобилиарной системы.
Перед началом проведения данного оперативного вмешательства врач обязательно проводит обследование и убеждается в отсутствии противопоказаний.
Последствия удаления желчного пузыря у мужчин и у женщин
После операции по удалению желчного пузыря могут возникнуть различные проблемы в организме пациента. Например, могут измениться биохимические процессы в желудочно-кишечном тракте или нарушиться регуляция выработки желчных кислот. В результате этого пациент может столкнуться с некоторыми последствиями:
|
ПХЭС |
При развитии этого синдрома у людей происходит сильное разжижение желчи, нарушается баланс микрофлоры, возникает метеоризм и отрыжка, начинается диарея, появляются болевые ощущения. Также у пациентов расширяется главный канал, предназначенный для выведения желчи, снижаются защитные функции организма, в ротовой полости постоянно ощущается горький привкус, в ложе пузыря может скапливаться жидкость. Наблюдаются сбои в пищеварительной системе, нарушается двигательная функция пищевых масс, происходит сбой при вторичном всасывании желчи |
|
Болевые ощущения |
Местом локализации болевого очага является зона правого подреберья, там, где остался рубец после полостного хирургического вмешательства. Болевой синдром может иметь различную интенсивность. Если пациенту проводилась лапароскопическая операция, то местом локализации болевого очага является зона эпигастрия. Болевой синдром, как правило, имеет тупой и ноющий характер, усиливается при глубоких вдохах, при кашле и т. д. Такой дискомфорт будет сопровождать пациента в течение месяца. У людей могут возникать боли жгучего характера. Местом их локализации является область грудины и эпигастрия. Такой дискомфорт развивается по причине заброса в желудок содержимого кишечника |
|
Проблемы с кишечником |
У многих пациентов, у которых был удален желчный пузырь, начинаются серьезные проблемы с кишечником. Например, происходит нарушение моторики в мышечных тканях 12-ти перстной кишки и т. д. |
|
Спазмы |
После удаления этого органа людям приходится страдать от болевого спазмирования. Местом локализации дискомфорта является верхняя зона живота, а также правый бок. Болевой синдром может иррадировать в зону правого подреберья, в область спины либо пупка. Интенсивность болевых ощущений нарастает при кашле или любом физическом движении. Продолжительность одного спазма составляет 20-25 минут. Дискомфорт, имеющий колющий характер, возникает сразу после трапез, либо во время ночного отдыха. Параллельно может наблюдаться следующая симптоматика: кашель сердечный, рвота, тошнота |
|
Понос |
На фоне проведенной операции у людей нарушаются процессы дефекации. В большинстве случаев у больных развивается диарея, во время которой отходят жидкие испражнения с вкраплением крови. Такое патологическое состояние нормализуется благодаря специальной диете. Но, у некоторых пациентов развивается хронический понос, из-за которого им приходится годами страдать от дискомфорта. При хологенной кишечной диарее может проявляться следующая симптоматика: появляются болевые ощущения в подвздошной зоне и в области живота, справа, жидкие каловые массы приобретают зеленоватый либо светло-желтоватый оттенок. Затяжной понос приводит к постепенному обезвоживанию организма, может провоцировать развитие желтухи |
|
Изжога |
Из-за того, что после удаления пузыря, в организме пациента нарушаются многие пищеварительные процессы, у него может часто случаться обратный выброс содержимого из 12-ти перстной кишки. В результате у больного возникает сильная и частая изжога, появляется горький привкус в ротовой полости. Такое патологическое состояние требует медикаментозной терапии, так как в противном случае будет постепенно увеличиваться желчная литогенность. На фоне постоянного раздражения желчными массами у людей могут развиться такие опасные недуги как язва, цирроз и т. д. |
|
Желтуха или гнойная форма перитонита |
Заподозрить развитие таких осложнений люди могут по характерной симптоматике: появляется озноб, у человека проступает холодный пот, возникают сильнейшие боли в пупочной зоне, начинается тошнота, сменяющаяся рвотой, сильно поднимается температура |
Заголовок статьи
Заголовок статьи
Это первый абзац статьи. Здесь мы рассмотрим важные аспекты темы, которую изучаем. Мы подробно рассмотрим основные принципы и примеры, чтобы лучше понять тему.
Второй абзац статьи будет посвящен более специфическим деталям. Мы рассмотрим различные варианты и важные моменты, которые нужно учитывать при изучении данной темы.
| Заголовок таблицы | Заголовок таблицы |
|---|---|
| Ячейка таблицы | Ячейка таблицы |
| Ячейка таблицы | Ячейка таблицы |
В третьем абзаце мы сделаем выводы и подведем итоги. Мы рассмотрим основные результаты и дадим рекомендации по дальнейшему изучению данной темы.
Показания к удалению желчного пузыря
Самое частое показание к холецистэктомии — желчнокаменная болезнь. Её консервативная терапия возможна только в случае бессимптомного течения заболевания: при отсутствии симптомов вероятность осложнений ЖКБ очень низкая (около 2% в год) и сравнима со столь же низкими рисками самой операции.
При появлении же симптомов эти два процента увеличиваются на порядок и превращаются в двадцать. Соответственно, риск осложнений желчнокаменной болезни теперь намного превышает риски операции и наркоза. Подробнее о желчнокаменной болезни и современных подходах к ее диагностике и лечению Вы можете прочитать здесь.
Когда же нужна операция при камнях в желчном пузыре?
При:
- остром холецистите (воспалении желчного пузыря) или после него;
- холедохолитиазе (миграции камней в желчные протоки);
- воспалении поджелудочной железы — панкреатите (а желчекаменная болезнь — вторая по частоте причина развития этого грозного заболевания);
- после хотя бы одного приступа желчной колики (боль в верхних отделах живота, обычно возникающая после приема жирной пищи);
- «фарфоровом» желчном пузыре — когда происходит кальцинация его стенок. Это состояние значительно увеличивает риск развития рака желчного пузыря;
- при крупном камне у пожилых пациентов — это может привести к пролежням стенки желчного пузыря и рядом лежащих органов (например, 12-перстной кишки), а также увеличивает риск развития рака желчного пузыря.4
Также удаление желчного пузыря может потребоваться при:
- опухолях;
- полипах;
- травмах.2
Как удаляют камни лапароскопическим методом?
При небольших отложениях конкрементов проводится эндоскопическое вмешательство без удаления органа.
Подготовка и начало операции ничем не отличается от холецистэктомии. Но после нагнетения газа и введения троакаров, хирург разрезает стенки пузыря и вводит в его полость специальный отсос, который выводит все камни наружу.
Затем стенки органа ушивают, обрабатывают полость антисептиками, убирают инструменты и зашивают проколы.
Камни из желчного пузыря лапароскопией удаляют не долго, как правило, манипуляция продолжается в среднем 40-60 минут. Через 3-4 дня пациента выписывают домой.
Лекарства после лапароскопии желчного пузыря
Иногда может понадобиться курс антибиотикотерапии (при повышенном риске развития инфекции, при воспалительных процессах). Часто применяют фторхинолоны, обычные антибиотики. При нарушении микрофлоры применяют пробиотики, пребиотики. Хорошо зарекомендовали себя такие препараты, как: линекс, бифидум, бифидобактерин.
Могут понадобиться поливитамины. Далее терапия сугубо индивидуальна и зависит от имеющихся нарушений и рисков. При болях применяют обезболивающие (кетанал, кетанов), при спазмах – спазмолитики (но-шпа, дюспаталин, мебеверин).
При наличии сопутствующих заболеваний или осложнений применяют этиологическую или симптоматическую терапию. Так, при панкреатите применяют ферментные препараты, такие как креон, панкреатин, микразим.
При повышенном газообразовании могут быть полезны такие препараты, как метеоспазмил, эспумизан.
Для нормализации работы сфинктера и 12-перстной кишки применяют мотилиум, дебридат, церукал.
При применении препаратов необходимо обязательно проконсультироваться с врачом, поскольку самолечение может быть опасно.
Как принимать урсосан после лапароскопии желчном пузыре?
Урсосан относится к гепатопротекторам, которые обеспечивают защиту печени от неблагоприятных воздействий. Принимают их длительно, от 1 до 6 месяцев. Действующим веществом этого препарата является урсодезоксихолиевая кислота, которая обеспечивает защиту слизистых от токсического воздействия желчных кислот. Применяют препарат по 300-500 мг, на ночь. Препарат становится жизненно необходимым, поскольку печень требует еще большей защиты от желчи, которая выделяется непосредственно в кишку.
Мумие
Мумие – достаточно эффективное средство, которое применяется при различных заболеваниях. Это древнейшее средство народной медицины, которое хорошо стимулирует деятельность пищеварительных органов. Мумие для организма безвредно. После операции дозировку препарата уменьшают в 3 раза, по сравнению со стандартной дозировкой. Пить мумие следует 21 день. Повторный курс может быть проведен по истечении 60 дней. На курс отводится 20 г мумие, которое растворяют в 600 мл воды. Применяют трижды в день. Первую неделю применяют по 1ч.л., вторую – по 2 ч.л., третью неделю – по 3 ч.л.
Лечение жёлчекаменной болезни
Лечение жёлчекаменной болезни только хирургическое. Консервативное лечение, прием жёлчегонных препаратов способствует миграции конкрементов из жёлчного пузыря в общий жёлчный проток и может вызвать острый билиарный панкреатит и механическую желтуху.
В зависимости от доступа и используемого оборудования холецистэктомия может быть выполнена открытым способом, лапароскопическим – через проколы в передней брюшной стенке и роботическим методом с использованием аппарата DaVinci. Каждый метод имеет свои показания и ограничения.
Холецистэктомия из открытого доступа, данный вид оперативного вмешательства показан при наличии противопоказаний для выполнения лапароскопической холецистэктомии. Такие, как тяжелая сердечно-сосудистая или дыхательная недостаточность, спаечная абдоминальная болезнь, наличие внутренних билиодигестивных свищей, синдрома Мириззи.
Лапароскопическая холецистэктомия является золотым стандартом в лечении жёлчекаменной болезни. Этот метод малотравматичен, обеспечивает отличную визуализацию и функциональность. Современное высокотехнологичное оборудование позволяет снизить риск интраоперационных осложнений.
Одним из вариантов лапароскопической операции является роботическая холецистэктомия с использованием аппарата DaVinci. Позволяет с ювелирной точностью произвести выделение внепеченочных жёлчевыводящих путей, тем самым обезопасив пациента от грозного осложнения – пересечения общего жёлчного протока.
Особые категории пациентов
Особое внимание требуется пациентам пожилого и старческого возраста. Множество сопутствующих заболеваний могут стать причиной отказа от планового хирургического лечения в пользу хирургического лечения «по жизненным показаниям» в других клиниках
В нашей клинике накоплен большой опыт оказания помощи пациентам старшей возрастной группы. После предоперационного обследования и подготовки пожилые пациенты могут рассчитывать на выполнение хирургического пособия.
Повышенного внимания требуют пациенты, страдающие сахарным диабетом с высоким индексом массы тела. На фоне сахарного диабета значительно снижены репаративные возможности организма, что наряду с выраженным болевым синдром и длительным постельным режимом может привести к ряду нежелательных осложнений.
У обеих групп пациентов лапароскопическая холецистэктомия является операцией выбора, т.к. малоинвазивный доступ позволяет значительно снизить хирургическую травму, значительно ускорить процесс активизации пациента. Как правило, вставать с кровати можно через 3-4 часа после операции. Благодаря ранней активации значительно снижается риск развития сердечно-сосудистых осложнений, спаечной абдоминальной болезни. Использование специальных удлиненных инструментов позволяет выполнять лапароскопическую операцию пациентам с индексом массы тела более 40 кг/м.
Как выполняется лапароскопическая холецистэктомия?
На фотографиях подробно показаны этапы лапароскопической холецистэктомии.
На снимке запечатлен этап мобилизации шейки жёлчного пузыря, выделения ее из сращений с двенадцатиперстной кишкой.
На этом снимке, при помощи лапароскопического инструмента вскрыта брюшина в области шейки жёлчного пузыря и выполняется мобилизация пузырного протока.
На этом снимке выделен пузырный проток и на него наложена клипса.
После наложения двух клипс на остающуюся часть пузырного протока и одной на уходящую, можно выполнять его пересечении.
После пересечения пузырного протока выполняется выделение и клипирования пузырной артерии.
Теперь, когда пузырная артерия пересечена, остается только отделить жёлчный пузырь от ложа и извлечь из брюшной полости.
На этом снимке показано отделение жёлчного пузыря от ложа в области шейки. Кажущаяся простота выполнения требует очень аккуратной работы, чтобы избежать повреждения печени.
Финальный этап операции. Жёлчный пузырь отделяется от ложа и извлекается из брюшной полости.