Содержание
Диагностика
Обследование больного с асцитом всегда будет комплексным. Какую информацию врачи получают из рутинных методов исследования:
- УЗИ.
- Компьютерной или магнитно-резонансной томографии.
- Пунктирования брюшной полости.
- Контроля диуреза.
- Лапароскопии.
Ультразвуковое исследование
УЗИ брюшной полости
На УЗИ органов брюшной полости и малого таза будет определяться свободная жидкость. Программное обеспечение сканера подсчитает ее объем.
Также врач должен посмотреть печень и размер внутрипеченочных сосудов, диаметр портальной вены, размер внутрибрюшных лимфоузлов.
Контроль диаметра венозных сосудов необходим для оценки степени портальной гипертензии. Чем больше размер сосуда, тем хуже состояние пациента.
Томография
Более подробное строение органов брюшной полости покажет компьютерная или магнитно-резонансная томография. Как правило, эти виды исследования назначаются 1 раз в год для оценки цирротических изменений печени и контроля за онкологическим заболеванием.
Пункция брюшной полости
Эта манипуляция является инвазивной и проводится в условиях стационара при декомпенсации асцита. В этом случае диагностика сочетается с лечением. Врач специальной иглой проникает в брюшную полость, подключает систему дренажа и откачивает асцитическую жидкость.
Пункция брюшной полости
Часть объема отправляется на исследование в лабораторию. Там выясняют, является ли асцит следствием портальной гипертензии, воспаления или опухоли. Оценивается содержание белка, наличие атипичных (раковых) клеток, клеточный состав и наличие микроорганизмов.
Контроль диуреза
С помощью этого метода можно диагностировать асцит в домашних условиях, настолько он прост. Ежедневно больному предлагается записывать количество выпитой жидкости и объем выделенной мочи. Если мочи меньше, то при таких признаках, с высокой долей вероятности, развивается асцит.
Помимо этого, регулярно измеряется окружность живота и прибавка веса.
Лапароскопия
Фактически, лапароскопия является самым надежным методом диагностики. Хирург видит содержание брюшной полости изнутри. Но требуется этот метод при циррозе печени с асцитом в исключительных и самых крайних случаях, поскольку осложнений у него больше чем достоинств. Потребуется наркоз, а для человека со слабой печенью это может стать смертельным.
Лапароскопия
Что происходит при асците?
Нужно понимать, что асцит — это осложнение цирроза, а не обязательный его симптом. Дело в том, что печень принимает активное участие в кровообращении и служит местом, где кровь очищается от токсинов и вредных веществ. При циррозе печеночная ткань отмирает, и процесс не может не задеть сосудистую сеть, которая плотно оплетает орган.
В механизме развития асцита можно выделить несколько составляющих:
- синдром потальной гипертензии — повышение давления в системе воротной вены печени;
- недостаток белка в плазме крови;
- повышенная выработка гормонов, которые расширяют сосуды;
- застой лимфы и ее выход за пределы сосудов в брюшную полость.
На первых стадиях диагностировать асцит можно только инструментальными методами (УЗИ), потому что живот еще не выглядит раздутым. В это же время процесс уже начинается, и давление в системе воротной вены повышается, а сосуды расширяются. Одновременно с этим продолжается замещение нормальных функциональных гепатоцитов соединительной тканью, которая выглядит как рубец. Она не способна выполнять свои функции и мешает оставшимся печеночным клеткам: они не получают питательных веществ из крови и также некротизируются (отмирают).
Усугубляет ситуацию и тот факт, что аномальные клетки печени начинают выделять медиаторы (гистамин и серотонин) в кровеносное русло. Эти вещества способствуют расширению сосудов, а в качестве компенсаторного (приспособительного) механизма организм наполняет их кровью. Объем циркулирующей крови увеличивается и оказывает постоянное давление на стенки вен и артерий. В организме накапливаются соли и вода, которая не имеет возможности выходить естественным путем. Стенки сосудов теряют эластичность, и в них образуются поры, через которые выделяемая жидкость может попадать в брюшную полость.
На первой стадии жидкость может распределяться по кровеносным и лимфатическим сосудам. Затем они также не выдерживают нагрузки, и вода вытекает в брюшную полость. Всего в животе может скапливаться до 5—10 л жидкости.
Причины развития
Небольшой объём жидкости образуется в брюшине. Она обеспечивает эластичность кишечника, предупреждает склеивание органов. Излишнее количество всасывается эпителием. Затруднённое движение на фоне асцита кровяного потока по сосудистой системе приводит к накоплению жидкого компонента, из-за чего происходит выход через стенку сосуда и накапливания в полости. Проявление характерно для последних стадий поражения печени.
Образование рубца внутри органа приводит к уменьшению здоровых тканей. Рубцовая поверхность появляется из-за гибели клеток. При циррозе клеточная структура разрушается под влиянием некроза. Заболевание проходит четыре этапа развития: первая характеризуется воспалением с некротическим развитием, вторая проявляется замещением ткани органа на соединительную. Продолжительный воспалительный процесс приводит к накоплению жидкости, измененная поверхность печени увеличивается. Третья стадия выражается в кровотечениях, тяжелых осложнениях, несёт угрозу жизни. Четвёртый этап приводит к печёночной коме пациента, печень полностью деформирована.

Спровоцировать асцит могут следующие причины:
- наследственность;
- несбалансированное питание;
- злоупотребление алкогольными напитками и табачными изделиями;
- употребление лекарственных препаратов с токсичным воздействием;
- низкая физическая активность;
- контактирование с токсинами, ядами;
- регулярные стрессовые ситуации;
- сердечная недостаточность;
- нарушается сокращение сосудов.
В медицине выделяются три фактора, провоцирующие накопление жидкости: портальная гипертензия, вторичный гиперальдостеронизм, гипоальбуминемия. Причины считаются общими и дают пуск развитию асцита.
Портальная гипертензия
Торможение крови по печёночной воротной вене приводит к застойным проявлениям, наблюдается возрастание давления внутри брюшины. Поражению подвергаются мелкие сосудистые ответвления, у которых возрастает проницаемость стенок. Жидкость проходит через оболочку сосудов и скапливается в полости.
Вторичный гиперальдостеронизм
Печень контролирует выработку активных веществ, которые приводят к расширению сосудов кровяной системы. Из-за повреждения печёночных клеток (гепатоциты) возрастает количество выработанных компонентов в кровотоке. Ослабление гладкой сосудистой мускулатуры нарушает движение крови, понижается давление.

На этом фоне возникают проблемы в работе почек. Происходит выработка ренина, который провоцирует появление гормона надпочечников. Наблюдается задержка воды и натрия.
Гипоальбуминемия
Орган продуцирует белок – иммуноглобулин. Жидкость удерживает белковый компонент в оболочке сосудов. Нарушение синтеза позволяет выходить за границы, провоцируя развитие асцита.
Цирроз – неизлечимое заболевание, развивается на фоне очагов некроза с замещением омертвевших областей фиброзом. Наблюдается печёночная деформация, нарушается деятельность здоровых поверхностей. Клетки замещаются аномальными клеточными структурами, которые тормозят работу гепатоцитам. Происходит дефицит питания тканей, что ведёт к отмиранию.
Формируются новые сосуды, кровь обходит поврежденные области печени. Ускоренно нарастают циррозные изменения, что приводит к развитию портальной гипертензии. У печени снижается фильтрующая функция, происходит накопление токсичных компонентов. На фоне неблагоприятных проявлений возникают изменения в брюшной полости, которые ведут к асциту.
Симптоматика
Первая стадия характеризуется небольшим количеством жидкости, которое успевает распределяться сосудами лимфатической и кровеносной системы. Из-за дополнительной нагрузки теряется сосудистая эластичность, жидкий компонент оказывается внутри полости, объём которого достигает 10 литров.
Первые симптомы асцита не характерны для заболевания. Возникает одышка, общая слабость, головокружение. Форма и размер живота не меняется. При поставленном диагнозе «цирроз печени» требуется придерживаться назначенной диеты.
Также проявляются следующие клинические признаки:
- наблюдается кровотечение из геморроидальных вен и сосудов пищеварительного тракта;
- чувство тяжести в животе, боли, дискомфортные ощущения;
- изжога, рвота, отрыжка;
- конечности отекают;
- ухудшение работоспособности, памяти;
- увеличивается масса тела;
- чувствуется колебание жидкости в брюшине;
- учащённое дыхание, кашель, бледность кожи и посинение губ;
- болезненность под рёбрами с правой стороны;

- покраснение ладоней пятнами;
- желтуха;
- увеличение грудных желёз у мужчин, импотенция;
- у женщин нарушается менструальный цикл, выявляется бесплодие;
- зуд кожных покровов, язык краснеет и отекает;
- на лице возникают сосудистые звездочки;
- невысокое повышение температуры;
- кожа сохнет, бледнеет, приобретает желтый оттенок;
- пупок выпирает, образуется пупочная грыжа;
- венозные коллатерали.
Постепенно меняется форма и размеры живота. Прогрессирование цирроза приводит к атрофии мышечной массы. Живот становится непропорциональным, объём увеличен. Наблюдаются растяжки, кожные покровы становятся гладкими. При асците избавиться от жидкости организм не может.
Сдавливание диафрагмы приводит к дыхательной недостаточности. Больной не в состоянии спать без высокой подушки. Нарушения в работе кишечника из-за сдавливания органа жидким скоплением. Может возникнуть кишечная непроходимость.
Оказывается давление на мочевой пузырь, что проявляется частым мочеиспусканием.
Патология не приводит к смерти пациента. На продолжительность жизни влияет возникшее осложнение на фоне водянки. Накопление жидкости приводит к давлению на важные органы, нарушаются функции. Сильному воздействию подвергается сердечно-сосудистая система.
На фоне асцита возникают следующие опасные патологии:
- перитонит – гнойное воспаление, возникающее от болезнетворных микроорганизмов;
- кишечная непроходимость;
- гидроторакс – накапливание жидкости в грудном отделе;
- поражение почек;
- пупочная грыжа, которая проявляется после лечения. Возможны паховые, белой линии живота грыжи.

Осложнения развиваются через несколько месяцев после первых признаков асцита. Обращение к врачу и проведение диагностических обследований сохранит жизнь пациента. Опасность заболевания в том, что нет выраженных симптомов. Признак течения болезни проявляется общей симптоматикой. На ранних стадиях определяется редко, так как печень не имеет нервных окончаний, чувствительность низкая.
Признаки асцита на КТ
Во время процедуры
Рентгенологическая картина коррелирует с основным заболеванием: локализация, количество и состав асцитической жидкости вариативны. В запущенных случаях объем выпота может достигать 20-30 литров. В таких случаях промежутки между хирургическим удалением выпота будут составлять всего несколько суток. Осумкованную жидкость чаще обнаруживают при спаечных процессах, злокачественных опухолях, инфекционном воспалении листков брюшины. Такой выпот может нарушать нормальное анатомическое положение прилегающих структур. Свободная асцитическая жидкость обтекает органы, не деформируя поверхность последних и не вызывая смещения структур. Картина типична для пациентов с почечной, печеночной, сердечно-сосудистой недостаточностями.
КТ с контрастным веществом демонстрирует воротную и печеночную вены, коллатеральные пути, увеличенную селезенку — признаки портальной гипертензии. Обнаружение дефекта наполнения в просвете воротной вены и сети компенсаторного кровообращения в печени свидетельствуют о наличии тромба.
На КТ-изображениях видно увеличение/уменьшение размеров печени, неровность контуров железы при циррозе, изменение плотности паренхимы органа, метастатическое поражение и др.
При канцероматозе брюшина утолщена, визуализируются множественные узлы, жидкость неоднородна. В большинстве случаев возможно диагностировать материнскую опухоль, которая развивается в яичнике, матке, кишечнике, молочной железе и пр.
Лечение, диеты и профилактика
Все лечение асцита при циррозе печени должно быть направлено на устранение лишней жидкости в брюшной полости, а также на излечение цирроза.
Современная медицина не может предложить на 100 % эффективное средство для лечения цирроза и асцита, поэтому очень многое зависит от особенностей организма больного, стадии развития осложнения и основного заболевания.
Большинство препаратов от цирроза печени могут излечить его либо только на первых стадиях, либо устранить симптомы или возбудителя цирроза. Это может замедлить развитие заболевания и в целом улучшить долгосрочный прогноз.
Победить асцит без полного излечения цирроза невозможно. Откачка лишней жидкости и прием определенных препаратов только на время помогают избавиться от симптомов.
Однако при прогрессивном развитии асцита на последних стадиях данные меры становятся менее эффективными.
Единственный более или менее действенный способ, который поможет избавиться от цирроза печени на поздних стадиях, – это проведение полной трансплантации печени.
Данная процедура стоит очень дорого и требует постоянного наблюдения у врача, а период реабилитации может занять до нескольких лет.
Также известны случаи, когда трансплантированный орган не приживался, что приводило к летальному исходу.
Лечение народными средствами для данного заболевания пользуется большой популярностью. Но данные методы лучше не использовать без согласования со специалистом.
Для облегчения симптомов разрабатывается специальная диета. Диета при циррозе печени с асцитом подразумевает уменьшение количества потребляемой жидкости, а также жирных продуктов, грибов, сдобных изделий, кофе, алкоголя, копченостей, консервов.
Вместо данных продуктов рекомендуется питаться кашами из гречки, овса, риса, молочными продуктами (в основном нежирные кефир и творог), мясом рыбы, курицы, индейки, яичными белками, отварами из ягод, ржаной выпечкой.
Питание при циррозе печени подразумевает прием пищи не менее 6 раз за сутки небольшими порциями.
Следует рассчитать, чтобы объем потребляемой жидкости не превышал двух литров в сутки с учетом жидких и не жидких блюд.
Если объем потребляемой жидкости будет больше, то это может вызвать нежелательные осложнения.
Если человек страдает циррозом печени от 10 лет и более, то у него на 75 % есть риск развития данного осложнения.
Видео:

Когда цирроз печени был обнаружен, необходимо пройти курс лечения, так как на ранних стадиях есть шанс избавиться от данного заболевания и последующих осложнений.
Если же цирроз излечить не удалось, то необходимо проходить регулярные наблюдения у врача, чтобы вовремя обнаружить какие-либо осложнения. На первых стадиях асцита еще можно от него полностью избавиться.
Дальнейший прогноз для больного будет напрямую зависеть от того, на какой стадии осложнения было начато лечение.
Если лечение началось на ранних стадиях, то в 20 % случаев есть возможность полностью избавиться от асцита, остальные же могут прожить с ним более 10 лет.
На средних стадиях продолжительность жизни составляет не более 8 лет, но принятие решительных мер (например, трансплантация печени) может спасти больного.
На поздних стадиях больные живут в среднем 1-3 года, а излечение возможно только при помощи трансплантации органа.
При циррозе печени сколько живут зависит от многих факторов, и для каждого человека этот срок сугубо индивидуален.
Видео:
https://youtube.com/watch?v=_hi926Vf3Kk
На прогноз значительное влияние оказывает образ жизни больного, а также адекватность лечения.
Если больной принимает препараты, которые назначил лечащий врач, ведет здоровый образ жизни, а из брюшной полости регулярно откачивается лишняя жидкость, то прогноз будет более благоприятным.
Симптомы
Так как асцит развивается на фоне цирроза, необходимо отдельно рассмотреть симптомы, которые характерны для этих недугов. Ведь часто они плавно перетекают друг в друга, и оставлять их без внимания ни в коем случае нельзя, так как только своевременно выявив эти симптомы и обратившись за помощью к лечащему врачу, можно избежать серьезных и необратимых последствий.

Симптомы цирроза
Развитие цирроза в 3 раза чаще обнаруживается у мужчин, чем у женщин. Для него характерны следующие симптомы:
- ощущение чувства тяжести под ребром, в правом боку;
- дискомфорт в этой же области, который усиливается после физических нагрузок (чем масштабнее патологические процессы, тем чаще возникает дискомфорт, причем спровоцировать его появление могут даже незначительные нагрузки);
- ощущение тяжести и дискомфорта в правом боку под ребром после употребления алкогольных напитков, жирной или острой еды;
- присутствие во рту привкуса горечи, сухость;
- тошнота, которая может возникать вне зависимости от употребления пищи, часто заканчивающаяся рвотой;
- быстрая утомляемость;
- расстройства кишечника (дефекация наступает часто, при этом стул имеет жидкую консистенцию);
- вздутие живота;
- резкое снижение массы тела;
- кожный зуд;
- механическая желтуха (кожа и склеры глаз приобретают желтоватый оттенок);
- увеличение объемов печени, что легко прощупывается под кожей (при пальпации отмечается уплотнение и бугристость органа, возможны болезненные ощущения);
- снижение либидо и сексуальной активности.
Важно! Главным симптомом цирроза на любой стадии его развития – покраснение ладоней. Обуславливается это возникновением гипертермии
Также заметны и внешние изменения языка – он отекает и изменяет свою текстуру. На лице в районе носа и уголков глаз отмечаются сосудистые звездочки.
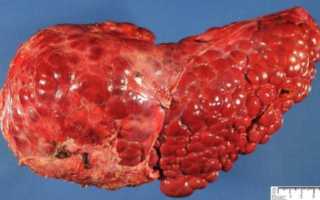
На фото изображена здоровая печень и печень, пораженная циррозом
Также при развитии цирроза у многих больных отмечается увеличение размера груди, причем не только у женщин, но и у мужчин. При этом у сильных представителей пола возможно уменьшение размеров наружных половых органов.
Кроме того, при развитии цирроза возникают и другие неприятные симптомы. Нарушается свертываемость крови, что часто становится причиной появления беспричинных синяков и кровоподтеков. Моча становится мутной и приобретает бурый оттенок, а вот кал, наоборот, светлеет. Периодически у больного может повышаться температура и наблюдаться лихорадка.
Симптомы асцита
Как уже было сказано, асцит – это заболевание, при котором происходит скопление жидкости в брюшной полости. К сожалению, распознать на начальной стадии развития это заболевания удается лишь в единичных случаях, так как первая его симптоматика возникает только тогда, когда в брюшной полости скапливается более 1 л жидкости. Постепенно ее количество возрастает. И в медицинской практике нередко встречались случаи, когда количество жидкости в брюшной полости пациентов достигало 25 л.
Если говорить кратко, для асцита характеры следующие признаки:
- увеличение объемов живота;
- натянутость кожных покровов в области живота (возможно появление растяжек);
- при совершении любых действий человек испытывает неприятные ощущения внутри брюшины (бульканье воды);
- при постукивании по животу отмечается глухой звук;
- на кожных покровах отчетливо видны вены;
- возникает частая тошнота;
- наблюдается отечность ног и рук;
- появляется периодическая боль в желудке (она возникает из-за давления жидкости на этот орган);
- выпячивается пупок.

Лечить асцит при циррозе печени необходимо немедленно. В противном случае болезнь начнет быстро прогрессировать и станет причиной необратимых последствий.
Можно ли вылечиться
Лечение асцита при болезнях печени — это прежде всего компенсация цирроза. А это подразумевает лечение основного заболевания, которое его вызвало. Например, при наличии токсического гепатита необходимо обязательно исключить воздействие агента, который привёл к проблемам с печёночными клетками:
- если это алкоголь, то необходимо бросить пить;
- если лекарственные препараты — их тоже следует отменить;
Если причиной является вирусный гепатит, то лечение от него возможно и нужно даже при циррозе печени. Для этого есть современные лекарства с хорошим действием и минимальными побочными эффектами.
Для того, чтобы хоть немного стабилизировать своё состояние и остановить быстрое прогрессирование болезни, пациентам приходится соблюдать пожизненную диету в виде максимального ограничения соли.
В зависимости от ситуации, врач подбирает лечение. Среди лекарств обычно можно отметить:
- диуретики, чтобы снизить скопление жидкости в брюшине (фуросемид, гипотиазид, триампур);
- антибиотики (цефтриаксон, ципрофлоксацин, норфлоксацин) при присоединении инфекции;
- бета-блокаторы для нормализации функционирования сосудов печени;
- альбумин — белок, потеря которого приводит к асциту.
Гепатопротекторы, препараты урсодезоксихолевой кислоты не играют роли при циррозе печени и асците — и не улучшают прогноз.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина развеивает распространённый миф.
Приём так называемых гепатопротекторов — занятие бессмысленное и недешёвое. На данный момент не существует препаратов, которые могли бы обратить вспять изменения в печени, возникающие при циррозе. Поэтому цирроз — это то заболевание, которое проще предотвратить, чем вылечить.
В каких случаях необходимо оперативное вмешательство:
- Если диуретики не справляются со своей задачей, тогда применяется вывод жидкости через дренаж (лапароцентез).
- Также решением может быть операция шунтирование. С помощью операции шунтирования снижается давление в воротной вене. Таким образом уходит причина для накопления выпота. Но изначальная причина этим не устраняется, и поэтому длительного улучшения быть не может, со временем может случиться рецидив.
- Единственным методом, воздействующим на первопричины формирования тяжёлого состояния больного, является пересадка печени. Это тяжёлая операция, поэтому её доктор рекомендует только в крайнем случае, когда прогноз для жизни неблагоприятный.
Подробнее о том, какие препараты помогут снизить симптомы цирроза, а какие смогут воздействовать на причину болезни, читайте в статье про лечение цирроза печени.