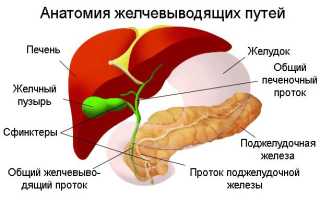
Содержание
- Как довести себя до холецистэктомии – удаления желчного пузыря?
- «Наши» фрукты. Разрешенные и запрещенные
- Лечебный рацион
- Рекомендации
- Разрешенные овощи
- Питание после операции на желчном пузыре
- Восстановление после полостной холецистэктомии
- Профилактика осложнений в период после холецистэктомии
- Для чего соблюдать диету после операбельного удаления Vesica biliaris?
- Рекомендации по питанию
- Меню на неделю после удаления желчного пузыря рецептами
- Как не довести до холистэктомии?
- Общие правила
- Диета в послеоперационный период
- Меню для стола №5
Как довести себя до холецистэктомии – удаления желчного пузыря?
Как мы уже сказали, механизм образования камней в пузыре (пигментных, так называемых чисто холестериновых, чисто известковых, а также смешанных) связан с загустением желчи. Как это ни странно, большую роль здесь играет стресс, при котором тонус мышц повышен в фоновом режиме. В результате давления на желчные протоки жечь проходит недостаточно, из-за чего формируется застой с последующей кристаллизацией. Может влиять и дискенезия путей, о которой мы говорили.
Слабый или, наоборот, чересчур сильный тонус протоков мешает нормальной перекачке физиологической жидкости, нарушает работу организма, вызывает образование желчных камней. Влияют и другие причины, которые зачастую может проанализировать лишь врач – настолько сложен человеческий организм и работа его важных органов. Как мы говорили, малая подвижность, нездоровое питание, алкоголь и прочие факторы, безусловно, плохо скажутся на работе желчного пузыря.
Мало того, что камни затрудняют работу пузыря, становятся причиной других болезней, они могут выходить в протоки и передвигаться по ним, вызывая особенно сильные боли! На самом раннем этапе после обнаружения болезни на нее следует повлиять.
https://youtube.com/watch?v=ohsA65MhtPM
«Наши» фрукты. Разрешенные и запрещенные
Печеные яблоки не только вкусные, но и полезные, особенно для кишечника
Допустимы к употреблению большинство местных фруктов, только в разном виде. Это зависит от того, сколько времени прошло после проведённой операции.
| Яблоки | Содержат много важных макро- и микроэлементов – в первую очередь, железо. Но есть в ближайшее время после перенесённого хирургического вмешательства свежими их нельзя – только запечёнными или в виде компота. Через 13-15 суток после операции добавить можно и сырые яблоки, но пить сок из этого фрукта нельзя! Либо производить разбавление не менее, чем 1:1. |
| Груши | Немаловажный продукт в послеоперационный период. Помогают восстанавливать поджелудочную железу. Употреблять допустимо в любом виде, но в малых объёмах. |
| Сливы | Эти фрукты содержат много полезных элементов, клетчатки. Но их употребление запрещено Потерпеть придётся не менее 3 месяцев. |
| Абрикосы, персики | Аналогично яблокам в течение двух недель после операции принимать в пищу в виде желе, компотов и т.д., далее в любом виде. |
Поначалу рекомендуется очищать фрукты от кожуры. Не стоит также употреблять слишком кислые или слишком сладкие фрукты – выбирайте среднеспелые. Рекомендуется регулярный приём в пищу абрикосовых косточек, употребляя 6-8 ядер в день, сильно уменьшится риск возникновения злокачественных новообразований желчных протоков.
Лечебный рацион
Список разрешенных продуктов достаточно широкий. Ограничения касаются только жирных, острых, соленых и квашенных продуктов питания, потому что такая еда усиливает секрецию пищеварительных соков поджелудочной железы и раздражает слизистую оболочку желудка. Ниже приведен список блюд, которые нужно ограничить или полностью исключить.
| Группа | Разрешено | Запрещено |
|---|---|---|
| Первое |
|
|
| Овощи |
|
|
| Мясо |
|
|
| Рыба и морепродукты |
|
|
| Мучное |
|
|
| Крупы |
|
|
| Молочная продукция |
|
|
| Яйца |
|
|
| Ягоды и фрукты |
|
|
| Десерты |
|
|
| Напитки |
|
|
Имея список допустимых блюд и продуктов, можно составлять лечебное питание. Рекомендуется составлять меню заранее, хотя бы на 2 дня вперед. Так можно будет запастись необходимыми продуктами и подобрать рецепты, а приготовление блюд займет меньше времени. Точное выполнение всех правил диеты обезопасит от обострения болезни и ускорит выздоровление.
Рекомендации
Параллельно с диетическим питанием надо пить народные средства, улучшающие работу печени, пищеварительного тракта.
- Шиповник. Из ягод готовят самостоятельно отвар либо настойку. Рецепт был описан выше. В продаже имеется сироп на основе экстракта шиповника, с добавлением сахара, лимонной, аскорбиновой кислоты. Средство улучшает отток желчи, устраняет воспалительные процессы, обновляет клетки печени, укрепляет иммунитет. Принимать разрешается периодически, продолжительными курсами либо постоянно. Противопоказанием является острая форма гастрита с повышенной кислотностью. Одно из названий сиропа Холосас, стоимость около 150 руб.
- Сок свеклы, моркови. Свежий сок смешивают в пропорции 1:10. При наличии проблем с желудком разводят водой в равных соотношениях. Дают постоять 15 минут, выпивают за один раз стакан утром натощак. Средство устраняет застойные процессы, улучшает пищеварение, помогает при запоре, обновляет клетки печени.
- Расторопша с медом. Растение относится к натуральным гепатопротекторам, используется для изготовления многих лекарств. В сочетании с медом благотворно воздействует на работу печени, органов ЖКТ, выводит токсины, укрепляет иммунитет, ликвидирует воспалительные процессы. 2 ч.
- Тыквенный сок. Каждое утро следует выпивать по 1 стакану натощак. При регулярном приеме печень будет нормально функционировать, пищеварительная система. Разрешается добавлять кабачковый сок, морковный.
- Редька с медом. Желчегонное средство с гепатопротекторными способностями. Используют для терапии болезней печени, а также для профилактики. Редьку натирают на мелкой терке, смешивают со свежим медом, принимают по 1 ст. Ложке натощак.
Если невозможно отказаться от алкоголя, после застолья рекомендуется попить несколько дней препарат Аллохол. Выводит токсины, поддерживает печень, нормализует отток желчи.
Разрешенные овощи
Овощи являются кладезью витаминных групп для печени, по этой причине непосредственно они составляют базу восстановительной диеты после удаления пузыря. Изначально рекомендовано употреблять их в отварном либо тушеном виде. Даже полезные соки из овощей (свеклы, моркови) первые 14 дней воспрещены. Однако, уже на 5-ый день после резекции разрешено потреблять легкие салаты из овощей, которые должны быть заправлены растительным маслом. Наиболее полезными и благоприятными овощами являются следующие:
Свекла. В данный овощ включено множество витаминов и флавоноидов, расслабляющих желчные протоки и нормализующих циркуляцию желчи. Свежая свекла может употребляться в рационе в умеренном объеме уже спустя неделю после операции.
Морковь – богата компонентами, которые не позволяют токсическим веществам накапливаться в печеночных клетках. Вводить ее в ежедневный рацион необходимо таким же образом, как и свеклу.
Тыква – проявляет противовоспалительное и ранозаживляющее действие, по этой причине ее специалисты советуют потреблять сразу после того, как пациент будет выписан из больницы. Несколько дней тыкву можно использовать в запеченном либо отварном виде, а далее возможно употреблять и сок из тыквы.
Кабачок. Этот овощ богат на присутствие калия, который так требуется для нормальной деятельности печени. Повышенное вхождение клетчатки определяет абсорбирующие качества, которые останавливают накопление токсических веществ в печени. Для желчевыводящей системы данный продукт в особенности полезен тем, что устраняет переизбыток жиров, останавливая формирование холестериновых камней в желчных протоках.
Капуста – проявляет хорошее желчегонное действие, в особенности цветная капуста и брокколи. Но в первые 7 дней после проведенной операции ее требуется использовать умеренно.
Огурец – улучшает метаболизм, останавливая формирование камней в желчных протоках
Это в особенности важно для профилактики рецидива желчнокаменного заболевания, что может быть в 5-30% ситуаций после удаления желчного пузыря.
Помидор – богат на витаминные группы и клетчатку, по этой причине полезен для организма, однако, он включает в себя органические кислоты, которые раздражают слизистые оболочки желудка и имеет выраженный желчегонный эффект. Использовать помидоры в пищу разрешается только через несколько недель после выписки
При этом помидоры необходимо или тушить, или ошпаривать кипящей водой и снимать кожицу. Свежие помидоры разрешено употреблять только спустя 4 месяца после выписки.
Лук – первые недели этот овощ необходимо использовать лишь в варенном виде, а далее постепенно вводить в питание свежий лук.
Чеснок – его можно кушать только в небольшом объеме, так как он разжижает кровь и помогает устранять холестерин. Но приступать к введению чеснока в рацион необходимо спустя 2 недели после оперативного лечения.
Питание после операции на желчном пузыре
Основной принцип такого питания – низкое содержание жира и легкая усвояемость. Вам нужно ограничить источники жира и грубой клетчатки. Прием пищи должен быть небольшим и приниматься 5-6 раз в день, последний прием пищи должен быть не менее чем за 3 часа до сна.
Остальные правила диеты после удаления желчного пузыря:
- исключить жареные продукты, заменив их вареными, приготовленными на пару, запеченными, тушеными. На более позднем этапе восстановления можно готовить еду на электрическом гриле или специальной сковороде без жира;
- не вводить в рацион продукты, вызывающие вздутие живота, а также острые продукты, задерживающие опорожнение желудка. Например, жирную пищу, бобовые, шоколад, сладости, кофе, пряные специи;
- добавлять небольшое количества жиров из растительных масел, полужирных или постных молочных продуктов, молотого льняного семени.
- исключить копченое мясо, рыбу, мясные нарезки, колбасы и т. д;
- исключить алкоголь.
Восстановление после полостной холецистэктомии
Рекомендации после удаления желчного пузыря таким способом на этом этапе таковы:
- исключение всякого рода физических нагрузок;
- соблюдение постельного режима с целью обеспечения оптимального рубцевания операционной раны и предотвращения появления послеоперационных грыж;
- в первые два дня нельзя ни есть, ни пить, чтобы максимально снизить нагрузку на печень и прооперированную часть организма;
- спустя двое суток после лапаротомии этого органа можно и нужно постепенно начинать вставать, подниматься и ходить, поскольку без движения перистальтика кишечника нарушается, что приводит к появлению запоров, которые часто устраняются лишь путем приема слабительных средств, а на этом этапе восстановления это крайне нежелательно;
- в это же время можно давать пациенту еду (протертые овощные пюре и каши, а также супы на основе овощных бульонов) и питье (теплую воду и настой шиповника);
- постоперационный шов необходимо регулярно перевязывать с целью предотвращения появления инфекции.
Многие пациенты интересуются – когда можно вставать после удаления желчного пузыря? Это зависит от способа хирургического вмешательства и сложности проведенной операции
После лапароскопии желчного пузыря, если резекция прошла успешно и без осложнений, вставать можно уже на второй день, соблюдая при этом максимальную осторожность. Лучше всего, если в этот момент рядом с Вами будет кто-нибудь из близких или из медперсонала, поскольку, когда пациент просыпается после общего наркоза – возможны головокружения, слабость и временная потеря ориентации. В иных случаях разрешение на то, чтобы подниматься с постели, дает лечащий врач
Он же ограничивает возможные физические действия, которые пациент может совершать после этой операции
В иных случаях разрешение на то, чтобы подниматься с постели, дает лечащий врач. Он же ограничивает возможные физические действия, которые пациент может совершать после этой операции.
Также многих интересует вопрос – когда можно мыться после лапароскопии желчного пузыря? При хорошем самочувствии это можно делать уже на третий день после вмешательства, однако первые две-три недели (пока не заживут послеоперационные проколы) купаться разрешено только под душем, предохраняя места проколов от попадания воды. Если заживление проходит нормально – по истечении этого срока можно принять ванну, но лучше предварительно получить разрешение у лечащего врача.
https://youtube.com/watch?v=xM9CCaQ9Jqw
Рекомендации по питанию давно прописаны и называются «Лечебный стол №5». Основной принцип такой диеты – дробное питание, подразумевающее частый (пять – семь раз в день) прием небольших (200-300 грамм) порций пищи через равные временные интервалы. Такое питание позволяет снизить нагрузку на печень, обеспечить оптимальный желчеотток и полноценное быстрое переваривание еды. Пища должна быть теплой (холодные и горячие блюда раздражают пищеварительную систему). Готовить блюда при этой диете разрешается только на пару, отвариванием или запеканием.
В отсутствие желчного пузыря жареные, острые и жирные блюда должны быть исключены из рациона, также, как и специи, пряности, соусы, грибы, бобовые, консервированные и маринованные продукты, копчености, сладости, сдоба, алкоголь и газированные напитки. Разрешено употребление нежирного диетического мяса (телятины, крольчатины, мяса курицы и индейки), кисломолочных продуктов, творога и блюд на его основе, супов на овощном бульоне, сырых и отварных овощей, сладких фруктов и ягод можно – виде компотов и свежевыжатых соков) и других полезных продуктов.
Подробнее узнать о том, что можно, а что нельзя есть после холецистэктомии, можно у врача диетолога или в Интернете, набрав поисковый запрос «Диета №5). В любом случае, всякое изменение рациона возможно только с разрешения лечащего врача, поскольку когда пациенты «разрешали» какие-либо блюда сами себе – ничем хорошим это, как правило, не заканчивалось.
Эти лекарственные средства восстанавливают гепатоциты (печеночные клетки) и улучшают функционирование печени в условиях возросшей нагрузки. Спектр таких лекарств достаточно широк, и выбор конкретного медикамента зависит от лечащего врача и финансовых возможностей пациента. В случае отсутствующего желчного пузыря лечение такими препаратами должно быть регулярным, строго по прописанной схеме и в рекомендуемых дозировках.
Также во время реабилитации после удаления желчного пузыря после выписки из стационара необходимо контролировать уровень физических нагрузок. Первые полгода запрещено поднимать тяжести, заниматься спортом и нагружать мышцы брюшного пресса, поскольку последствия таких напгрузок могут быть весьма серьезными.
Профилактика осложнений в период после холецистэктомии
Ранний послеоперационный период длится 1-2 недели. Продолжительность восстановления во многом зависит от возраста пациента (молодые переносят операцию намного легче), наличия сопутствующих болезней и методики операции. После лапароскопии разрешается вставать уже на вторые сутки.
Пациенту сразу назначают лечебный стол №5. Диета предполагает отказ от жирных и жареных блюд, алкоголя, маринадов, острых блюд, кислых ягод. Рекомендуется есть небольшими порциями, но часто, чтобы количества выделяемой печенью желчи хватало для переваривания пищи.
Лечащий врач может назначить прием специальных препаратов, которые нормализуют работу органов билиарного тракта, повышают количество ферментов, расщепляющих питательные вещества и облегчающих пищеварение. Уже на первой неделе реабилитационного периода разрешаются легкие физические нагрузки (ходьба). Запрещено поднимать тяжести 3-4 недели. До полного заживления швов нельзя посещать сауну, баню, общественные бассейны и принимать горячую ванну.
Огромная роль в профилактике осложнений после холецистэктомии отводится соблюдению принципов правильного питания. У многих пациентов обостряется постхолецистэктомический синдром именно после нарушения диеты, когда они позволяют себя переедать, употреблять остроты, жирные жареные продукты или алкоголь.
После удаления желчного пищеварительная система адаптируется к новым условиям работы. Желчь больше не хранится, а сразу из печени поступает в двенадцатиперстную кишку. Первое время ее может не хватать, что вызывает боли, вздутие, появление тошноты. Но при соблюдении диеты и рекомендаций врача все неприятные ощущения исчезают спустя 2-6 месяцев. И тогда разрешается есть практически все продукты, за исключением жирных и жареных блюд.
Для чего соблюдать диету после операбельного удаления Vesica biliaris?
Выполнение операции – это только первый этап лечения. Устранение преград на пути движения вырабатываемой желчи способствует последующему перераспределению функций желчного органа на печеночные и общий желчный протоки.
Второй этап заключается в защите кишечника от застоев желчного секрета, нормализации количества вырабатываемой желчи. Именно в послеоперационный период так важна лечебная диета, способствующая быстрому перевариванию пищи и регулярному опорожнению кишечника.
Большинство любителей вкусной еды, успешно проходящих восстановительный послеоперационный период, постепенно возвращаются к привычному рациону, а некоторые и дальше придерживаются принципов здорового полноценного питания.
Рекомендации по питанию
После удаления желчного пузыря с камнями рекомендуется придерживаться определенной диеты, чтобы избежать возможных осложнений и облегчить процесс пищеварения. Вот несколько рекомендаций, которые помогут вам восстановиться после операции:
- Употребляйте пищу в небольших порциях. Рекомендуется часто, но небольшими порциями питаться в течение дня. Это поможет уменьшить нагрузку на пищеварительную систему и предотвратить появление желчных колик.
- Избегайте жирной и острой пищи. Жирная пища может вызывать диарею и неудобства в желудке. Острая пища может стимулировать сокращение желчного протока и вызвать болевые ощущения.
- Предпочитайте легкоусвояемые продукты. В первые недели после операции рекомендуется употреблять продукты, богатые белками, но легкоусвояемые организмом. К ним относятся курица, рыба, мягкие сыры, йогурт, кефир и яйца.
- Увеличьте потребление клетчатки. Клетчатка помогает поддерживать нормальную работу кишечника и предотвращает запоры. Рекомендуется употреблять овощи, фрукты, цельнозерновые продукты и бобовые.
- Пейте достаточно воды. Вода помогает разбавить желчь и улучшает пищеварение. Рекомендуется пить не менее 8 стаканов воды в день.
- Ограничьте потребление алкоголя и кофе. Алкоголь и кофе могут раздражать желудок и вызывать дискомфорт. Рекомендуется умеренное потребление или полное исключение этих напитков.
- Учитывайте индивидуальные особенности. После удаления желчного пузыря каждый человек может иметь свои особенности в пищеварении. Если вы замечаете, что определенные продукты вызывают у вас дискомфорт или пищевую непереносимость, стоит исключить их из рациона.
Не забывайте, что эти рекомендации являются общими и могут быть скорректированы врачом в зависимости от вашего состояния и индивидуальных особенностей. Следуйте рекомендациям своего врача и обсуждайте с ним все изменения в вашем питании.
Меню на неделю после удаления желчного пузыря рецептами
Непосредственно после выполнения хирургической процедуры кушать разрешается только на четвертые сутки. Питание должно быть дробным – до 8 раз в день. Порция не более 100 г.
4-й день
- Чай зеленый с 1 ч. Ложкой сахара.
- Картофельное пюре, заправленное сметаной, сливочным маслом, молоком.
- Суп. Бросают в кипящую воду картофель, морковь, лук. Через 5 минут измельченную гречневую крупу. В конце варки добавляют рубленную зелень, сливочное масло.
- Вареная рыба. Готовят мойву, хек, любую морскую рыбу без мелких костей. Бросают в подсоленную воду, достают через 20 минут.
- Нежирный творог.
- Кефир.
Между перерывами разрешается скушать печеное яблоко, йогурт, выпить морковный сок.
5-й день
- Омлет без желтка.
- Чай с баранками.
- Суп с вермишелью. Готовится аналогично описанному рецепту, только вместо гречневой крупы бросают вермишель. Кусочек вчерашнего хлеба.
- Картофельное пюре.
- Творожная запеканка.
- Кефир.
В качестве перекусов печенье, йогурт, морковный сок.
6-й день
- Овсяная каша на молоке. Заваривают хлопья кипяченым молоком, добавляют сахар. Через 5 минут кушают.
- Чай с сухариками.
- Суп с гречневой крупой на мясном бульоне. Закипит вода с мясом, сливают. Заливают новую порцию. После повторного закипания приступают к приготовлению супа.
- Гречневая каша с куриной котлетой, приготовленной на пару. Перекручивают фарш, добавляют репчатый лук, соль, яйцо. Формируют котлеты, обкатывают в муке, кладут в мультиварку, включают соответствующий режим.
- Творожная запеканка.
- Компот с сухофруктами.
- Йогурт.
- Банан.
7-й день
- Омлет с зеленью. Чай зеленый с сахаром.
- Суп на мясном бульоне с вермишелью.
- Сок морковный.
- Голубцы. Отваривают капусту. Отдельно тушат на растительном масле морковь, лук. Отваривают рис. Смешивают кашу, овощи, куриный либо индюшиный фарш. Заворачивают начинку в капустный лист. Укладывают в чашу мультиварки, поливают сметаной. Тушат на соответствующем режиме.
- Блинчики с творогом. Для блинов 100 г муки, 2 яйца, 1 ст. Ложка сахара, 0,5 ч. Ложечки соли, 1 ст. Ложка крахмала, растительного масла, 350 мл молока. Жарят блины с двух сторон, смазывать дополнительно сковороду ничем не надо. Творог перетирают с сахаром, сметаной, добавляют белок. Заворачивают блины, отправляют в духовку на 20 минут. Подают со сметаной.
- Кефир.
- Яблоко печеное.
Блюда готовятся быстро, получаются вкусными, питательными, полезными.
Как не довести до холистэктомии?
- После обнаружения камней нужно сесть на диету, о которой сообщит врач. Диета в данном случае – важный ключ к нормализации организма. В общих чертах диета после обнаружения желчных камней напоминает режим питания после удаления пузыря – в частности по причине необходимости профилактики вторичного образования камней – теперь уже в протоках самой печени;
- кроме того, доктор может назначить лекарства, способные «растворить» камни, что иногда удается;
- специалист может назначить и ультразвуковое дробление камней;
- если ничего не помогает, приходится удалять желчный пузырь – с помощью открытой или закрытой операции.
Таким образом, диета, призванная по сути скорректировать недостатки питания до болезни, – важный момент излечения. Режим питания, о котором идет речь, связан с ограничением жирного, острого, кислого, холодного, жареного, он связан с большим количеством овощей, повышенным количеством ягод и фруктов, с отказом от кондитерских изделий, активным употреблением кисломолочных продуктов и – измельченной пищи, пр. Да, это непросто, но ведь и организму было непросто переносить повышенные пищевые и иные нагрузки, которым вы его подвергали!
Природа нам дает последний шанс – перед решительным вмешательством в организм хирурга – восстановить свое естественное состояние, нормальный баланс отношений с внешней (в частности пищевой) средой.
Общие правила
Механизм формирования камней в желчном пузыре включает выпадение осадка и постепенное увеличение в объеме за счет концентрации компонентов желчи. По своим биохимическим свойствам желчь является коллоидом, такой дисперсной системой, состоящей из нескольких веществ, не реагирующих и не смешивающихся. Состоит из холестерина, желчных пигментов и фосфолипидов, окруженных молекулами воды.
|
В норме все вещества находятся взвешенном состоянии и не образуют осадка. |
Заболевание протекает в два периода, первый начальный, камней не наблюдается, но уже изменены органолептические свойства желчи (густая, замазкообразная, неоднородная, с микролитами), во второй период на УЗИ обнаруживаются конкременты. Клиника возникает, когда камень перекрывает желчевыводящие пути или смешается внутри желчного пузыря. Такое состояние крайне нежелательно, лечение в данном случае хирургическое.
Правила питания при камнях в ЖП:
Диета при желчекаменной болезн назначается на любой стадии заболевания.
На начальной – предотвращение образования камней, на второй – профилактика острого состояния, на третьей – недопущение осложнения холелитиаза.
Исключение продуктов, богатым холестерином.
Холестерин как вещество в воде не растворяется и выпадает в осадок, но при существовании связи с другими веществами этого не происходит. Поэтому необходимо равноценное соотношение составляющих дисперсной системы. Большую роль играют ионы натрия и калия, делая коллоид более стабильным. Кальций и магний наоборот нарушают равновесие веществ, увеличивая риск выпадения осадка.
Сочетание диеты при желчекаменной болезни с основным лечением.
Правильное питание улучшит состояние больного, однако без применения препаратов при желчекаменной болезни любая погрешность приведет к рецидиву приступа желчной колики.
Соблюдение питьевого режима.
Пациентам с желчекаменной болезнью рекомендуется выпивать в сутки не менее 2 литров воды, чтобы уменьшить концентрацию желчи. Индивидуальный подбор объема жидкости необходимо проводить лицам с застойной сердечной недостаточностью, артериальной гипертензией и хронической болезнью почек.
Увеличение продуктов растительного происхождения.
Клетчатка благотворно влияет на работу желудочно-кишечного тракта, в том числе желчного пузыря. Улучшенная перистальтика вызывает усиление дренажа желчи, снижается застой и риск появления камней. Высокое содержание витамина С в капусте, ягодах, шиповнике ускоряет превращение холестерина в желчные кислоты.
Питание: 5-6 раз в сутки.
Частый прием пищи малыми порциями обеспечивает низкую и постоянную нагрузку на билиарную систему. В результате будет постоянно обновляться содержимое желчного пузыря без риска застоя.
Продукты необходимо отваривать, готовить на пару, запекать в духовке без образования корочки, тушить. Полный отказ от алкоголя.
Диета в послеоперационный период
Все болезни пищеварительного тракта лечатся рациональным питанием. Желчекаменная болезнь в этом плане не является исключением. Пациентам без желчного пузыря сложнее справляться с перевариванием большого количества пищи. Так, после операции нужно направить работу организма в нужное русло. Существуют основные принципы лечебного питания.
- Приёмы пищи осуществлять не менее пяти раз в день. Это позволит желчи вырабатываться в постоянном режиме
- Есть маленькими порциями, соблюдая график (чередовать перекусы с основными приёмами пищи)
- Избегать чрезмерных температур – очень холодных или горячих. Это касается самой еды и жидкостей, так как раздражает пищеварительную систему.
- Перед едой лучше всего выпивать 200 мл теплой воды (это превентивная мера, которая защищает внутреннюю оболочку желудка и кишок от желчи).
Особенности правильного питания
При этом в меню больного должны присутствовать все необходимые продукты (кисломолочные напитки, фрукты, мясо, яйца, овощи), содержащие достаточное количество минералов, витаминов и других полезных элементов
Не менее важно учитывать норму энергетической ценности рациона для людей разного возраста. Сориентироваться в этом поможет таблица, представленная ниже. Таблица
Норма питательной ценности рациона в зависимости от возраста пациента
Таблица. Норма питательной ценности рациона в зависимости от возраста пациента.
| Возраст больного | Норма потребления белка в день | Норма потребления жиров в день | Норма потребления углеводов в день |
|---|---|---|---|
| Дети от 7 до 12 лет | 80-90 г | 80-90 г | 320 г (при суточной калорийности в 2400 ккал) |
| Подростки от 12 до 18 лет | 90-100 г | 90-105 г | 380-420 г (при суточной калорийности в 2850 ккал) |
| От 18 до 35 лет | 60-70 г | 60 г | 280 г (при суточной калорийности в 2000 ккал) |
| От 35 до 50 лет | 60-80 г | 70-80 г | 320 г (при суточной калорийности в 2200 ккал) |
В чем содержится белок
Общие правила лечебной диеты
Минимальная продолжительность диеты после холецистэктомии составляет 45 дней, но врачи советуют придерживаться приведенных ниже рекомендаций не менее 1 года – это оптимальный период для полного восстановления организма. Принимать пищу можно начинать со второго дня после операции: в первые сутки рекомендуется ограничиться питьевой водой, некрепким чаем или травяными отварами (запрещено пить отвар шиповника – он усиливает выделение желчи). На второй день, если нет индивидуальных противопоказаний, можно съесть немного куриного бульона с пшеничными сухариками, жидкой каши или овощного пюре. Мясные суфле, пюре из фруктов, молочные каши обычно вводятся в меню на третий-пятый день после операции.
Куриный бульон
После того, как пройдет 7-10 дней с момента удаления желчного пузыря, больной переводится на специальный лечебный рацион, который должен составляться на основе приведенных ниже рекомендаций.
- Питание после удаления желчного пузыря должно быть частым – каждые 2,5-3 часа. Объем одной порции продуктов не должен превышать 200-220 г (для напитков – 150-180 мл).
- В третий прием пищи (обед) не следует употреблять больше одного блюда. Идеальным вариантом для обеда является рыбный или мясной некрепкий бульон с сухариками или протертый суп-пюре.
- Все блюда должны подаваться протертыми до состояния кашицы или пюре – то необходимого для быстрого усвоения и нормальной работы гепатобилиарной и пищеварительной системы.
- Температура подаваемых блюд – от 32°С до 40°С. Продукты из холодильника, холодные напитки, фруктовый лед, мороженое из меню исключаются.
- Сырые овощи и фрукты после удаления желчного пузыря запрещены, так как они создают повышенную нагрузку на кишечник в период реабилитации. Употреблять их следует в запеченном виде, а также в виде пюре и суфле.
Запеченные овощи в духовке
Диета №5
Примерное меню после холецистэктомии
Завтрак:
- каша из гречневой крупы на воде;
- вареное перепелиное яйцо;
- чай из ромашки.
Второй завтрак:
- печеное яблоко;
- компот из кураги.
Компот из кураги
Обед:
- суп-пюре овощной с пюре из мяса цыпленка;
- немного пшеничных сухариков;
- отвар из сушеной черники.
Полдник:
- стакан ряженки;
- печенье «Мария» (1-2 штуки).
Печенье «Мария»
Ужин:
- картофельное пюре с обжаренным рыбным фаршем и томатным соусом;
- чай зеленый с жасмином.
Перед сном можно выпить немного простокваши или нежирного кефира. Если больной склонен к диспепсическим и пищеварительным расстройствам, кефир лучше заменить томатным соком.
Фруктовое пюре с молоком
Меню для стола №5
Чтобы проще было составить свой рацион, можно рассмотреть готовое примерное меню и рецепты к нему.
День первый
Завтрак: молочная овсяная каша с протертыми сухофруктами, чай.
Ланч: протертый обезжиренный творог, чай.
Обед: свекольник, 10 г сметаны, гречка с мясными тефтелями, хлеб.
Ужин: запеченные кабачковые оладьи, немного сметаны 10% жирности.
День второй
Завтрак: пудинг из манки, чай с молоком.
Ланч: тосты из пшеничного хлеба, некислое варенье или джем, черный чай.
Обед: диетические щи, хлеб.
Ужин: гречневый крупеник, ягодный компот.
Гречневый крупеник: хорошо разварить в большом количестве воды 200 г гречихи. Протереть 200 г творога, добавить к нему столовую ложку сахара, 100 мл молока и одно яйцо (все смешать). Соединить кашу и творожную массу и запекать под фольгой до полной готовности.
День третий
Завтрак: морковные оладьи на пару, чай.
Ланч: сухое печенье, компот из сухофруктов.
Обед: суп с перловой крупой, немного сметаны, хлеб.
Ужин: куриные кнели на пару, цветная капуста вареная.
День четвертый
Завтрак: запеканка из манки, некрепкий черный чай.
Запеканка: сварить вязкую манную кашу и остудить ее (200 г крупы). Добавить в манку полтора яйца, сахар, можно изюм или измельченный чернослив. Все хорошо взбить и выпекать в смазанной маслом форме до готовности.
Ланч: сухой бисквит, фруктовый компот.
Обед: суп с рисом и овощами, отдельно вареная курица.
Ужин: разваренный кус-кус с изюмом, отвар ромашки или шиповника.
День пятый
Завтрак: хлопья овсяные на молоке, чай.
Ланч: салат из огурцов, листьев салата и моркови.
Обед: диетический борщ, сметана, хлеб.
Ужин: овощное рагу, кусочек вареной нежирной говядины.
День шестой
Завтрак: печеные груши с медом, чай.
Ланч: пшеничные тосты с протертым творогом.
Обед: молочный суп с лапшой.
Ужин: пюре из картофеля, тушеные в сметане тефтели, отвар из шиповника.
День седьмой
Завтрак: белковый омлет с вареной стручковой фасолью, чай.
Ланч: салат из кураги и тертой моркови.
Обед: суп с овсяными хлопьями, морковью и картошкой, хлеб.
Ужин: мясное суфле, тосты из ржаного хлеба, отвар ромашки.
Мясное суфле: 200 г вареной говядины 2 раза пропустить через мясорубку и смешать с 1 желтком. В фарш влить 100 мл молока и перемешать. Взбить в густую пену 2 яичных белка и аккуратно перемешать их с мясом. Готовить суфле на пару.
Ориентируясь на аппетит, можно добавлять перекусы, второй завтрак и полдник. Это примерное меню на неделю, в него можно вносить свои коррективы или придумывать личные рецепты. Главное не отступать от правил: есть дробно только теплую пищу из разрешенных компонентов.