Содержание
- Патогенез (что происходит?) во время Доброкачественного новообразования желчного пузыря:
- Патогенез закупорки желчных путей
- Причины развития рака желчных протоков
- Реабилитационный период после операции
- Лечение
- Прогнозы и выживаемость при раке желчных протоков
- Что будет видно на УЗИ
- Пример описания
- Симптоматика обструкции желчных путей
- Возможности в диагностике заболеваний
- Осложнения первичного билиарного холангита
- КТ, МРТ или УЗИ при расширении желчных протоков
- Уплотнение или утолщение стенок желчного пузыря
- Диагностика рака желчных протоков
- Терапия обструкции желчных путей
- Причины появления закупорки
Патогенез (что происходит?) во время Доброкачественного новообразования желчного пузыря:
Распространенность. В настоящее время доброкачественные опухоли желчного пузыря выявляются чаще, главным образом, в связи с широким использованием в практической работе инструментальных методов исследования. При оперативном лечении по поводу желчнокаменной болезни доброкачественные опухоли обнаруживаются у 1,4-8,5 % оперированных.
Классификация. Доброкачественные опухоли диагностируются обычно как полипы, но в целом их гистологическая структура различна Различают псевдоопухоли (гиперплазии, гетеротопии слизистой оболочки желудка) и истинные опухоли (эпителиальные, гамартромы, тератомы).
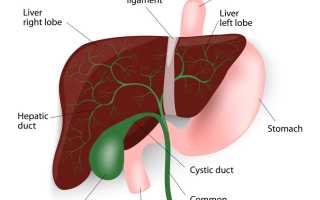
Патогенез закупорки желчных путей

Желчь, когда она проходит через заблокированные протоки, уже не может двигаться со своей обычной скоростью. Она начинает накапливаться в месте препятствия, растягивая стенки гибкой трубки. Часто здесь возникает воспаление, что приводит к утолщению слизистой, что в свою очередь сужает протоки.
Затем желчь всасывается в желчные протоки, и из их слизистой начинает выделяться белая жидкость, известная как белая желчь.
Это явление указывает на серьезное поражение печени, что приводит к следующим последствиям:
- нарушение функций печени;
- нарушение обмена жиров и углеводов;
- патологические изменения во внутренних органах, таких как почки и сердце.

Если закупорка произошла в самой печени, накопившаяся желчь оказывает токсическое воздействие на ее клетки – билирубин и желчные кислоты вызывают их разрушение. Длительное застойное состояние желчи в печени может привести к серьезным патологиям этого органа, вплоть до печеночной недостаточности. Вещества желчи также могут попасть в кровь и вызвать интоксикацию и повреждение как кровеносных сосудов, так и других органов организма.
Причины развития рака желчных протоков
Точная причина большинства видов подобных опухолей не известна – на сегодняшний день врачам удалось обнаружить только факторы, повышающие вероятность этого события:
- Первичный склерозирующий холангит – перерождение правильной ткани протоков в рубцовую, вызванное продолжительным воспалением.
- Камни – затвердевшие отложения желчи. Как правило, они образуются в желчном пузыре, но в некоторых случаях обнаруживаются и в протоках.
- Печеночные двуустки, заражение которыми происходит при употреблении в пищу сырой или недостаточно термически обработанной рыбы, воды и растений, содержащей этих червей либо их личинки. Данные паразиты обитают и откладывают яйца в желчном пузыре, протоках и печени.
- Киста холедоха – заполненные желчью мешочки на стенках протоков. Если это состояние не лечить, у человека развивается воспаление, приводящее к изменению клеток.
- Злоупотребление алкоголем. Кроме того, если у человека уже есть вызванные им проблемы с печенью, его риски растут еще сильнее.
- Цирроз – перерождение нормальной ткани печени в рубцовую, не способную выполнять необходимые функции.
- Неправильное строение области, в которой встречаются протоки – желчные и поджелудочной железы. Из-за подобного нарушения содержимое железы может рефлюксировать – попадать обратно в протоки, мешая нормальному прохождению желчи.
- Поликистоз печени – развитие множества кист – заполненных жидкостью пузырей.
- Синдром Кароли – наследственное заболевание, приводящее к расширению внутрипеченочных протоков.
- Возраст: у пожилых людей этот тип рака встречается гораздо чаще, чем у молодых – большинству пациентов с данным диагнозом от 60 до 70 лет.
- Избыточный лишний вес. Подобная взаимосвязь может быть объяснена повышенным риском образования камней в желчном пузыре и протоках, а также развития неалкогольной жировой болезни печени при ожирении. Возможно, некоторую роль играет и вызванное лишней массой тела нарушение баланса гормонов – веществ, которые производятся нашими железами, через кровоток проходят в различные ткани и сообщают им, как действовать – работать или отдыхать, выделять что-то или поглощать.
- Воспалительные заболевания кишечника, такие как язвенный колит или болезнь Крона, приводящие к повреждению слизистой оболочки толстой кишки и других отделов пищеварительной системы.
- Воздействие химических соединений, таких как торотраст, ранее применявшийся как контрастное вещество, повышающее четкость рентгеновских снимков.
- Семейный анамнез – наличие кровных родственников с диагнозом «рак желчных протоков».
- Сахарный диабет 1 и 2 типа – неспособность организма передавать глюкозу из крови в клетки тканей для получения необходимой им энергии.
- Неалкогольная жировая болезнь печени – накопление лишнего жира в клетках органа, не связанное с употреблением алкоголя. Со временем данное состояние может привести к появлению отеков – скоплению жидкостей в тканях, и образованию рубцов.
Некоторая часть медицинского сообщества считает, что риск развития этого типа опухолей увеличивают и другие факторы:
- курение;
- хронический панкреатит – длительное воспаление поджелудочной железы;
- заражение ВИЧ – вирусом иммунодефицита человека;
- воздействие асбеста, радиоактивного газа радона, опасных для человека диоксинов и других веществ.

Реабилитационный период после операции
После операции по удалению внутрипеченочного уплотнения желчных протоков важно обеспечить правильный реабилитационный период для восстановления организма и предотвращения возможных осложнений. В первые несколько дней после операций пациенту могут быть назначены следующие рекомендации:
В первые несколько дней после операций пациенту могут быть назначены следующие рекомендации:
Ограничение физической активности: Необходимо воздержаться от тяжелых физических нагрузок и следовать рекомендациям врача по длительности и интенсивности физической активности.
Правильное питание: Важно соблюдать диету, исключающую жирную, острой и слишком пряную пищу, которая может негативно повлиять на функцию печени и желчного пузыря. Пациентам рекомендуется употребление большего количества овощей, фруктов, белковых продуктов и пить достаточно жидкости.
Принятие препаратов: Врач может назначить пациенту прием препаратов, направленных на восстановление функции печени и желчного пузыря, а также препаратов для предотвращения боли и воспаления.
В течение реабилитационного периода пациентам рекомендуется соблюдать нижеперечисленные меры предосторожности и следовать рекомендациям врача:
В течение реабилитационного периода пациентам рекомендуется соблюдать нижеперечисленные меры предосторожности и следовать рекомендациям врача:
Избегать алкоголя: Алкоголь негативно влияет на функцию печени и может замедлить процесс восстановления после операции.
Избегать медикаментов без назначения врача: Некоторые лекарственные средства могут негативно влиять на функцию печени, поэтому важно проконсультироваться с врачом, прежде чем начинать новый курс лечения или принимать лекарства без рецепта.
Избегать стресса: Стрессы и психоэмоциональные перегрузки могут повлиять на общее состояние организма, включая функцию печени. Пациентам рекомендуется избегать стрессовых ситуаций и при необходимости запрашивать помощь специалистов для управления стрессом.. Врач будет регулярно наблюдать за пациентом и проводить необходимые контрольные обследования для оценки состояния печени и желчных путей
В случае возникновения каких-либо осложнений или побочных эффектов, пациенту следует незамедлительно обратиться за медицинской помощью
Врач будет регулярно наблюдать за пациентом и проводить необходимые контрольные обследования для оценки состояния печени и желчных путей. В случае возникновения каких-либо осложнений или побочных эффектов, пациенту следует незамедлительно обратиться за медицинской помощью.
Следуя всем рекомендациям врача и соблюдая меры предосторожности, пациенты могут достичь полного восстановления после операции по удалению внутрипеченочного уплотнения желчных протоков и предотвратить возможные осложнения в будущем
Лечение
Лечебная тактика при раке желчных протоков зависит от размеров, расположения, стадии опухоли, сохранности функции печени, общего состояния и сопутствующих заболеваний пациента.
Хирургические методы
Хирургическое удаление опухоли — единственный метод лечения, который дает возможность полностью избавиться от рака. Проведение радикального хирургического вмешательства возможно лишь в случаях, когда опухоль диагностирована на ранней стадии и имеет небольшие размеры. К сожалению, такие ситуации встречаются относительно редко.
Вид операции определяется локализацией очага:
- При новообразованиях внутрипеченочных протоков показана обширная (удаление целой доли) или экономная резекция печени. При этом оставшаяся часть органа продолжает выполнять свои функции.
- При новообразованиях внепеченочных протоков, включая опухоли холедоха, удаляют пораженную часть протоков, а также часть печени, желчный пузырь, лимфатические узлы, часть поджелудочной железы и двенадцатиперстной кишки. Такие операции зачастую очень сложны и грозят серьезными осложнениями. Их должны выполнять хирурги, которые специализируются на таких вмешательствах и имеют опыт их проведения.
- Если обнаружен один небольшой узел, но функция печени сильно нарушена, например, из-за цирроза, показана трансплантация. Проблема в том, что зачастую сложно найти донора.
Паллиативные операции
Если радикальное вмешательство невозможно, и у пациента имеется механическая желтуха, проводят паллиативные операции: наружное и наружно-внутреннее дренирование, установку стентов в желчные протоки. Врачи «Евроонко» обладают большим опытом проведения таких вмешательств.
Радиотерапия
Лучевая терапия может быть назначена до или после хирургического лечения, чтобы уменьшить размеры опухоли, предотвратить рецидив. На поздних стадиях ее применяют самостоятельно с целью паллиативного лечения и для борьбы с симптомами. Чаще всего применяют облучение из внешнего источника. Такая процедура напоминает рентгенографию, но во время нее используют более мощное излучение.
В некоторых случаях применяется внутрибилиарная брахитерапия: в желчные пути вводят на короткое время зонд, который служит источником излучения.
Химиотерапия
Химиопрепараты, как и лучевую терапию, назначают до и после хирургического лечения, самостоятельно на поздних стадиях, а также ими дополняют трансплантацию печени. Применяется как системная химиотерапия, так и специальные процедуры:
- Внутриартериальная химиотерапия — введение растворов препаратов в печеночную артерию. Так как в общий кровоток попадает лишь небольшая часть химиопрепарата, можно применять более высокие дозы без риска серьезных побочных эффектов.
- Химиоэмболизация — процедура, во время которой в сосуд, питающий опухоль, помимо химиопрепаратов, вводят микроскопические эмболизирующие частицы. Они перекрывают просвет мелких сосудов и нарушают приток к опухолевой ткани кислорода, питательных веществ.

Химиолучевое лечение
В некоторых случаях химиотерапию сочетают с лучевой терапией. За счет этого достигается более эффективное уничтожение раковых клеток, но химиолучевая терапия несет более высокие риски побочных эффектов.
Прогнозы и выживаемость при раке желчных протоков
При определении перспектив специалисты ориентируются на данные «пятилетней выживаемости». Этот показатель представляет из себя статистическую выборку – количество пациентов с определенной стадией, оставшихся в живых спустя 5 или более лет с момента обнаружения заболевания. Эта цифра учитывает только 2 основных фактора – количество поврежденных тканей и область, в которой начала развиваться опухоль.
Для рака внутрипеченочных протоков она составляет:
- если измененные клетки присутствуют исключительно в протоках – 25%;
- при их распространении на ближайшие ткани или лимфоузлы – 8%;
- при выявлении метастазов – дополнительных новообразований в отдаленных частях тела, таких как легкие – 2%.
Что будет видно на УЗИ
Для многих людей заполненный бланк ультразвукового исследования – тайна за семью печатями. Иногда даже страшно вчитываться в непонятные слова, а приведенные размеры и параметры вгоняют в ступор. Самый простой способ разобраться, насколько полученный результат отличается от нормы – обратиться к врачу, проводящему исследование, с просьбой пояснить результаты. В крайнем случае, можно проконсультироваться у лечащего врача и узнать его оценку результатов ультразвуковой диагностики.
Вполне реально самостоятельно разобраться с полученными данными. В норме у взрослого человека параметры желчного пузыря таковы:
| Длина, мм | 60-100 |
| Ширина, мм | 30-50 |
| Толщина стенки, мм | 3-4 |
| Форма | Грушевидная или конусообразная, перегиб и перетяжка отсутствует |
| Структура стенки | Одинаковой эхогенности, однородная, края четкие, утолщения отсутствуют |
| Ширина протоков, мм | Общий – 6-8, долевые 2-3 |
Если стенки уплотнены, то УЗИ покажет повышение эхоплотности. При воспалительных процессах, хроническом холецистите наблюдается равномерное (диффузное) повышение эхогенности.
Полипы выглядят на мониторе как образования, имеющие одинаковую эхоплотность со стенками пузыря. Наличие камней отражается как наличие участков гиперэхогенности, которые способны перемещаться при перемене положения туловища. Песок же определяется как гиперэхогенные области, которые также перемещаются при движении. Деформация органа обнаруживается на ультразвуковом исследовании. Обнаружение такой патологии поможет врачу принять правильное решение при лечении заболевания.
Существует немало народных рецептов, помогающих в борьбе с вашим недугом.
- Свекольный сок. Средних размеров корнеплод отварить до полуготовности, варить примерно час. Измельчить на терке или блендером. Отжать сок через 2 слоя марли. Немного настоять. Принимать по столовой ложке за полчаса до еды.
- Земляничный чай. Столовую ложку сухих листьев земляники положить в 200 мл кипятка. Настоять немного и пить вместо чая. Для вкуса можно добавить ягоды земляники.
- Настой из трав. Взять равные части листьев бессмертника и зверобоя, смешать. Столовую ложку сырья всыпать в 200 мл кипятка и проварить в течение 3 минут. Настаивать час. Процедить и пить по 100 мл перед едой.
- Отвар из корней одуванчика. 100 грамм хорошо промытых и очищенных корневищ залить 200 мл кипятка. Дать покипеть 10 минут, настаивать до остывания. После процеживания принимать отвар по четверти стакана перед едой.
Все лекарственные растения имеют противопоказания и побочные эффекты. Поэтому перед таким лечением следует получить консультацию врача.
Пример описания
Пример описания: Желчный пузырь в размерах увеличен … см, контуры несколько неровные, нечеткие, стенка неравномерно утолщена до … см, содержимое неоднородное с явлением седиментации …, в проекции шейки желчного пузыря визуализируется включение овоидной формы (конкремент), с ровными, местами нечеткими контурами, однородной структуры /гипоинтенсивное во всех режимах/, размерами …см. Холедох не расширен … см (норма до 0,8 см). В области ложа пузыря, перифокально, вокруг нисходящего отдела 12-перстной кишки, а также локально в клетчатке брюшной полости справа выявлена зона воспалительной инфильтрации без четких контуров, приблизительной протяженностью … см, без признаков абсцедирования. Аналогичные изменения в меньшей степени выраженности (реактивные) визуализируются в области паранефральной клетчатки справа, по латеральному контуру правой почки. Заключение: МР картина острого холецистита с воспалительной инфильтрацией паравезикальной и частично паранефральной (справа) клетчатки; ЖКБ (конкремент желчного пузыря).
Желчный пузырь грушевидной формы, значительно уменьшен в размерах, контуры неровные, стенка утолщена до … см, содержимое неоднородное за счет наличия множественных мелких конкрементов, желчь в виде небольших включений высокой плотности. Холедох не расширен… см. Заключение: МР признаки ЖКБ, хронического калькулезного холецистита, блокированного желчного пузыря.
Симптоматика обструкции желчных путей
Симптомы закупорки желчевыводящих путей включают в себя множество проявлений. Вот некоторые из них:
- Появление кожного зуда и высыпаний.
- Изменение цвета кожи, склер и слизистых оболочек на желтый.
- Ощущение горечи во рту и наличие налета на языке.
- Неприятный запах изо рта.
- Боль в правом подреберье.
- Головная боль.
- Увеличение размеров живота.
- Замедление и урежение пульса.
- Замедление свертываемости крови.
- Изменение цвета и неприятный запах стула.
- Темная моча, окрашенная билирубином.
В случае запущенных случаев болезни могут возникать отечность и повышенное потоотделение, а также нарушения интеллектуальных функций. Поскольку эти симптомы могут быть характерными и для других заболеваний ЖКТ, окончательный диагноз ставится только после проведения специальных диагностических процедур.
Возможности в диагностике заболеваний
При помощи УЗИ печени могут быть диагностированы
- Воспалительные процессы в виде гепатитов хронического и острого течения;
- Некоторые виды цирроза;
- Одиночное и множественное метастатическое поражение на фоне любых злокачественных опухолей;
- Кисты и гемангиомы;
- Аномалии развития у ребенка;
- Эхинококковые и другие паразитарные поражения;
- Синдром портальной гипертензии;
- Разные типы желчнокаменной болезни (камни протоков, желчного пузыря);
- Острый и хронический холангит (воспаление протоков);
- Установление причин желтухи механического происхождения;
- Синдром Бадда-Киари при наличии тромбов или воспаления в просвете печеночных вен.
Осложнения первичного билиарного холангита
Осложнением при этом заболевании может быть дефицит витаминов A, D, E и K. Обычно организм переваривает их вместе с жирами, но при отсутствии желчи, переваривающей жиры из пищи, всасывание витаминов из желудочно-кишечного тракта блокируется.
Желчь, остающаяся в желчных протоках, может инфицироваться. Затем у пациента появляется высокая температура, озноб и боли в животе. Заболевание может привести к циррозу печени, единственным эффективным методом лечения которого является трансплантация. Кроме того, у некоторых может развиться печеночная недостаточность, а у десяти процентов пациентов может развиться рак печени с очень плохим прогнозом.
КТ, МРТ или УЗИ при расширении желчных протоков
Некротический панкреатит: МРХПГ (А), выраженная дилатация внутри- и внепеченочных протоков; МРТ, постконтрастное аксиальное изображение (В), сдавление общего желчного протока омертвевшими тканями (стрелка)
Золотым стандартом для изучения состояния желчевыводящей протоковой системы является магнитно-резонансная холангиопанкреатография (МРХПГ). Диагностическую процедуру практически всегда проводят с контрастным усилением. Во время исследования организм не подвергается лучевой нагрузке, какие-либо негативные последствия отсутствуют. Парамагнетик на основе гадолиния имеет более высокий профиль безопасности по сравнению с йодсодержащим препаратом, используемым для КТ.
Однако диагностика невыполнима у людей с имплантированными аппаратами медицинского назначения (искусственными водителями ритма, клапанами сердца, постоянными кохлеарными протезами, нейростимуляторами и пр.), при наличии металлических составляющих в теле, для пациентов с массой выше 120 кг. Альтернативой МРХПГ рассматривают компьютерную томографию органов брюшной полости с контрастом.
Мультиспиральная компьютерная томография и МРТ — взаимодополняющие способы визуализации.
Расширенные протоки внутри печени на УЗИ
Ультразвуковое сканирование в большинстве клинических ситуаций, связанных с желчной коликой и желтухой, предшествует КТ и МРТ органов брюшной полости. Сонограммы лоцируют расширение желчных протоков, камни в желчном пузыре, холецистит, панкреатит, опухоли большого размера. Противопоказания отсутствуют, качество визуализации страдает при избыточном метеоризме кишечника, выраженном ожирении пациента, явном болевом синдроме. Ультрасонография может быть использована в качестве инструмента для динамического наблюдения за контролем процесса на фоне лечения.
Большей информативностью обладает “внутреннее” УЗИ. Методика подразумевает введение эндоскопа и миниатюрного ультразвукового датчика через ротовую полость в желудочно-кишечный тракт.
ЭндоУЗИ позволяет осмотреть в режиме реального времени наиболее сложные зоны для визуализации: терминальные отделы желчного и панкреатического протоков, Фатеров сосочек. По результатам обследования диагностируют причины нарушения оттока желчи: опухолевые процессы, стриктуры, конкременты.
Во время процедуры КТ
В клинике “Магнит” в Санкт-Петербурге можно сделать мультиспиральную компьютерную томографию гепатобилиарной системы с контрастом на аппарате экспертного класса Siemens.
Для прохождения обследования актуальны:
-
предварительная запись — по телефону 8 (812) 407-32-31 или через форму обратной связи на нашем сайте;
-
направление врача;
-
паспорт;
-
результат биохимического анализа крови на креатинин;
-
данные ранее пройденных КТ, МРТ, УЗИ (для отражения в заключении изменений картины в динамике).
Уплотнение или утолщение стенок желчного пузыря
Что вызывает патологию?
Такие проблемы с желчным пузырем возникают на фоне острого калькулезного холецистита. Проявляется заболевание симптомами такого явления, как «острый живот», поэтому легко диагностируется. К причинам, не связанным с ЖКБ, но приводящим к утолщениям стенок желчеобразующего органа, относятся:
Утолщение стенки желчного пузыря локального характера бывает при отсутствии воспаления в органе. Тогда процесс вызывает:
- перетяжка пузырной слизистой;
- аномальное разрастание тканей над пузырной оболочкой;
- первая или вторая стадия рака желчного пузыря;
Первыми симптомами заболеваний желчного пузыря, следовательно, и утолщения его являются:
- периодические тянущие боли справа под ребрами, отдающие в поясничный отдел или под правую лопатку;
- слабая тошнота;
- редкие рвотные позывы;
- жар;
- озноб;
- желтушность кожи и глазных белков.
Часто симптоматика имеет невыраженный характер, особенно при хронических заболеваниях. Выявить, что стенки уплотнены, можно только на активной стадии обострения. Второстепенной симптоматикой утолщения пузырного эпителия являются:
- горьковатый привкус во рту;
- частая отрыжка;
- сильная изжога;
- измененный цвет кала и мочи.
Диагностика
Наиболее часто применяется общая УЗИ-методика, по которой анализируются эхопризнаки органов брюшной полости. В норме стенка желчного пузыря четкая, ровная и тонкая. Эхоплотности близлежащих тканей не видоизменены. Повышение этого параметра (более 5 мм) говорит о наличии патологии.
Более информативными методами является функциональная УЗИ-диагностика и ультразвуковое просвечивание с нагрузкой в виде желчегонного завтрака. По требованию может проводиться рентгенография с введением контрастного вещества и без него.
Своевременное устранение патологии позволяет предупредить возникновение серьезных осложнений. Основной терапевтический комплекс включает:
- медикаментозную терапию;
- диетотерапию;
- санаторно-курортную терапию;
- оздоровление народными способами.
При уплотнении операция назначается в крайних случаях.
Диетотерапия
Назначается дробное питание малыми порциями до 6 раз в сутки. Продукты должны быть отварными или приготовленными на пару. Полностью исключается жирная, жареная, острая, копченая и пряная пища.
Народная терапия
Наибольшей эффективностью наделены три рецепта:
Профилактика
Когда уплотнена стенка желчного пузыря, важно не допустить развитие болезней, которые могут привести к патологии или тех, что могут появиться как следствие. Прежде всего, рекомендуется наладить правильный рацион питания, вести здоровый и умеренно активный образ жизни, избегать стрессов, избавиться от вредных привычек. Если имеются хронические заболевания, рекомендуется рациональная диета с употреблением:
Если имеются хронические заболевания, рекомендуется рациональная диета с употреблением:
Прежде всего, рекомендуется наладить правильный рацион питания, вести здоровый и умеренно активный образ жизни, избегать стрессов, избавиться от вредных привычек. Если имеются хронические заболевания, рекомендуется рациональная диета с употреблением:
- овощных отваров;
- нежирного мяса и рыбы;
- кисломолочных продуктов;
- каш;
- вчерашнего хлеба;
- неконцентрированных соков и чая без сахара.
Возможные последствия
При осложнениях в печеночных тканях развивается недостаточность этого органа, вследствие чего организм подвергается тяжелой интоксикации.
Опухолевые образования в пузырных стенках чреваты усилением патологического процесса. Если своевременно не будет проведена операция по удалению, опухоль прорастет сквозь стенку органа и даст метастазы в окружающие ткани.
ВНИМАНИЕ! Информация на сайте представлена исключительно для ознакомления! Ни один сайт не сможет заочно решить Вашу проблему. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением
Диагностика рака желчных протоков
Большая часть случаев заболевания выявляется только после обращения к врачу из-за беспокоящих симптомов.
Специалист начинает диагностику с осмотра и опроса о самочувствии, проблемах со здоровьем и дате их появления, и назначает ряд исследований:
Анализы крови
Лабораторные тесты определяют количество в крови:
- билирубина – вызывающего желтуху компонента желчи;
- альбумина – вырабатываемого печенью белка, поддерживающего давление и доставляющего в ткани различные соединения;
- ферментов печени АСТ и АЛТ – белков, уровень которых в крови при повреждениях печени растет;
- онкомаркеров СЕА и СА 19-9 – белков, вырабатываемых раковыми клетками.
Визуализирующие исследования
- УЗИ брюшной полости – часто назначается как первый метод диагностики для пациентов с желтухой или болью в правой верхней части живота. Назначается для обнаружения опухоли, оценки ее размеров и поиска увеличенных ближайших лимфоузлов.
- Компьютерная томография, КТ – создание множества рентгеновских снимков тканей, объединяемых в одно четкое изображение. Используется для выявления новообразований и поврежденных ими структур, определения стадии заболевания, изучения кровеносных сосудов, расположенных рядом с протоками, а также определения тактики лечения.
- Магнитно-резонансная томография, МРТ – получение крайне четкой «картинки» внутренних органов без участия опасного для человека излучения. Данная процедура позволяет врачам оценивать состояние протоков, сосудов и других тканей.
Холангиография – исследование протоков для выявления их блокировки, сужения или расширения, выявления в них новообразований и планирования операций. Магнитно-резонансная холангиопанкреатография (МРХПГ) – изучение тканей с помощью стандартного аппарата МРТ. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Специалист вводит эндоскоп – длинную гибкую трубку через горло и желудок в первый отдел тонкой кишки. Через него в протоки подается контрастное вещество – краситель, делающий очертания структур более четкими на снимках. Кроме того, в ходе ЭРХПГ специалисты берут образцы клеток или жидкости для их дальнейшего изучения, а при необходимости вводят в проток стент – небольшую трубку, не позволяющую просвету протока сужаться. Чрескожная чреспеченочная холангиография (ЧЧХГ) – введение тонкой иглы с контрастным красителем через кожу живота в проток для получения четких рентгеновских снимков, забора тканей для анализов или размещения стента.
Ангиография – рентгенологическое исследование кровеносных сосудов печени и протоков и окружающих их тканей. Полученные изображения позволяют выявлять нарушения кровотока и оценивать возможность хирургического лечения опухоли.
Биопсия – взятие небольшого количества измененных тканей для изучения свойств их клеток. Забор образцов выполняется в ходе холангиографии или как отдельная процедура. В таких случаях место прокола обезболивается, после чего в него вводится тонкая полая игла, втягивающая ткани или жидкость в шприц. Полученные материалы исследуются в лаборатории, где специалисты выявляют в них изменения генов FGFR2 и IDH1. Данная информация необходима врачам для определения целесообразности применения таргетных препаратов, воздействующих только на определенные опухолевые клетки.
Полную диагностику рака желчных протоков можно пройти в онкологическом центре «Лапино-2».
Мы выявляем все имеющиеся заболевания и нарушения, выполняем необходимые исследования, берем анализы, получаем их результаты из собственной лаборатории и лечим опасные опухоли.
Наша клиника предлагает пациентам услугу «второго мнения» – консультацию опытного доктора любой специализации. Она позволяет убедиться в правильности поставленного диагноза или выявить ошибки в имеющихся заключениях.
Терапия обструкции желчных путей

Лечение закупорки протоков имеет целью частичное или полное освобождение от блокировки. Один из методов удаления камней из протоков – использование эндоскопа во время эндоскопической холангиопанкреатографии и эндоскопической папиллосфинктеротомии. Эти операции назначаются, если сужение желчных потоков незначительное или протоки забиты камнями маленького размера.
Также восстановление проходимости протоков возможно с помощью стента – полой трубки, которую устанавливают в забитые протоки. Он также помогает расширить проток, если его сужение вызвано опухолью. В некоторых случаях может потребоваться повторная операция по замене стента.
Если закупорку вызвали камни в желчном пузыре, то проводят его удаление (холецистэктомию). Сфинктеротомию протоков применяют, если камни присутствуют одновременно в желчном пузыре и протоках.

Кроме того, используются и средства народной медицины.
Для улучшения оттока желчи пациенты могут принимать:
- 1 стакан яблочного сока с 1 ст. л. яблочного уксуса;
- 1 стакан воды с 4 ст. л. лимонного сока;
- отвар мяты обыкновенной;
- сок из 1 огурца и свеклы, 4 морковок.
Любое из этих лекарственных средств следует принимать ежедневно в течение не менее 2 недель, чтобы ощутить результат. Однако народное лечение не заменяет традиционное, а дополняет его.
https://youtube.com/watch?v=mC6yKSn7m5s
Причины появления закупорки
Желчь производится в печени, хранится в желчном пузыре и используется в двенадцатиперстной кишке и тонком кишечнике. После каждого приема пищи небольшая часть желчи из двенадцатиперстной кишки направляется в кишечник, где она должна расщепить жиры, особенно животного происхождения, а также витамины. Остальная желчь остается в желчном пузыре.
Выделяют частичную или полную блокаду желчных путей. В развитии закупорки внутрипеченочных протоков могут быть виновны:
- кисты и камни в желчных протоках, которые застревают в них и частично или полностью блокируют просвет;
- рубцы и стриктуры в протоках;
- паразитарные инфекции.
Непроходимость желчевыводящих путей также может быть вызвана:
- холангитом и холециститом;
- хроническим панкреатитом;
- опухолями поджелудочной железы;
- инфекциями печени, желчного пузыря и кишечника;
- недавними операциями на этих органах;
- травмами правой половины брюшной полости.
Изменения в весе, как ожирение, так и слишком быстрая потеря веса, также могут стать причинами блокировки холедоха.