Содержание
- Причины гипербилирубинемии
- Диагностика Гепатита А у детей:
- Профилактика заболевания
- Классификация желтухи у детей
- Что делать при желтухе у новорождённых детей
- Проявления гемолитической желтухи
- Анализы на количество билирубина
- Профилактика заболевания
- Проявление
- Коррекция питания
- Способы лечения и профилактики гемолитической желтухи
- Гемолитическая желтуха у новорожденных
- Прогнозы и последствия
- Причины гемолитической желтухи
- Лечение желтухи
- Прогноз и профилактические меры
Причины гипербилирубинемии
Стоит перечислить основные причины возникновения такого нарушения. У взрослых людей они заключаются в следующем:
- злоупотребление медикаментами, которое привело к интоксикации;
- отравление ядом или другим токсическим веществом;
- онкологические заболевания;
- малярия;
- укусы насекомых или ядовитых змей;
- двустороннее воспаление легких;
- эндокардит инфекционного типа;
- инфаркт;
- болезни печени;
- повышенное количество билирубина в организме, связанное с наследственностью;
- нарушения в строении гемоглобина;
- патологии в развитии селезенки.
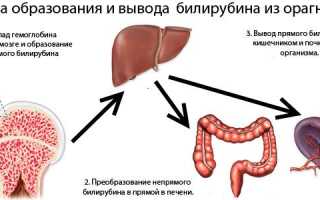
Схема вывода билирубина из организма
В детском возрасте эти факторы тоже могут спровоцировать развитие желтухи. Однако наиболее часто болезнь развивается по трем причинам:
- Заболевания печени. Они могут быть врожденными, из-за чего и возникают проблемы с выведением билирубина.
- Неадаптированность детского организма. В этом случае развивается физиологическая желтуха, которая проходит достаточно быстро и не сказывается на состоянии ребенка.
- Резус-конфликт. Он провоцирует наиболее опасную форму желтухи, из-за которой ребенок может умереть. За период беременности организм матери может активно вырабатывать антитела, уничтожающие эритроциты в крови ребенка. Это становится причиной нарушений в работе многих органов малыша.
Согласно всему вышесказанному, можно выделить те категории людей, у которых есть риск развития гемолитической желтухи. К ним относятся люди:
- с вредными пристрастиями (спиртное, токсические вещества);
- занятые на вредном производстве;
- имеющие тяжелые заболевания, при которых нужно длительное лечение с помощью сильных препаратов;
- перенесшие инфекционные болезни в тяжелой форме;
- дети, родители которых тоже характеризуются повышенным уровнем билирубина в крови.
К разновидностям патологии также относят «ложную» желтуху, при которой желтизна кожных покровов возникает из-за употребления человеком большого количества продуктов, богатых каротином. Такое явление не считают болезнью, хотя его появление может сильно встревожить.

Диагностика Гепатита А у детей:
Диагностика гепатита А у детей основывается на клинических, эпидемиологических и лабораторных данных. Решающее значение имеют лабораторные методы. Лабораторные показатели делятся на специфические и неспецифические. Специфические позволяют обнаружить в крови РНК ВГА (с помощью ПЦР) и специфические антитела анти-ВГА JgM (с помощью ИФА).
Неспецифические лабораторные показатели помогают установить уровень поражения печени, оценить тяжесть, течение и прогноз болезни. Среди многочисленных лабораторных биохимических тестов наиболее эффективны определение активности печеночно-клеточных ферментов (АпАТ, АсАТ, Ф-1 — ФА и пр.), показателей пигментного обмена и белок-синтезирующей функции печени.
Профилактика заболевания
В случаях, когда известно, что у женщины отрицательный резус-фактор, развитие гемолитической желтухи можно предотвратить путем введения иммуноглобулина. Это можно делать во время беременности.
Специальный антирезусный иммуноглобулин вводят на 28-й и 34-й неделе. Для этого даже не нужно знать резус-фактор плода. Для взрослых специфической профилактики заболевания не разработано.
Хотя прогноз в большинстве случаев будет благоприятным, гемолитическая желтуха опасна своими отдаленными последствиями. Поэтому такую важную роль играет медицинское наблюдение, особенно для новорожденных.
Классификация желтухи у детей
В медицинской педиатрической практике пожелтение кожного покрова носит физиологический и патологический характер. На основе этиологических факторов выделяют несколько форм.
Физиологическая форма
Это не заболевание, а реакция маленького организма на окружающую среду, следствие адаптации к новым условиям жизнедеятельности. Желтизна проявляется на 2-3 сутки после рождения.
Желтуха физиологического происхождения никогда не имеет таких симптомов:
- Анемия.
- Увеличение селезенки, печени в размере.
- Общее ухудшение самочувствия – слабость, вялость.
- Отечность кожного покрова.
- Скопление жидкости в брюшной полости.
- Повышение температуры тела.
На фоне физиологической желтухи уровень билирубина допустимый, концентрация вещества не способна нанести вред.
Патологическая форма
Главная причина развития – отличные резус-факторы у ребенка и матери. Гемолитическая желтуха проявляется вследствие того, что мамин организм продуцирует антитела по отношению к эритроцитам плода.
Когда плотность плацентарного барьера низкая, то высоки риски развития внутриутробной формы желтухи, которая в ряде случаев приводит к летальному исходу. Для нивелирования рисков во время беременности требуется постоянный контроль гинеколога, исследования крови на предмет содержания антител и гемолизинов. Если анализы определяют завышенный уровень, рекомендуется экстренное родоразрешение.
На фоне патологической желтухи в большинстве картин проявляется клиника:
- Резкое ухудшение состояния малыша.
- Скопление жидкости в брюшной полости.
- Гепатомегалия, увеличение селезенки (не всегда).
- Яркий окрас кожи – ближе к апельсиновому оттенку.
- Отказ от пищи, угнетение сосательного рефлекса.
- Вялость, сонливость.
- Изменение цвета урины, фекалий.
- Высокая температура тела.
Как отличить синдром Ариаса от других желтух?
Если изменение цвета кожи – единственный симптом, то повода для беспокойства нет. Чтобы полностью исключить вероятность патологической желтизны, поможет отлучение от груди на несколько дней. Обычно за время отказа от лактации кожа становится ближе к естественному цвету.
В таблице представлены основные различия синдрома Ариаса и патологии:
| Клинический признак | Желтизна кожи вследствие лактации | Патологическое изменение окраса кожного покрова |
| Начало | 2-3 день после появления на свет | В первый же день или через 20 суток |
| Скорость развития | Равномерно | Неравномерно |
| Состояние малыша | Удовлетворительное | Вялость, капризность, нарушение сна, частые срыгивания |
| Длительность | До 2-3 месяцев | Более 3-х месяцев |
| Уровень билирубина непрямой фракции | Норма либо незначительное увеличение | Свыше нормы в 3-4 раза |
| Концентрация прямого билирубина | До 200 мкмоль/л | От 230 мкмоль/л |
| Селезенка, печень | Норма | Органы увеличены в размере |
| Цвет каловых масс, урины | Норма | Изменяется |
Что делать при желтухе у новорождённых детей
На 3–5 день появления на свет 50–60% младенцев желтеют. Среди недоношенных детей этот показатель ещё выше: около 85%. Желтуха новорождённых имеет физиологический характер и возникает по двум причинам:
- массовое разрушение плодного (фетального) гемоглобина с последующей заменой на взрослый тип;
- незрелость ферментных систем печени, которые не могут быстро справиться с таким количеством образовавшегося билирубина.
Лечить таких детей не нужно, в роддоме может проводиться фототерапия (облучение видимым светом). После выписки рекомендуется гулять днём на свежем воздухе. Печень понемногу обучается нейтрализовать избыток билирубина, и его уровень в крови примерно через 10–14 дней уменьшается.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина развеивает типичный миф.
Назначение новорождённым при желтухе лекарственных препаратов совершенно необоснованно. Желтуха новорождённых связанна с гемолизом (разрушением эритроцитов): как ни странно, но это физиологическое явление, не требующее назначения лекарственных препаратов. Назначение желчегонных препаратов, сорбентов, гепатопротекторов просто необоснованно, потому что это никак не влияет на механизм возникновения желтухи. Единственными эффективными методами является УФ-лампа или (в крайних случаях) переливание крови.
Однако бывают ситуации, когда эритроциты в организме ребёнка слишком интенсивно разрушаются: например, при резус-конфликте или другой несовместимости по группе крови у матери и малыша. Тогда длительность желтухи увеличивается и малышу надо помогать.
При физиологической желтухе серьёзные проблемы с центральной нервной системой могут возникнуть при:
- превышении уровня билирубина в 10–12 раз более нормы (свыше 250 мкмоль/литр)
- и сохранении этого значения в течение нескольких дней подряд.
За такими детьми наблюдают врачи и оценивают динамику уровня билирубина. Если он продолжает расти, то ребёнка начинают лечить. В редких случаях бывает атрезия (отсутствие) желчных путей или врождённый гепатит — это тоже причины икретичности у новорождённых.
Важно! Если новорождённый ребенок активный, хорошо ест и набирает вес, а желтуха с каждым днем всё меньше, то беспокоиться за него не стоит. Отказ от еды, беспокойное поведение, отсутствие прибавки веса и нарастание желтухи в динамике — это повод для обращения к врачу и принятия соответствующих мер
Когда желтуха у грудничков опасна?
Желтуха новорождённых бывает физиологической (то есть нормальной) и патологической.
Физиологическая желтуха появляется через 1–2 суток после рождения, нарастает в течение нескольких дней, а потом её интенсивность снижается — и она прекращается ко 2–3 неделе жизни. Эта желтуха возникает за счёт повышения уровня непрямого билирубина. Физиологическая желтуха возникает из-за особенностей организма новорождённого, не является патологией и безопасна для новорождённого.
Однако желтуха может носить и патологический характер. Заподозрить её можно при наличии следующих признаков:
- более раннее или более позднее появление желтухи;
- длительное течение;
- волнообразный характер;
- бледность кожных покровов или зеленоватый цвет;
- увеличение уровня билирубина за счёт прямой фракции.
Одной из причин желтухи новорождённых может стать гемолитическая анемия при несовместимости резус-фактора у матери и плода: гемолитическая болезнь новорождённого. Помимо резус-конфликта, причиной гемолитической желтухи может стать врождённая инфекция:
- цитомегаловирус;
- герпес;
- краснуха;
- токсоплазмоз.
К негемолитическим причинам можно отнести неонатальную полицитемию, синдром заглоченной крови и обширные гематомы. Редкой причиной желтухи новорождённых может являться синдром Алажиля, связанный с нарушением строения желчных протоков в печени. Также к редким причинам можно отнести муковисцидоз, дефицит альфа-трипсина, гипотиреоз, гемохроматоз.
И если физиологическая желтуха не причинит здоровью вреда, то патологическая, развившаяся вследствие врождённых заболеваний, может негативно сказаться на здоровье новорождённого. Особенно токсичным повышенный уровень билирубина является для нервной системы
Поэтому при возникновении желтухи необходимо пристальное внимание и своевременная диагностика этих заболеваний
Проявления гемолитической желтухи
Для желтухи характерно наличие симптомокомплекса патологий печёночного типа:
- основной симптом – бледный кожный покров в сочетании с лимонно-жёлтым пигментом эпидермиса;
- пожелтение глазных белков;
- тёмная моча;
- гепатомегалия;
- изменяется цвет кала;
- болевые ощущения в правом подреберье;
- диспепсические расстройства;
- увеличение пищеводных вен;
- наличие венозной сетки на животе.
При желтухе наблюдается последовательность окрашивания кожи и слизистых оболочек. В первую очередь – слизистый покров, а именно глазная склера, затем – нёбо. Кожа приобретает жёлтую пигментацию в последнюю очередь.
Симптоматика при обострении
Период обострения характеризуется появлением дополнительных симптомов:
- повышение температуры до 38-39 градусов;
- головная боль;
- мышечное напряжение;
- усиление болевого синдрома под левым ребром из-за увеличения размеров селезёнки;
- снижение концентрации гемоглобина.
Проявления отравления
При отравлении медикаментами или химическими веществами наблюдается:
- нарушения сознания;
- учащённое сердцебиение;
- понижение артериального давления;
- сбои дыхания;
- мочевыделительные нарушения.
Анализы на количество билирубина
Исследование содержания билирубина в крови производится на момент первичного обращения к доктору для того, чтобы определиться с видом желтухи и дальнейшей тактикой ведения пациента.
При остром вирусном гепатите содержание билирубина в крови определяется каждые 7-10 дней для оценки состояния пациента и динамики его заболевания. При развитии острой или подострой печеночной недостаточности уровень общего билирубина и его фракций определяется ежедневно.
При диспансерном наблюдении за пациентом с хроническим гепатитом определение уровня билирубина и его фракций вместе с другими печеночными пробами производится при первичном обращении, через 1 месяц после начала терапии противовирусными препаратами, после окончания специфического лечения и далее через 3 месяца, через 6 и через 12 месяцев.
Определение содержания билирубина в крови проводится по методу Ван ден Берга. Применяется специальный диазореактив Эрлиха. В результате образуется другое соединение – азобилирубин – и изменяется цвет жидкости. Количество общего билирубина определяется с помощью колориметра.
Именно определение уровня билирубина в сыворотке крови имеет наибольшую диагностическую ценность при патологии печени и желтухе другой этиологии.
В клинической практике определение содержания билирубина в моче существенного диагностического значения не имеет. В норме это соединение содержится в незначительном количестве и не определяется традиционными методами.
При поражении печеночной ткани увеличивается содержание билирубина в сыворотке крови, вследствие этого он появляется в моче. Для его определения применяется качественная проба Гаррисона с реактивом Фуше.
Определение содержания билирубина в каловых массах в практическом здравоохранении также не имеет диагностической ценности. В фекалиях пациента определяется стеркобилин, который обуславливает специфическую окраску испражнений. Нормальная микрофлора кишечника полностью превращает билирубин в стеркобилин, поэтому в нормальной копрограмме билирубин отсутствует.
Если развиваются тяжелые заболевания кишечника с выраженным дисбактериозом, то билирубин может появиться в незначительных количествах, так как для его биологической трансформации необходимы определенные микроорганизмы.

Профилактика заболевания
В случаях, когда известно, что у женщины отрицательный резус-фактор, развитие гемолитической желтухи можно предотвратить путем введения иммуноглобулина. Это можно делать во время беременности.
Специальный антирезусный иммуноглобулин вводят на 28-й и 34-й неделе. Для этого даже не нужно знать резус-фактор плода. Для взрослых специфической профилактики заболевания не разработано.
Хотя прогноз в большинстве случаев будет благоприятным, гемолитическая желтуха опасна своими отдаленными последствиями. Поэтому такую важную роль играет медицинское наблюдение, особенно для новорожденных.
Проявление

Итак, гемолитическая желтуха представляет собой яркий симптом патологии, но не является заболеванием. Выражается она в переменах в оттенке кожного покрова и глазных склер. У гемолитической желтухи есть свои характерные особенности и симптоматика, которые помогают точно диагностировать ее. К признакам относится:
- Пожелтение кожного покрова. Кожа также постепенно приобретает легкую матовость.
- Изменения в цвете склер. У белков может быть легкая желтизна или же более интенсивная и заметная окраска.
- Слизистые оболочки перестают быть яркими, пропадает румянец на щеках, сосуды и капилляры обесцвечиваются.
- Характерного зуда не наблюдается.
- Печень не изменяется в размере, не становится более болезненной.
- У мочи меняется цвет на темный, потому что в организме повышается объем билирубина, который может придать урине такой окрас.
- Селезенка заметно увеличивается в размерах.
- Повышается слабость и утомляемость, появляется сонливость и потемнение в глазах, частое головокружение.
- Появляются желчные колики, если эритроциты разрушаются длительный период.
- Красные кровяные тельца теперь имеют короткий жизненный цикл.
- Часто гемолитическая желтуха имеет перекрестные симптомы с малокровием, потому требуется тщательная диагностика, от которой зависит окончательный диагноз и принятие решения о подходящей терапии для больного желтухой.
Коррекция питания
Поскольку надпеченочная желтуха является синдромом, возникающим при патологиях печени, пациенту в обязательном порядке нужно вносить коррективы в свой дневной рацион, чтоб максимально разгрузить данный орган. И первым делом необходимо исключить следующие категории продуктов:
- Жиры животного происхождения;
- Алкоголь;
- Острые блюда;
- Жареная пища;
- Продукты с высокой концентрацией соли;
- Копчености.
Все эти компоненты очень сильно конфликтуют с печенью человека, вызывая в ней разрушительные процессы. В период течения желтухи прием вышеперечисленных продуктов и вовсе может привести больного к наихудшим последствиям.
Способы лечения и профилактики гемолитической желтухи
Существуют разнообразные методы лечения гемолитической желтухи у новорождённых детей и у взрослых пациентов:
- В лечении гемолитической желтухи у новорождённых наиболее распространённым методом является фототерапия. С этой целью новорождённого держат под особыми лампами. Они излучают свет, который переводит билирубин в водорастворимую форму. В таком виде гемоглобин гораздо быстрее покидает организм малыша вместе с физиологическими отправлениями. Проводить эту процедуру необходимо постоянно. Перерывы делаются только на время кормления ребёнка.
- Внутривенные капельные инфузии. Ребёнку вводятся солевые препараты или раствор глюкозы, а также белковые растворы или витамины С, Е, А, группы В. Капельные инфузии назначаются в том случае, когда невозможно грудное вскармливание новорождённого.
- При гемолитической желтухе очень часто наблюдается дефицит фолиевой кислоты. В этом случае ребёнку назначают ее препараты.
- В тяжёлых случаях могут быть назначены глюкокортикостероидные препараты.
- Обменное переливание крови может быть назначено при тяжёлом состоянии пациента. Выполняется эта процедура, когда уровень билирубина в крови достигает критического уровня, а количество эритроцитов существенно снижено. Для обменного переливания крови применятся эритроцитарная масса с замороженной плазмой. Обязательным условием при несовместимости по резус-фактору должен быть отрицательный резус-фактор переливаемой крови. Если несовместимость отмечается по группе крови, применяют эритроцитарную массу 1 группы, а плазму такой же группы, как у ребёнка.
- Экстракорпоральные методы дезинтоксикации применяются для выведения из организма новорождённого антител к его белкам, а также для выведения токсических продуктов распада эритроцитов. К таким методам относятся гемосорбция и плазмаферез.
Для новорождённых детей, страдающих гемолитической болезнью новорождённых, очень важно организовать правильное и достаточное кормление. Если ребёнок испытывает недостаток материнского молока, у него может существенно повышаться уровень билирубина
Это связано с послабляющим эффектом, которым обладают молоко и молозиво и благодаря которому из организма малыша быстрее выводятся токсины. В первые две недели молоко от собственной матери при антигенном конфликте может содержать вредные для малыша компоненты. В это время предпочтительнее будет кормление сцеженным молоком от другой кормящей женщины.
После того, как антигены из молока матери исчезают, она может продолжить кормление сама
В это время для кормящей женщины очень важно правильно питаться. В рационе непременно должны содержаться фрукты и овощи, печень и нежирная рыба
Все продукты должны быть свежими и хорошего качества.
Чтобы предупредить возникновение иммунологического конфликта у беременной женщины, в течение всего периода беременности ей может быть введён антирезус-иммуноглобулин. С его помощью можно предотвратить образование антител.
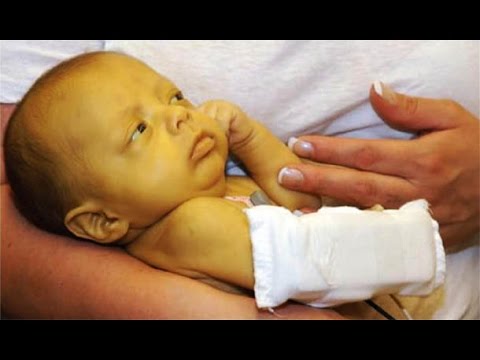
Гемолитическая желтуха у новорожденных
Гемолитическая желтуха у новорожденных возникает по разным причинам и соответственно имеет разные риски для здоровья малыша. Особенно часто встречается у младенцев, появившихся на свет раньше срока. Их организм имеет крайне слабые и неразвитые печеночные ферменты.
Как правило, желтуха проявляется не сразу, а по истечению нескольких дней с момента рождения. Спустя 1-2 недели состояние нормализуется. Наименьшую опасность представляет возникновение желтухи у детей по причине доброкачественной гипербилирубининемии. Это происходит вследствие:
- эмоционального напряжения, перенесенного матерью во время беременности;
- инфекций, занесенных в процессе родов;
- по причине проведенных операций у матери во время вынашивания ребенка.
Также причиной пожелтения кожных покровов ребенка может являться иммунологический конфликт матери и ребенка. Чаще всего последствия провоцируются различием в резус-факторах. Антигены матери, проникая через плаценту, разрушают эритроциты крови малыша. В критических случаях развивается так называемая ядерная желтуха, может произойти внутриутробная гибель плода или новорожденного.
Для профилактики подобного исхода или резкого ухудшения состояния плода, при отличных резус-факторах у родителей ребенка, матери необходимо регулярно проходить обследования. Аналогичная ситуация складывается, если женщина в положении имеет первую группу крови.
Гемолитическая желтуха у новорожденных в основном развивается еще в родильном отделении, что позволяет своевременно начать лечение ребенка. При грамотном комплексном подходе в сочетании с ранней диагностикой состояние быстро улучшается.
Прогнозы и последствия
Исход этого заболевания непредсказуем. У взрослых обычно патологию удается устранить без последствий, однако при условии своевременной диагностики и прохождения курса адекватной терапии
При отсутствии качественного лечения могут развиться серьезные осложнения, поэтому очень важно не только устранить симптом, но и снизить активность неблагоприятных внутренних процессов
Для детей, особенно новорожденных, прогнозы в большинстве случаев неблагоприятные. Тяжелые формы желтухи нередко приводят к смерти младенцев. Также есть риск развития серьезных отклонений в развитии из-за ядерной желтухи. При умеренной и легкой степени тяжести патологии есть возможность преодолеть проблему без последствий, но только при правильной терапии.
О тяжелых последствиях гемолитической желтухи говорят и сами пациенты, и их родные:
Елена, 32 года: «У моего сына была желтуха после рождения. Врачи думали, что обычная, физиологическая, и ничего особенного не делали – только лампой светили. А становилось только хуже. Хорошо, что его осмотрел другой врач – выяснилось, что есть нарушения в желчном, с которыми нужно срочно бороться. Повезло».
Максим, 44 года: «У моего отца гемолитическая желтуха появилась на фоне алкоголизма. У него развился цирроз – из-за постоянных интоксикаций выросло количество билирубина в крови – печень не справлялась с его выведением. Врачи пытались ему помочь, но степень болезни была уже слишком тяжелой. Спасти его не смогли».
Виктор, 33 года: «Мой брат в молодости часто употреблял всякие лекарства, говорил, что это настроение повышает. И, видимо, частенько превышал дозу, из-за чего начались проблемы с печенью, а потом появилась желтуха. Ему повезло – за помощью он обратился вовремя, когда все еще было поправимо. Теперь за здоровый образ жизни держится руками и ногами».
Степень опасности гемолитической желтухи трудно оценить. В одних случаях она достаточно легко вылечивается, а в других – приводит к смерти. Это зависит от причин патологии и стадии ее развития
Поэтому очень важно обращать внимание на любые нарушения работы печени и своевременно обращаться за медицинской помощью

Причины гемолитической желтухи
Надпеченочная желтуха не имеет связи с поражением печени. Она возникает при разрушении эритроцитов и выделении большого количества свободных желчных пигментов. При этом гепатоциты не в состоянии утилизировать огромное количество вещества, поэтому билирубин накапливается в кровеносном русле и тканях организма, что провоцирует появление желтого оттенка кожи и слизистых оболочек.
Процесс трансформации желчных пигментов в организме здорового человека
Свободный билирубин обладает токсическим действием по отношению к клеткам центральной нервной системы. Особенно опасно такое состояние для новорождённых. Скопление желчных пигментов под кожей, появление их в свободной форме в кровеносном русле, выделение с уриной в форме уробилина – основные причины яркости симптомов патологического состояния.
Надпеченочная желтуха может иметь врожденный и приобретенный характер. У новорождённых гемолитическая болезнь относится к наследственным патологиям. Причины ее появления следующие:
- нарушения врожденного характера со стороны гемоглобина;
- наличие высоких цифр билирубина в крови, что сопровождается иктеричностью кожи и склер, но при этом показатели печени остаются в пределах нормы;
- действие химических соединений мышьяка, сероводорода, фосфора, которое провоцирует усиленный распад эритроцитов.
Также надпеченочная желтуха может являться результатом воспаления легких, асептических состояний, эндокардита, болезни Аддисона и некоторых видов онкологических процессов
Важно провести дифференциальную диагностику типов патологии, а также оценить возможность появления негемолитической желтухи, которая имеет наследственную предрасположенность и проявляется недостатком определенного фермента в организме больного
Лечение желтухи
Гипербилирубинемия чаще всего лишь следствие того или иного заболевания. Для устранения желтухи необходимо лечение основной патологии. Из-за большого числа возможных причин увеличения уровней билирубина в крови этой проблемой занимаются врачи нескольких специальностей.
Гемолитические желтухи в основном относятся к заболеваниям системы крови и лечатся гематологами. Случаи отравления гепатотропными токсинами, лекарственными препаратами и ядами требуют консультации токсиколога. Лечение заболеваний печени – специальность врача-гепатолога. Опухоли печени лечат онкологи. Подпечёночные желтухи вне зависимости от причин требуют консультации хирурга (хирурга-онколога).
Этиотропная терапия гипербилирубинемии
Этиотропная терапия — лечение, направленное непосредственно на причину, вызвавшую патологию. Например, если желчный камень перекрывает отток желчи, этиотропной терапией механической гипербилирубинемии будет хирургическое вмешательство, направленное на удаление инородного тела. Этиотропная терапия возможна не во всех случаях. Несмотря на то, что причина гемолитической билирубинемии при наследственных гемолитических анемиях известна, не существует методов лечения, способных устранить дефект в генах, приводящих к досрочному разрушению эритроцитов.
Патогенетическая терапия гипербилирубинемии
Патогенетическая терапия направлена на отдельные звенья механизма, приводящего к заболеванию или способствующие ухудшению состояния больного. Например, инфузионная терапия, при которой используются внутривенные вливания физиологического раствора или других дезинтоксикационных средств, способствует выведению излишков билирубина через почки.
Прогноз и профилактические меры
Для надпечёночных проявлений гемолитической анемии причинами развития являются наследственные заболевания. Полное устранение проблемы происходит у больных при отсутствии осложнений и сохранении функциональности печени.
Гемолитическая желтуха опасна для беременных женщин. Развитие состояния увеличивает риск патологий у ребёнка.
Диагностирование болезни на ранних стадиях способствует благоприятному исходу терапии.
Устранение первопричины синдрома, диета, приём витаминов способствуют установлению физиологического гемолиза и понижают уровень билирубина.
Профилактических мер для гемолитической желтухи не существует. Чтобы предупредить развитие патологии, необходимо следовать общим правилам, проходить профилактические осмотры, сдавать анализы.